
Meme Kanserinde Koltuk Altı Lenf Bezi Alınması Şart mı? Lenfödem Riskini Azaltan Yaklaşım
SABCS 2025'te sunulan BOOG 2013-08 çalışması, seçilmiş hastalarda sentinel biyopsinin atlanabileceğini söylüyor
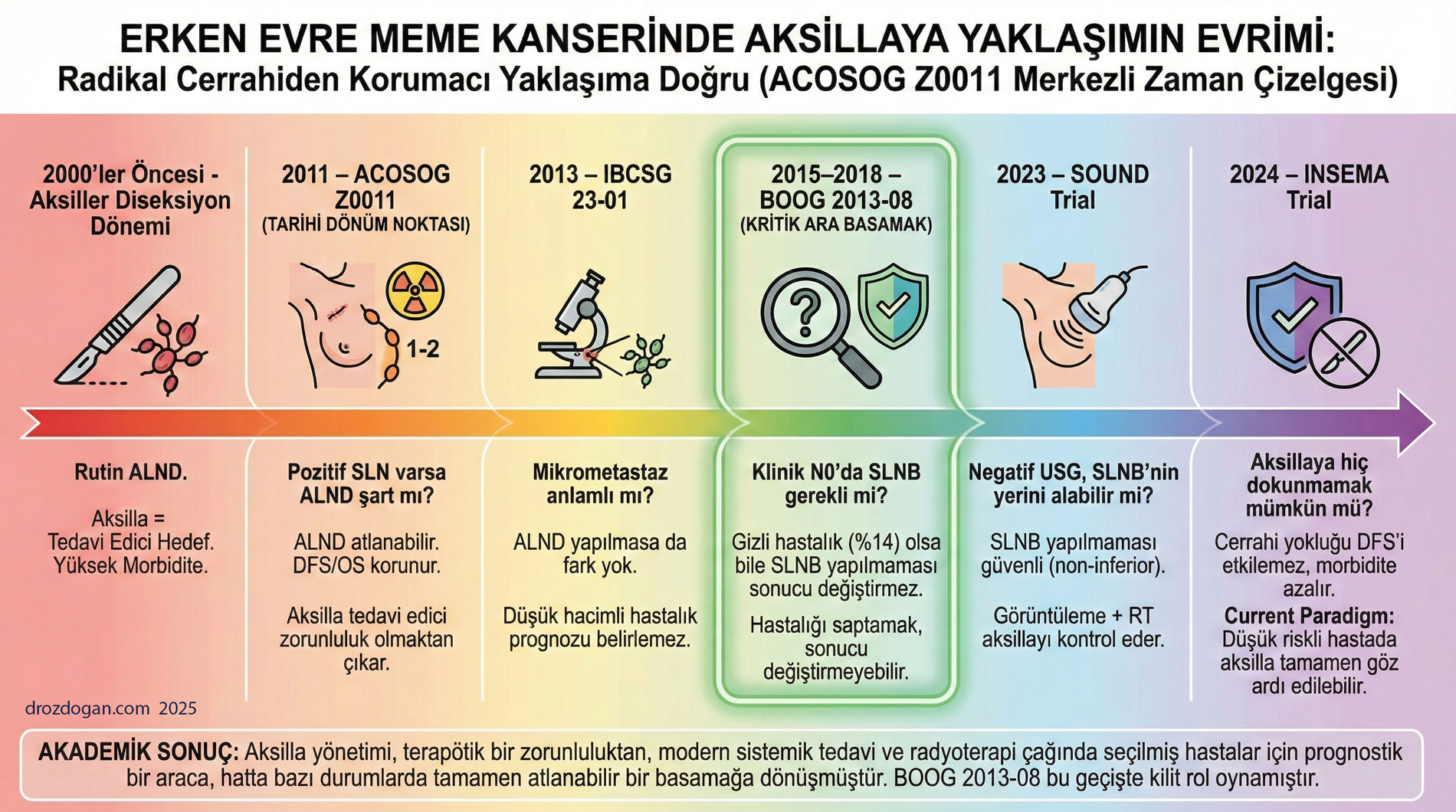
Meme kanseri cerrahisinde yıllardır standart sorulardan biri şu: “Koltuk altındaki (aksiller) lenf nodları etkilenmiş mi?” Bu soruya yanıt için sıkça yapılan işlem sentinel lenf nodu biyopsisi (SLNB). Ancak SLNB her ne kadar “daha küçük” bir cerrahi işlem olsa da, bazı hastalarda lenfödem (kol şişmesi), ağrı, his kaybı ve hareket kısıtlılığı gibi yaşam kalitesini etkileyen sonuçlara yol açabiliyor.
San Antonio Breast Cancer Symposium (SABCS) 2025’te sunulan Faz 3 BOOG 2013-08 çalışması şunu test etti: Erken evre, klinik olarak koltuk altı negatif (muayene/ görüntüleme ile) ve meme koruyucu cerrahi + tüm meme radyoterapisi planlanan hastalarda, SLNB yapılmazsa ilk 5 yılda bölgesel nüks (koltuk altı/bölgesel lenf alanları) artıyor mu?
*RFS: Bölgesel nüks olmadan sağkalım (regional recurrence-free survival) • **Distant disease-free survival.
Çalışma tasarımı
Bu bir randomize Faz 3 çalışma. Meme koruyucu cerrahi planlanan, tek taraflı ve klinik olarak koltuk altı negatif (cN0) olan cT1–T2 (≤5 cm) hastalar iki kola ayrılmış: Bir grup SLNB olmuş, diğer grup SLNB olmadan tedavi edilmiş. Her iki grupta da o dönemin standardı olan tüm meme radyoterapisi uygulanmış.
Özetle amaç şu: “Aksillayı cerrahiyle evrelemeyi azaltırsak, 5 yılda bölgesel nüks açısından güvenli kalır mıyız?”
Kimler çalışmanın “tipik” hastasıydı?
Katılımcıların ortalama yaşı 61. Hastaların çoğu 50 yaş üzeri, tümörlerin çoğu grade 1–2 ve cT1 (daha küçük tümör) profiline sahipti. Bu nedenle sonuçlar, özellikle “düşük riskli” erken evre hasta grubuna daha çok ışık tutuyor.
5 yıllık bölgesel nüks olmadan sağkalım
Çubuk: % • Fark: 2.35 puan (non-inferiority sınırını aşmadı)Bu ne demek?
Çalışma, 5 yılda bölgesel nüks açısından “SLNB yapmamak daha kötü değil” (non-inferior) sonucunu destekliyor. Yani doğru seçilmiş hastalarda, koltuk altına müdahaleyi azaltma fikri gerçekçi görünüyor.
Uzak hastalık olmadan sağkalım (DDFS)
Çubuk: % • Mutlak fark: 3.3 puanNot: Bu çıktı, çalışmanın “bölgesel nüks güvenliği” ana sonucundan farklı bir uç nokta. Klinik yorum, hasta seçimi ve takip süresi ile birlikte yapılır.
Neden SLNB’yi atlamak cazip?
SLNB, aksiller diseksiyona göre daha küçük bir işlem olsa da “sıfır risk” değildir. Çalışmayı sunan ekip, SLNB’yi atlamanın maliyet-etkin olabileceğini ve lenfödem gibi komplikasyonlardan kaçınarak yaşam kalitesini artırabileceğini vurguladı.
Kritik soru: “Cerrahiyi azaltırsak radyoterapiyi de azaltabilir miyiz?”
Bu çalışmada hemen herkes tüm meme radyoterapisi aldı. Günümüzde ise bazı merkezlerde parsiyel meme ışınlaması (kısmi alan) gibi daha “azaltılmış” radyoterapi protokolleri yaygınlaşıyor. Uzmanların SABCS tartışmalarında altını çizdiği belirsizlik şu: SLNB’yi atlamak, parsiyel radyoterapi ile birlikte her durumda aynı derecede güvenli mi?
Kısacası: Şimdilik elimizdeki kanıt, “cerrahiyi azaltırsak çoğu zaman radyoterapiyi standart tutuyoruz” çerçevesinde daha güçlü.
DROZDOGAN Akademi Yorumu: Hangi hastalarda daha çok düşünülebilir?
Çalışmanın hasta profili üzerinden bakınca, SLNB’yi atlama yaklaşımı özellikle şu gruplarda daha “mantıklı aday” gibi duruyor:
• 50 yaş ve üzeri
• Klinik olarak koltuk altı negatif (cN0)
• Küçük tümör (çoğunlukla cT1) ve grade 1–2
• Çoğunlukla HR+/HER2− biyoloji
Son karar; görüntüleme, patoloji, sistemik tedavi planı ve özellikle radyoterapi stratejisi ile birlikte verilir.
Kaynak (SABCS 2025 sunum özeti): BOOG 2013-08 Faz 3 denemesi (SABCS 2025). Sunan: Marjolein Smidt, MD, PhD (Maastricht UMC).






