Meme Kanseri Belirtileri, Evreleri ve Tedavisi
Bu yazının amacı, meme kanseri hakkında kapsamlı ve anlaşılır bir bilgi kaynağı sunmaktır. Bu yazıda, hastalığın etyolojisi, risk faktörleri, semptomları, tanı yöntemleri ve tedavi seçeneklerini detaylı bir şekilde ele alarak hem hastalara hem de sağlık profesyonellerine rehberlik etmeyi hedeflemektedir. Yazımız, meme kanserinin tanı ve tedavi süreçlerine ek olarak, yaşam kalitesini artırmaya yönelik stratejilere de odaklanmaktadır. Bu kapsamda, egzersiz, rehabilitasyon, kanıta dayalı komplementer terapiler, vitamin ve takviye kullanımı gibi konular detaylandırılacaktır. Amacımız, hastaların tedavi sürecini daha iyi anlamalarına ve yaşam kalitelerini en üst seviyeye çıkarmalarına yardımcı olmaktır. Ayrıca, Türkiye'deki meme kanseri istatistikleri ve bu alandaki en güncel araştırmalar ışığında, yerel ve küresel düzeyde bilgilendirici bir kaynak sunulacaktır.
İçindekiler
- Meme Kanseri Nedir?
- Meme Anatomisi
- Meme Kanseri Türleri
- Meme Kanseri Belirtileri
- Meme Kanseri Görülme Sıklığı
- Meme Kanserine Ne Sebep Olur?
- Meme Kanseri Nasıl Teşhis Edilir?
- Tedavim Nasıl Planlanacak?
- Evreleme
- Meme Kanseri Tedavi Seçenekleri
- Özel Popülasyonlar İçin Meme Kanseri Tedavi Seçenekleri
- Klinik Denemeler
- Ek Destekleyici Müdahaleler
- Tedaviye Bağlı Olası Yan Etkiler
- Cerrahi Müdahale
- Kemoterapi İlaçları ve Olası Yan Etkiler
- Endokrin Tedaviler
- Meme Kanserinden Korunma Yöntemleri
- Psikosoyal Destek ve Rehabilitasyon
- Meme Kanseri ve Beslenme
- Meme Kanseri Tedavisinde Fiziksel Aktivite ve Egzersiz
- Tedavi Sürecinde İş ve Sosyal Hayatın Devamlılığı
- Meme kanserinde Omuz Kısıtlılığı
- Meme Kanseri Tedavisine Bağlı Ortaya Çıkabilen Lenfödem
- Meme Kanserinde Cinsel Rehabilitasyon Desteği
- Kanser Sonrası Takip ve Kontrol
- Kaynakça
Meme Kanseri Nedir?
Meme kanseri, meme dokusunda yer alan hücrelerin kontrolsüz bir şekilde çoğalmasıyla ortaya çıkan bir kanser türüdür. Meme kanserinin en yaygın başlangıç noktası süt kanalları ve süt üreten bezlerdir. Bu hücreler zamanla çoğalarak meme dokusunda bir tümör oluşturabilir ve bu tümör çevre dokulara, lenf düğümlerine ve hatta uzak organlara yayılabilir. Meme kanseri, kadınlarda en sık görülen kanser türlerinden biri olmasına rağmen erkeklerde de nadiren görülmektedir.
Meme Anatomisi
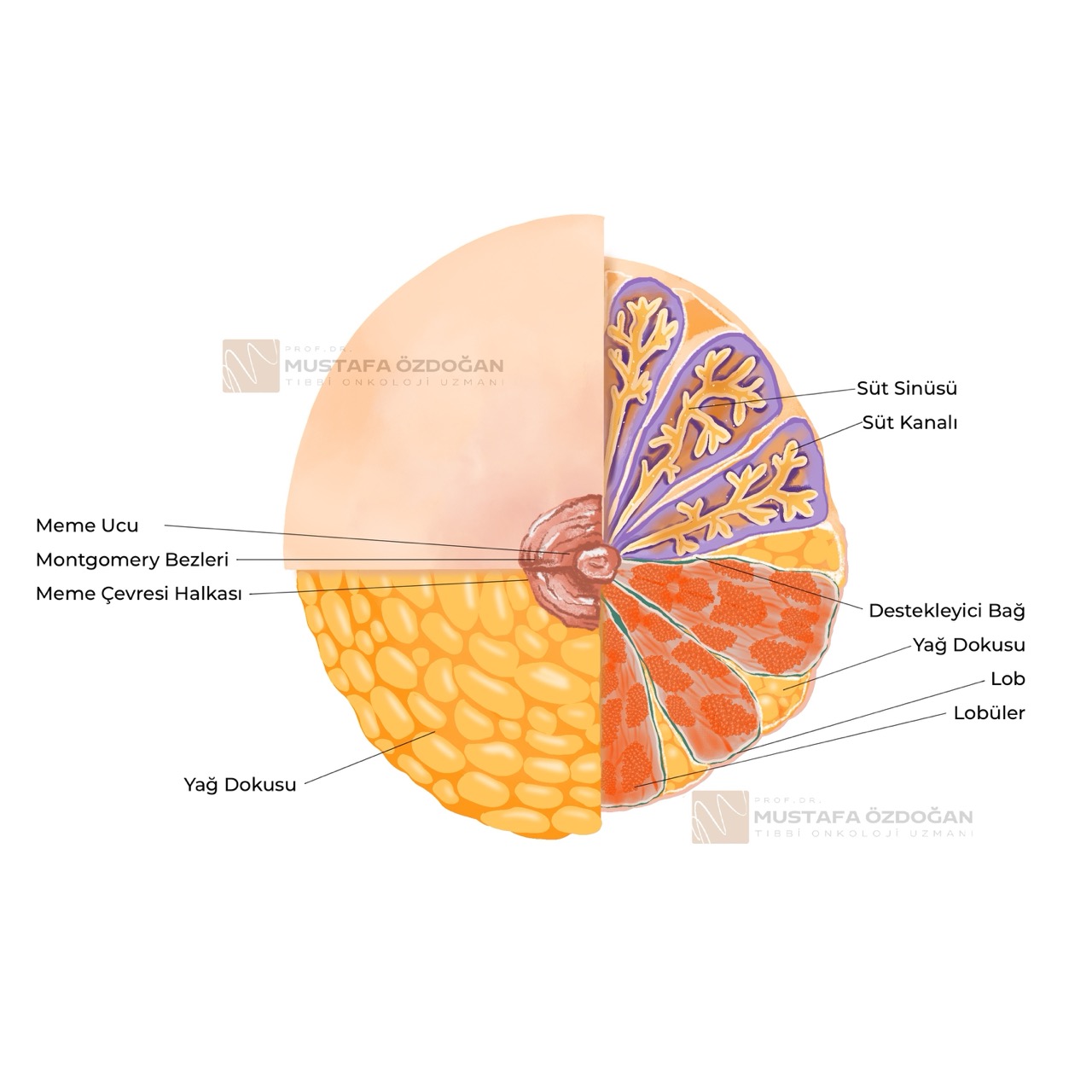
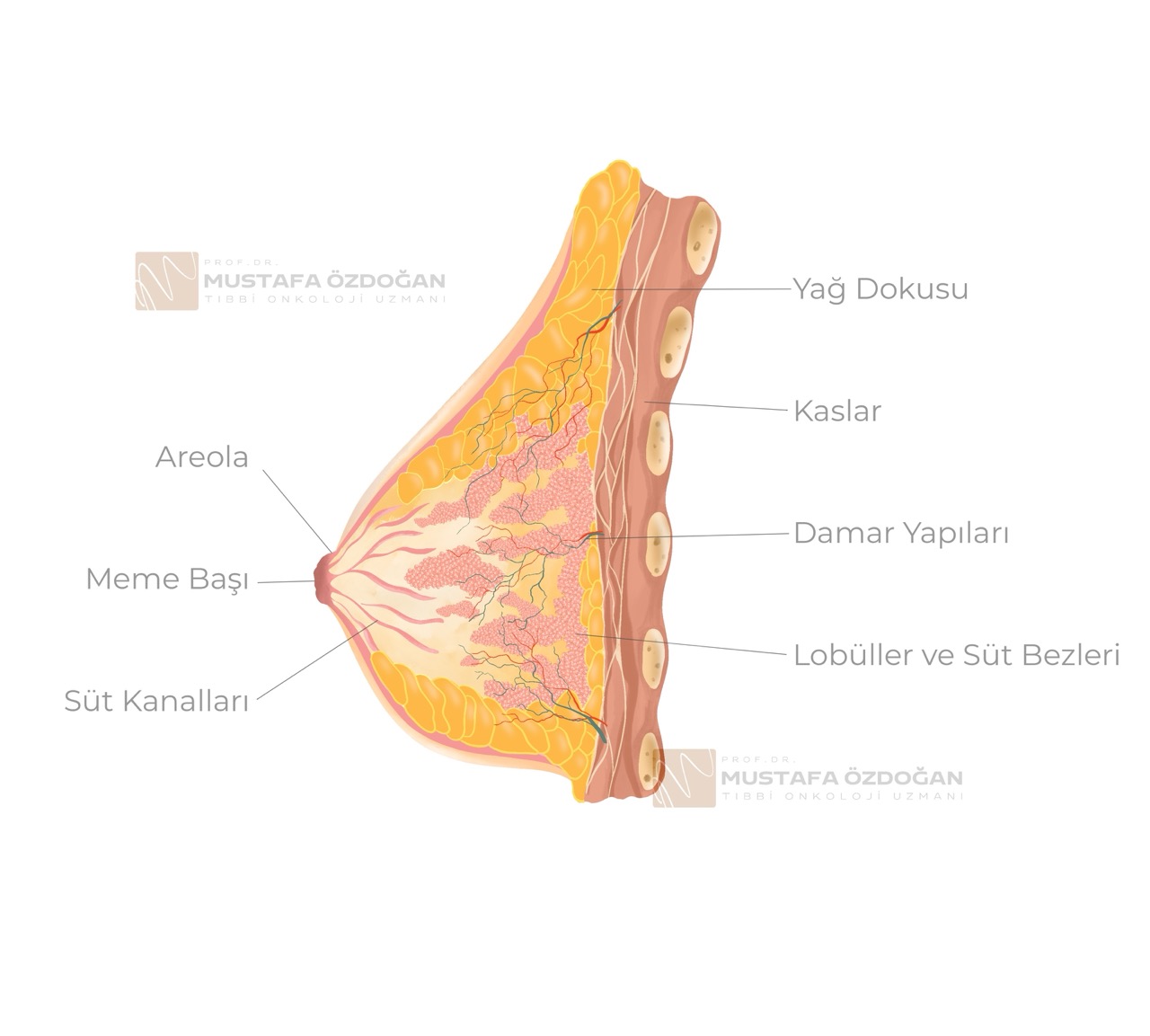
Meme, hem yapısal olarak karmaşık bir doku hem de birçok işlevi olan bir organdır. Kadınlarda memenin temel işlevi, doğum sonrası emzirme yoluyla bebek için besin sağlamaktır. Bu nedenle meme, süt üretimi ve salgılanması için özel olarak düzenlenmiştir. Aynı zamanda meme dokusu erkeklerde de bulunur, ancak kadınlara göre çok daha küçük ve işlevsizdir.
1. Meme Yapısındaki Temel Bileşenler
a. Lobüller
Meme, süt üreten küçük bezler olan lobüllerden oluşur. Her bir meme, süt üretiminde görevli birçok lobül içerir. Lobüller, süt üretiminden sorumlu olan ve hormonlara duyarlı olan hücrelerle doludur. Özellikle östrojen ve progesteron hormonları, lobüllerin gelişiminde ve fonksiyonunda büyük rol oynar.
b. Süt Kanalları
Süt kanalları (duktlar), sütü lobüllerden meme ucuna taşıyan tüp benzeri yapılardır. Emzirme sırasında lobüllerde üretilen süt, bu kanallar vasıtasıyla meme ucuna taşınır. Meme kanserlerinin önemli bir kısmı, bu süt kanallarında başlar (duktal karsinom).
c. Meme Ucu ve Areola
Meme ucu, süt kanallarının dışarıya açıldığı kısımdır. Emzirme esnasında süt, meme ucundan bebeğe geçer. Meme ucunun çevresindeki koyu renkli halka ise areola olarak adlandırılır. Areola, emzirme sürecinde meme ucunun korunması için gerekli olan yağ bezlerini içerir.
d. Yağ Dokusu ve Destekleyici Doku
Meme, lobüller ve kanallar dışında önemli miktarda yağ dokusu içerir. Bu yağ dokusu memenin şeklini ve hacmini belirler. Aynı zamanda meme içerisinde bağ dokusu ve destekleyici doku da bulunur; bu yapılar meme dokusuna destek sağlayarak, yapısal bütünlüğünü korur.
e. Göğüs Kasları
Memeler, göğüs kafesinin hemen önünde yer alır ve pektoral kaslar olarak adlandırılan göğüs kasları üzerinde bulunur. Meme dokusunun altındaki bu kaslar, meme dokusunun hareket etmesini ve desteklenmesini sağlar ancak doğrudan süt üretimi ile ilgisi yoktur.
2. Lenf Dolaşımı ve Lenf Düğümleri
Meme dokusunda lenfatik sistem de önemli bir yer tutar. Lenf damarları, memede yer alan sıvıları ve bazı atık ürünleri taşır. Lenf düğümleri ise bu sıvıları süzerek vücut savunmasında rol oynar. Meme çevresinde en yaygın lenf düğümleri koltuk altı (aksiller) bölgesinde bulunur. Meme kanserinin yayılımında (metastaz) lenf sistemi önemli bir rol oynar, bu nedenle meme kanserinin evresini belirlemede lenf düğümlerindeki kanser hücrelerinin varlığı dikkate alınır.
3. Memenin Hormonal Yapısı
Meme dokusu, östrojen ve progesteron gibi hormonlara duyarlıdır. Bu hormonlar, özellikle ergenlik, hamilelik ve emzirme gibi dönemlerde meme dokusunun gelişimini, büyümesini ve işlevini etkiler. Hormonların etkisiyle meme dokusu büyür, lobüller ve süt kanalları gelişir. Östrojen ve progesteron reseptörlerine sahip meme hücreleri, bu hormonlara yanıt vererek meme kanserinin oluşumunda da etkili olabilir. Bu nedenle, meme kanserinde hormon reseptör durumu, tedavi sürecini belirleyen önemli bir faktördür.
4. Meme Gelişimi
Meme dokusu, yaşam boyunca değişim gösterir. Ergenlik döneminde östrojen hormonunun etkisiyle gelişmeye başlar ve yetişkinlikte tam şeklini alır. Hamilelik döneminde lobüller ve süt kanalları genişleyerek süt üretimi için hazırlanır. Emzirme döneminde süt üretimi artar ve memeler sütle dolar. Menopoz dönemiyle birlikte ise östrojen seviyeleri azalır, meme dokusu yağ dokusuna dönüşmeye başlar ve hacmi küçülür.
5. Memenin Kan Dolaşımı
Meme, birçok kan damarıyla beslenir. Özellikle meme dokusunun üst kısmı ve meme başı yoğun kan akışına sahiptir. Kan dolaşımı, meme dokusuna oksijen ve besin sağlarken, metabolik atıkların uzaklaştırılmasını da sağlar. Memenin kan akışını sağlayan ana damarlar internal torasik arter ve lateral torasik arterdir.
Meme Kanseri Türleri
Meme kanseri, invaziv olmayan ve invaziv olarak sınıflandırılabilir:
İnvaziv Olmayan Meme Kanseri (in situ)
Duktal karsinoma in situ (DKIS), pre-malign bir lezyondur; henüz tam anlamıyla kanser değildir, ancak zamanla invaziv meme kanserine dönüşebilir. Bu kanser türünde, kanser hücreleri meme kanallarında bulunur ancak sağlıklı meme dokusuna yayılmamıştır. Lobüler neoplazi (önceden lobüler karsinoma in situ olarak adlandırılır), lobüllerin içini döşeyen hücrelerde değişiklikler olduğu durumdur ve gelecekte meme kanseri gelişme riskinin arttığını gösterir. Lobüler neoplazi, aslında meme kanseri değildir ve lobüler neoplazi tanısı alan kadınlar düzenli kontrollerden geçse de çoğunda meme kanseri gelişmez.
İnvaziv Meme Kanseri
İnvaziv meme kanseri, kanserin meme kanallarının (invaziv duktal meme kanseri) veya lobüllerin (invaziv lobüler meme kanseri) dışına yayılması durumudur. Bu kanser türleri histolojik olarak da sınıflandırılabilir; örneğin, tübüler, müsinöz, medüller ve papillifer meme tümörleri, meme kanserinin daha nadir görülen alt türleridir.
Erken Evre Meme Kanseri
Erken evre meme kanseri, tümörün meme dokusu veya koltuk altı lenf düğümlerinin (aksiller lenf düğümleri olarak da bilinir) ötesine yayılmadığı (Evre 0 - IIA) durumlarda tanımlanır. Bu kanser türleri genellikle ameliyat edilebilir niteliktedir ve birincil tedavi sıklıkla kanserin cerrahi olarak çıkarılmasıdır. Ancak, birçok hastada cerrahiden önce neoadjuvan sistemik tedavi uygulanır.
Lokal İleri Meme Kanseri
Meme kanseri, memeden yakındaki doku veya lenf düğümlerine yayıldığında (Evre IIB - III) lokal ileri olarak tanımlanır. Lokal ileri meme kanseri olan hastaların büyük çoğunluğunda tedaviye sistemik terapilerle başlanır. Kanserin yayılma derecesine bağlı olarak, bu tümörler ameliyat edilebilir veya edilemez olabilir. Ancak, tümör sistemik tedavi sonrası küçülürse ameliyat yine de yapılabilir.
Metastatik Meme Kanseri
Metastatik meme kanseri, kanserin kemikler, karaciğer veya akciğerler gibi vücudun diğer bölgelerine yayıldığı (Evre IV olarak da bilinir) durumu ifade eder. Uzak bölgelere yayılan tümörlere “metastaz” adı verilir. Metastatik meme kanseri tedavi edilebilir olsa da küratif bir tedavi mümkün değildir.
İleri Evre Meme Kanseri
İleri evre meme kanseri terimi, hem ameliyat edilemeyen lokal ileri meme kanserini hem de metastatik meme kanserini tanımlamak için kullanılır.
Hormon Reseptör Durumu ve HER2 Gen Ekspresyonuna Göre Alt Tipler
- Bazı tümörlerin büyümesi östrojen ve progesteron hormonları tarafından uyarılır. Bir tümörün östrojen reseptörü (ER) veya progesteron reseptörü (PgR) pozitif ya da negatif olup olmadığını belirlemek önemlidir, çünkü hormon reseptörü yüksek olan tümörler hormon teminini azaltıcı ilaçlarla tedavi edilebilir.
- HER2, hücre büyümesinde rol alan başka bir reseptördür ve meme kanserlerinin yaklaşık %20’sinde yüksek düzeyde bulunur. HER2 seviyesi yüksek olan tümörler anti-HER2 ilaçları ile tedavi edilebilir.
- ER, PgR ve yüksek düzeyde HER2 bulunmayan tümörler ise “üçlü negatif tümörler” olarak tanımlanır. Tümörler, hormonal ve HER2 reseptör durumlarına göre şu şekilde alt gruplara ayrılabilir:
- Luminal A-benzeri: ER ve PgR pozitif, HER2 negatif tümörler
- Luminal B-benzeri: ER ve/veya PgR pozitif, HER2 pozitif veya negatif tümörler
- HER2 aşırı eksprese eden: ER ve PgR negatif, HER2 pozitif tümörler
- Bazal-benzeri: Üçlü negatif tümörler
Meme Kanseri Belirtileri
- Meme kanseri belirtileri şunları içerebilir:
- Memede bir kitle
- Memenin boyutunda veya şeklinde değişiklik
- Deride çukurlaşma veya meme dokusunda kalınlaşma
- İçe dönük meme ucu
- Meme ucunda kızarıklık veya döküntü
- Meme ucundan akıntı gelmesi
- Koltuk altında şişlik veya kitle
- Geçmeyen meme ağrısı veya rahatsızlık
- Deride kızarıklık
- Deri kalınlaşması
Bu belirtilerden herhangi biri görüldüğünde doktora başvurulması önemlidir. Ancak, bu semptomların başka durumlar nedeniyle de ortaya çıkabileceği unutulmamalıdır. Bazı semptomlar ise metastaz varlığını gösterebilir; örneğin, koltuk altında, göğüs kemiği veya köprücük kemiği çevresinde kitle veya şişlik lenf düğümü metastazına işaret edebilir. Kemik ağrısı veya kemik kırılganlığı kemik metastazını düşündürebilir, akciğer metastazları ise sürekli göğüs enfeksiyonları, kalıcı öksürük ve nefes darlığı gibi belirtilerle kendini gösterebilir. Bu belirtiler doğrudan metastaz anlamına gelmez, ancak bu tür endişelerin doktorla paylaşılması önemlidir.
Meme Kanseri Görülme Sıklığı
Meme kanseri, dünya genelinde kadınlar arasında en sık teşhis edilen kanser türüdür. 2020 yılında, Dünya Sağlık Örgütü'ne bağlı Uluslararası Kanser Araştırma Ajansı (IARC) verilerine göre, dünya çapında yaklaşık 2,3 milyon yeni meme kanseri vakası tespit edilmiştir. Bu, tüm kanser vakalarının yaklaşık %11,7'sini oluşturmaktadır. Türkiye'de ise Sağlık Bakanlığı ve Türkiye İstatistik Kurumu (TÜİK) verilerine göre, 2020 yılında yaklaşık 24.000 yeni meme kanseri vakası teşhis edilmiştir. Bu, Türkiye'deki kadınlar arasında en sık görülen kanser türü olup, kadın kanserlerinin yaklaşık %24'ünü oluşturmaktadır.
Meme Kanserine Ne Sebep Olur?
Meme kanserinin kesin nedeni bilinmemekle birlikte, hastalığın gelişimiyle ilişkili çeşitli risk faktörleri tanımlanmıştır. Bir risk faktörüne sahip olmak, kanser gelişme riskini artırır; ancak bu, kesinlikle kanser olunacağı anlamına gelmez. Aynı şekilde, herhangi bir risk faktörü olmaması da kanser gelişmeyeceği anlamına gelmez.
En Önemli Risk Faktörleri:
- Kadın cinsiyet
- İlerleyen yaş
- Genetik yatkınlık (aile öyküsü veya belirli genlerde mutasyonlar)
- Östrojenlere maruz kalma
- İyonizan radyasyona maruz kalma
- Daha az sayıda çocuk sahibi olma
- Atipik hiperplazi öyküsü
- Obezite
- Alkol tüketimi
Bu faktörlerin çoğu her kadında meme kanserinin gelişmesine neden olmayabilir. Ancak, belirli risk faktörlerine sahip olan kadınlarda kanser gelişme olasılığı daha yüksektir.
Aile Öyküsü
Aile öyküsü, bir kadının meme kanseri gelişiminde önemli bir rol oynar. Birinci derece bir akrabasında (ebeveyn, kardeş veya çocuk) meme kanseri olan kadınların, böyle bir aile öyküsü olmayan kadınlara kıyasla meme kanseri geliştirme riski iki kat daha fazladır. Akraba menopoz öncesi dönemde meme kanseri tanısı aldıysa, bu risk üç katına kadar çıkabilir.
BRCA Mutasyonu
Meme kanserlerinin yaklaşık %5’i ve ailesel meme kanseri vakalarının %25’ine kadar olan kısmı BRCA1 veya BRCA2 mutasyonu nedeniyle ortaya çıkar. BRCA1 mutasyonu taşıyan bir kadının yaşam boyu meme kanseri gelişme riski %65-95 arasındadır. Ailesel meme ve yumurtalık kanserlerinin %90’ından fazlasının BRCA1 veya BRCA2 mutasyonuna bağlı olduğu düşünülmektedir.
Doktor, bir kadını BRCA1 ve BRCA2 mutasyon testi için ailesel öyküsü ve etnik kökenine dayanarak yönlendirebilir. Eğer kadının bu genlerden birinde veya her ikisinde de mutasyon tespit edilirse, meme kanseri riskini azaltmaya yönelik seçeneklerin konuşulacağı bir danışmanlık seansı sunulur. Bu seçenekler arasında önleyici çift taraflı mastektomi (her iki memenin alınması) ve/veya salpingo-ooferektomi (yumurtalıkların ve fallop tüplerinin çıkarılması) yer alabilir.
BRCA1/2 mutasyonu pozitif olan kadınlar düzenli olarak izlenir ve risk azaltıcı önlemler önerilir.
BRCA mutasyonu taşıyan ve risk azaltıcı cerrahi seçeneğini tercih etmeyen kadınlara, 25 yaşından itibaren (veya ailedeki en genç meme kanseri tanısından 10 yıl önce, hangisi daha erken ise) her 6-12 ayda bir klinik muayene önerilmelidir. Ayrıca, bu kadınlara 30 yaşından itibaren her 12 ayda bir manyetik rezonans görüntüleme (MRI) ve mamografi yapılması da tavsiye edilmektedir.
Meme kanserinde diğer genlerde değişiklikler: Diğer gen mutasyonları da kalıtsal meme kanseri ile bağlantılı olabilir. Ancak, bu gen mutasyonları daha nadir görülür ve BRCA geninin meme kanseri riskini arttırması kadar etkili değildir. Örneğin;
ATM: ATM geni, normalde zarar gören DNA’nın onarılmasına yardımcı olur. Bu genin 2 genetik anormal kopyası, ataksi-telenjiektazi hastalığına sebep olur. Genetik mutasyona uğramış 1 kopyası ise, bazı ailelerde meme kanseri oranını arttırabilir.
TP53: TP53 geni, anormal hücre gelişimini önleyen p53 proteininin üretilmesi için talimat verir. Bu genin genetik mutasyonu Li-Fraumeni sendromuna (bu hastalığı bulan 2 araştımacı tarafından isimlendirilmiştir) neden olur. Bu sendroma sahip kişilerde kan kanseri, beyin tümörü ve sarkom (kemik veya bağ doku kanseri) gibi diğer bazı kanser türlerinde olduğu gibi meme kanseri gelişme riski de yüksektir. Meme kanserinde sıkça rastlanan bir sebep değildir.
CHEK2: Li-Fraumeni sendromu, CHEK2 geninde de genetik mutasyona sebep olabilir. Mutasyona uğradığında bu sendroma yol açmasa bile, meme kanseri riskini ikiye katlayabilir.
PTEN: PTEN geni, normalde hücre gelişiminin işleyişine yardımcı olur. Bu gendeki mutasyon, Cowden hastalığına yol açabilir. Nadir de olsa, benign (iyi huylu) ve malign (kötü huylu) meme tümörü riskini arttırır. Bunun yanında; sindirim borusu, tiroid, uterus ve yumurtalıklarda da tümöre yol açabilir. Ayrıca, bu gendeki bozukluk, meme kanseri riski ile bağlantısı olmayan Bannayan-Riley-Ruvalcaba sendromu adında farklı bir hastalığa neden olabilmektedir.
CDH1: Bu gendeki mutasyon, kalıtsal mide kanserine yol açar. Erken yaşta mide kanseri, nadir rastlanan bir türdür. Kadınlarda, bu gendeki mutasyon yayılan lobüler meme kanseri riskini arttırır.
STK11: Bu gendeki bozukluk, Peutz-Jeghers sendromuna neden olabilir. Ağız içinde ve dudak kenarlarında pigmentli noktalara yol açar, idrarda ve gastrointestinal kanalda polip oluşturur ve meme kanseri dahil birçok kanser türünde riski arttırır.
Meme kanseri ile ırk ve etnik yapı ilişkisi
Afrikalı Amerikalı kadınlara nazaran beyaz kadınların meme kanserine yakalanma olasılığı, biraz daha yüksektir. Ancak, meme kanserine yakalanan Afrikalı Amerikalı kadınlarda, yaşamsal risk daha fazladır. Bununla birlikte bu hastalığa yakalanan 45 yaş altı kadınlar daha çok Afrikalı Amerikalıdır. Ayrıca, Asyalı ve Hispanik (İspanyol) kadınlarda meme kanseri gelişme ve yaşamsal risk oranı daha düşüktür.
Yoğun - Dens meme dokusu ve meme kanseri
Meme yağ dokusu, fibröz doku ve glandüler dokudan oluşur. Yoğun meme dokusu (mamogramda görüldüğünde) demek glandüler ve fibröz dokunun daha fazla, yağ dokusunun daha az olması demektir ve dens meme olarak adlandırılır. Yoğun memeye sahip bir kadında, meme kanseri riski daha yüksektir. Ne yazık ki, yoğun meme dokusu, mamogramlarda da kesin sonuç vermeyebilir. Bu nedenle dens memeye sahip kadınlar ne şekilde takip edileceklerini konusunda doktorları ile görüşmelidir. Yaş, menopoz durumu, ilaç kullanımı (menopozal hormon tedavisi gibi), hamilelik ve genetik gibi meme yoğunluğunu etkileyen bir dizi faktör vardır.
Meme kanseri ve menstrasyon (adet) ilişkisi
Erken regl olan (12 yaşından önce), daha fazla adet döngüsü olan ve/veya menopoz sonrası (55 yaş sonrası) kadınlarda, meme kanseri riski biraz daha fazladır. Uzun süreli östrojen ve progesteron hormonuna maruz kalmakta riski arttıran nedenler arasında yer alabilir. Meme kanserinde yaşam şekli ile bağlantılı risk faktörleri
Çocuk sahibi olmak meme kanseri riskini azaltır mı?
Hiç çocuk sahibi olmayan veya ilk çocuğunu 30 yaşından sonra doğuran kadınlarda meme kanseri riski az da olsa artar. Çok fazla hamilelik geçiren ve genç yaşta hamile kalan kadınlarda, meme kanseri riski azalır. Hamilelik, kadının sebep olabileceği düşünülen tüm adet döngüsünü azaltır. Doğum kontrol hapı meme kanseri için bir risk faktörü müdür? Araştırmalar, doğum kontrol hapı kullanan kadınların, kullanmayan kadınlara nazaran az da olsa meme kanseri riski taşıdığını tespit etmişlerdir. Bu riskin hapı bıraktıktan sonra 5 yıl daha devam ettiği ve 5 yıl sonrasında riskin kullanmayanlarla eşitlendiği bulunmuştur. Doğum kontrol hapı kullanmayı düşünen kadınların, meme kanseri ile ilgili diğer risk faktörlerini doktorları ile konuşmaları gerekmektedir.
Menopoz sonrası hormon tedavisi ve meme kanseri
Çalışmalar, hormon yerine koyma tedavisi almanın sağlıklı kadınlarda çeşitli hastalıkların riskini anlamlı olarak değiştirmediğini göstermiştir. Ancak aile hikayesi veya kişisel yatkınlığı olan kadınlarda meme kanseri, endometriyum ( rahim ) kanseri, damar tıkanıklığı, safra kesesi hastalık riskini arttırabileceği iddia edilmektedir. Meme kanseri risk artışının hormonal tedavinin uzun süreli kullanıma bağlı olabileceği iddia edilse de bazı çalışmalarda riski arttırmadığını, hatta düşük fiziksel aktivitesi olan, obezitesi olanlarla benzer risk taşıdığı iddia edilmektedir. Hormon tedavisi kullanan bir kadının meme kanserine yakalanması, doğal olarak hemen hormonal tedaviyi suçlamasına neden olmaktadır. Fakat meme kanserinin neredeyse her 8 kadından birinde görülür ve meme kanserine yakalanan kadınların çoğunda hormon tedavisi kullanım öyküsü yoktur. Sınırlı sayıda yapılan çalışmalarda ailede meme kanseri hikayesi olan BRCA 1-2 gen mutasyonlu hastalarının yumurtalıkları alındıktan sonra hormon tedavisi kullanımının meme kanseri riskini artırmadığı gösterilmiştir.
Alkol kullanımı meme kanserini tetikler mi?
Alkol kullanımının meme kanseri gelişme riski ile net bir bağlantısı vardır. Risk, tüketilen alkol oranında artar. Hiç içki içmeyen kadınlara nazaran günde bir bardak alkollü içki tüketen kadında az da olsa risk artmaktadır. 2-5 bardak alkollü içki tüketen kadınlarda ise, bu risk 1.5 katı daha fazla olurken aşırı alkol kullanımının, diğer bazı kanser türlerinin gelişme riskini arttırdığı bilinmektedir.
Obezite ile meme kanseri arasındaki ilişki nedir?
Menopoz sonrası aşırı kilolu veya obez olmak, meme kanseri riskini arttırır. Menopoz öncesi, yumurtalıklarınız östrojenin çoğunu üretir ve yağ dokusu çok az bir miktar östrojen üretmektedir. Menopoz sonrası (yumurtalıklar, östrojen üretmeyi durdurduğunda), östrojen çoğu kadına yağ dokusundan gelir. Menopoz sonrası fazla yağ dokusu olması, östrojen seviyesini yükselterek meme kanseri gelişme şansını arttırır.
Yüksek insülin seviyesinin, meme kanseri dahil bazı kanser türleri ile bağlantısı vardır. Ancak, meme kanseri ile kilo arasındaki bağlantı komplikedir. Örneğin; yetişkin olduğunda kilo alan bir kadında risk artarken, çocukluğundan beri kilolu olan kadınlarda aynı risk oranı söz konusu olmayabilir. Ayrıca, göğüs bölgesinde aşırı yağlanma, kalça bölgesindeki yağlanmaya nazaran daha fazla risk teşkil edebilir. Araştırmacılar, vücudun çeşitli bölgelerindeki yağ hücrelerindeki farklılıkların, bu durumu açıklayabileceğine inanmaktadır.
Meme kanseri riskini azaltmada fiziksel aktivitenin önemi
Egzersiz şeklinde yapılan fiziksel aktivitenin, meme kanseri riskini azalttığına ilişkin kanıtlar artmaktadır. Asıl soru, ne kadarlık bir aktiviteye ihtiyaç duyulduğudur. Haftada en az 1.5 – 2.5 saatlik hızlı yürüyüşler, kadındaki meme kanseri riskini %18 oranında azaltmaktadır. Eğer bu yürüyüş, haftada 10 saat olursa, riski biraz daha azaltmaktadır.
Beslenme ve alınan vitaminler ile meme kanseri ilişkisi
Kadının beslenme alışkanlıkları ile meme kanseri riski arasındaki bağlantı araştırılmıştır. Ancak, sonuçlar tartışmalıdır. Bazı araştırmalar, beslenmenin rol oynadığını tespit ederken, diğer araştırmalar meme kanseri riski üzerinde etkisi olduğuna dair kanıt bulamamıştır. Beslenmede yağ oranına, meyve, sebze ve et tüketimine bakılmıştır. Meme kanseri riski ile net bir bağlantı yoktur.
Araştırmalardan elde edilen tutarsız sonuçlar doğrultusunda vitamin seviyelerine bakılmış, belli bazı besinlerin fazla tüketilmesinden kaynaklı meme kanseri riskinde artış tespit edilmiştir. Bu zamana kadar yapılan hiçbir araştırma, vitamin kullanımının meme kanseri riskini azalttığını göstermemiştir. Ayrıca, kırmızı et ve yağlı besinlerden fakir, meyve ve sebze ağırlıklı beslenmenin, genel olarak sağlığınızda faydalı bir etki yaratacağı kesindir. Yağlı yiyeceklerle beslenmenin, meme kanseri riskini arttırdığı sonucuna daha net varılabilmesi için daha fazla araştırma yapılmalıdır. Ancak, yağlı besinlerle beslenmenin, kilo alınmasına sebep olduğu, birçok hastalığı tetiklediği ve sağlık problemlerine yol açtığı bilinmektedir.
Ter önleyiciler meme kanseri riskini arttırır mı?
İnternet dedikodularına göre, koltukaltına sürülen deodorant ve antiperspirant gibi ter önleyiciler, cilt tarafından emilerek lenf dolaşımına karışmakta, memede toksin oluşumuna sebep olarak meme kanserini tetiklemektedir. Bu dedikoduyu destekleyen çok az kanıt vardır. Küçük bir araştırmada, küçük bir meme kanseri tümör örneğinde paraben (ter önleyici ve diğer ürünlerde koruyucu olarak kullanılır) seviyesi izine rastlanmıştır. Ancak, parabenin tümöre yol açıp açmadığı araştırılmamıştır. Bunlar daha önceki bulgulardır. Etkisinin belirlenmesi için daha fazla araştırma yapılması gerekmektedir. Diğer yandan, meme kanseri nedenleri üzerine yapılan geniş çaplı bir araştırmada, koltukaltı ter önleyicileri kullanan ve/veya koltukaltını traş eden kadınlarda meme kanserinin arttığına dair herhangi bir bulguya rastlanmamıştır.
Kürtaj ve meme kanseri
Ne kürtajın ne de düşük yapmanın meme kanseri riski üzerinde etkisi yoktur.
Meme implantı – meme slikonu meme kanserini tetikler mi?
Silikon meme implantı, meme içinde yara dokusuna sebep olsa da, genel olarak meme kanseri riskini arttırmamaktadır. İmplantlar, standart mamografide meme dokusunun görüntülenmesini zorlaştırır. Ancak, implantın kayması ile alınan ilave röntgen görüntüleri, meme dokusunun daha detaylı incelenmesine olanak sağlayabilir.
Meme kanserinde kimyasalların rolü nedir?
Kimyasallar konusunda, kayda değer birçok araştırma yapılmış ve meme kanseri riski üzerindeki olası çevresel etkiler anlaşılmaya çalışılmıştır. Çevrede bulunan bileşiklerin östrojen özellikleri hayvan deneyleriyle laboratuvar ortamında incelenmiştir. Örneğin; bazı plastiklerde bulunan maddeler, kişisel bakım ürünleri, tarım ilaçları gibi ürünler ele alınmıştır.
Meme kanserinde sigaranın etkisi nedir?
Uzun zaman önce, meme kanseri ile sigara kullanımı arasında bir bağlantı bulunmamıştır. Son yıllarda yapılan araştırmalar, uzun süreli fazla sigara tüketiminin meme kanseri riskini arttırdığını tespit etmiştir. Örneğin, gençliğinden beri sürekli sigara kullanan bir kadının en yüksek risk grubunda olduğu kesindir. Gece işinde çalışmak kadında meme kanseri hastalığını geliştirir mi? Bazı araştırmalar, gece çalışan kadında – örneğin; hemşirelerde gece nöbeti – meme kanseri gelişme riskinin artabileceğini öne sürmüşlerdir. Bu konuda 2016’da sonuçları açıklanan en geniş çaplı araştırmaya göre gece vardiyalı çalışma meme veya başka bir kanser riskini artırmamaktadır.
Meme Kanseri Nasıl Teşhis Edilir?
Meme kanseri genellikle klinik muayene, görüntüleme ve biyopsi yöntemleriyle teşhis edilir.
Klinik Muayene
Doktorunuz memelerinizi ve lenf düğümlerinizi muayene edecektir. Ayrıca meme kanseri aile öykünüzü, menopozda olup olmadığınızı sorabilir ve rutin kan testleri için kan örneği alabilir. Meme tümöründen şüphelenilirse, görüntüleme taraması yapılması planlanabilir.
Görüntüleme Yöntemleri
Meme kanserinden şüphelenilen kadınlarda kullanılan görüntüleme teknikleri mamografi, ultrason ve/veya MRI taramasını içerir:
-
Mamografi:
Mamografi, erken meme kanserlerini tespit etmek için kullanılan düşük doz bir röntgen türüdür. Her iki meme de röntgen cihazına yerleştirilir ve iki plaka arasına sıkıştırılarak net bir görüntü elde edilir. Mamografi taramasında meme dokusunda şüpheli bir durum görülürse, doktorunuz daha ileri incelemeler yapacaktır.
-
Ultrason Tarama:
Ultrason, vücudun iç yapısının görüntüsünü oluşturmak için yüksek frekanslı ses dalgaları kullanır. Meme kanseri incelemelerinde kullanılan taşınabilir ultrason cihazı ile doktor memelerinizi ve koltuk altı lenf düğümlerinizi inceleyebilir. Ultrason, bir kitlenin katı mı yoksa sıvı dolu bir kist mi olduğunu gösterir.
-
MRG Tarama:
MRG (manyetik rezonans görüntüleme), vücudun iç yapılarının ayrıntılı görüntülerini üretmek için manyetik alanlar ve radyo dalgaları kullanır. MRG tarayıcı, güçlü mıknatıslar içeren büyük bir tüptür. Tarama sırasında bu tüpün içinde yatar ve işlem 15-90 dakika sürer. Rutin incelemelerde kullanılmasa da MRG belirli durumlarda yapılabilir. Örneğin, ailede meme kanseri öyküsü olanlar, BRCA mutasyonu taşıyanlar, meme implantı bulunanlar, lobüler kanser tanısı alanlar, çok sayıda tümörden şüphelenilen durumlarda veya diğer görüntüleme yöntemlerinin sonuçları belirsizse kullanılabilir. MRI aynı zamanda bir tümörün tedaviye yanıt verip vermediğini görmek ve ek tedavi planlamak için de kullanılır.
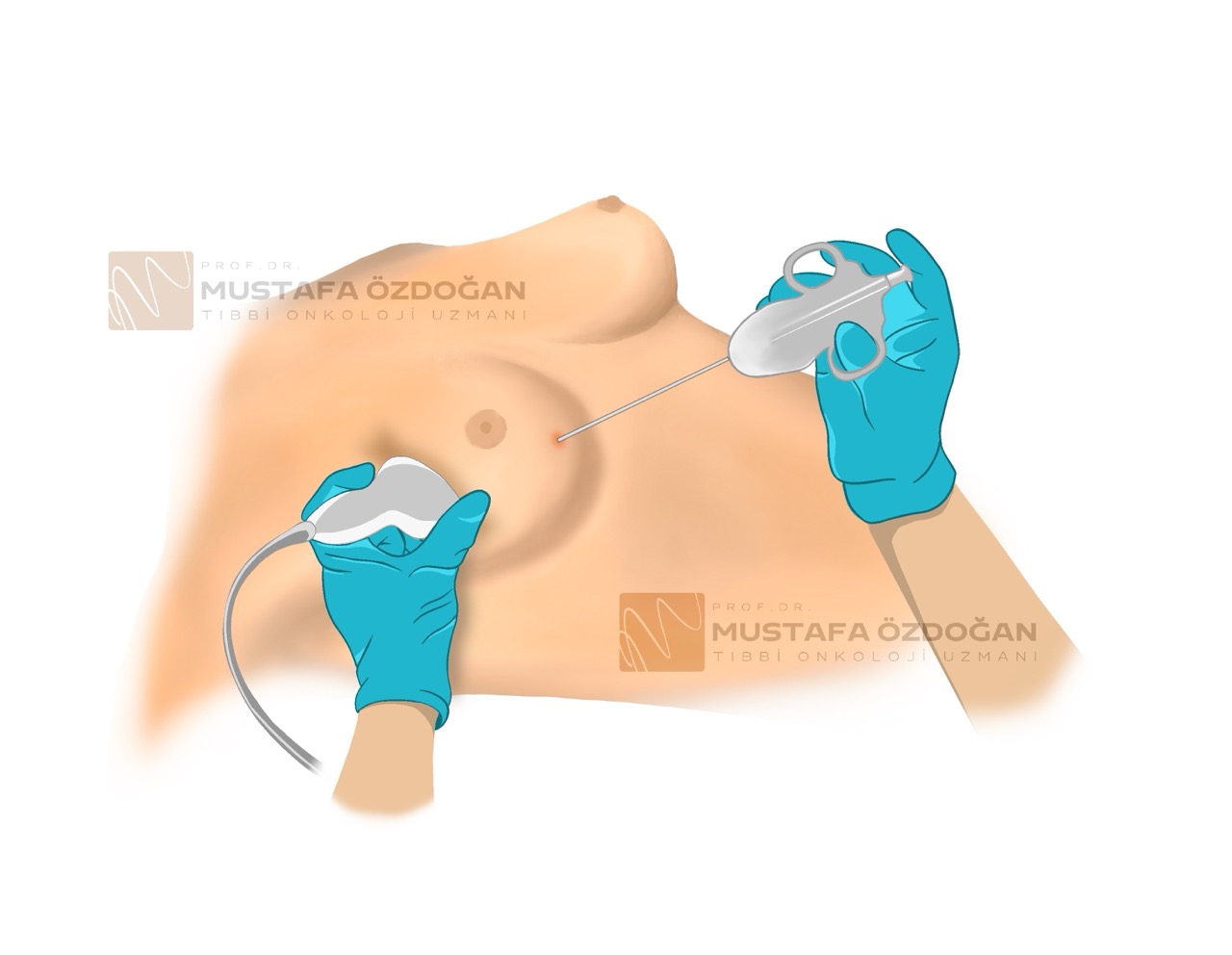
Biyopsi
Memedeki ana tümörün biyopsisi, doktorlara mevcut meme kanseri türü hakkında bilgi sağlar ve tedavi planlamasına yardımcı olur. Meme kanserinden şüphelenildiğinde, herhangi bir tedavi planlanmadan önce tümörden biyopsi alınır. Biyopsi, genellikle ultrason eşliğinde bir iğne ile alınır ve buna Tru-cut biyopsi denir (tümör ultrasonla görünmüyorsa, mamografi veya MRI kullanılarak da yapılabilir). Bu sayede biyopsinin meme dokusundaki doğru alandan alındığından emin olunur. Biyopsi, doktorlara meme kanseri türü hakkında önemli bilgiler verir. Aynı zamanda, biyopsi sırasında tümöre bir işaretleyici yerleştirilebilir; bu işaretleyici, cerrahların tüm tümörü daha sonra çıkarmasına yardımcı olmak amacıyla konulur.
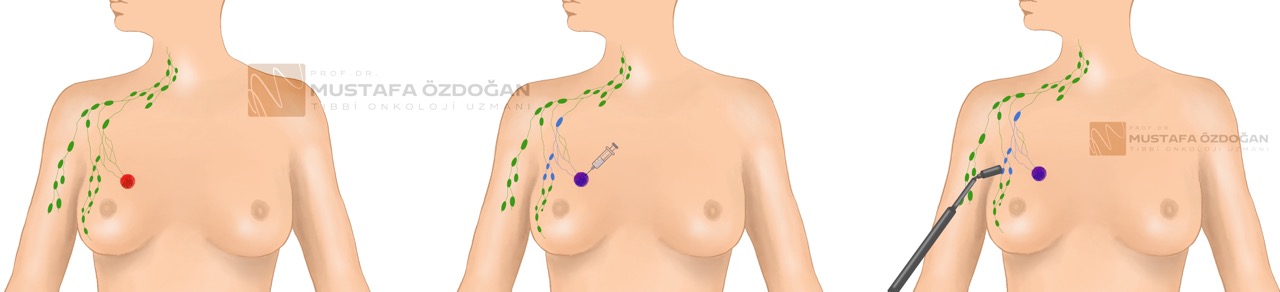
Lenf Düğümü Biyopsisi
Lenf düğümü biyopsisi, meme kanseri evrelemesinde önemli bir adımdır. Şüpheli lenf düğümlerine biyopsi yapılarak lenf düğümlerinde metastaz varlığı tedaviye başlamadan önce doğrulanır veya dışlanır. Lenf düğümü tutulumu değerlendirmek için genellikle sentinel (bekçi) lenf düğümü biyopsisi yapılır. Bu işlemde, tümöre veya etrafındaki alana radyoaktif bir boya enjekte edilir. Boya daha sonra kanser hücrelerinin vücuda yayılırken izleyeceği yolu takip eder. Boyanın ulaştığı ilk lenf düğümleri sentinel lenf düğümleridir. Cerrah, lenf düğümlerinin bulunduğu cildi keser ve analiz için birkaçını çıkarır.
Tedavim Nasıl Planlanacak?
Tedaviniz, kanserinizin ne kadar ileri evrede olduğuna, kanser türüne ve risk değerlendirmesine bağlı olarak belirlenir. Meme kanseri tedavisi, çok sayıda meme kanseri hastasına hizmet veren bir uzman merkezde yapılması en uygunudur. Tedavi ekibiniz genellikle bir cerrah, radyasyon onkoloğu, medikal onkolog, radyolog ve patologdan oluşur. Tanı ve tedavinin her aşamasında size rehberlik etmek için uzman bir hemşire de hazır bulunmalıdır.
Evreleme
Doktorunuzun en uygun tedavi yaklaşımını belirlemesi için kanserin evresini bilmesi önemlidir. Kanserin evrelemesi, tümörün boyutunu, yerini ve başladığı yerden yayılıp yayılmadığını tanımlamak için kullanılır. Klinik evreleme, fiziksel muayene, kan testleri ve görüntüleme yöntemlerini içerir. Başlangıçtaki mamografinizin yanı sıra, göğüs bilgisayarlı tomografi (BT) taraması, karın ultrasonu, BT veya MRI taraması ve kemik taraması gibi ek taramalar gerekebilir. Alternatif olarak, tüm vücudu değerlendirmek için pozitron emisyon tomografisi (PET) taraması da kullanılabilir.
-
BT Tarama:
Bu, doktorların iç organlarınızı kesit görüntüsü halinde görmelerini sağlayan bir röntgen tekniğidir.
-
MRI Tarama:
MRI, manyetik alanlar ve radyo dalgaları kullanarak vücudunuzun iç yapılarının ayrıntılı görüntülerini oluşturur.
-
Kemik Taraması:
Bu testte, bir damara az miktarda radyoaktif madde enjekte edilir ve doktorların tüm vücutta anormal kemik alanlarını görmesini sağlar. Anormal kemik, sağlıklı kemikten daha fazla radyoaktif madde emer.
-
PET Tarama
PET, bir damara enjekte edilen radyoaktif bir madde kullanır ve MRI veya BT taramasının kaçırabileceği kanser alanlarını belirlemeye yardımcı olabilir. Çoğu PET taraması günümüzde BT taramasıyla birlikte yapılmaktadır. Cerrahi evreleme, ameliyat sırasında çıkarılan dokunun incelenmesine dayanır. Tümörün boyutunu ve yayılımını belirlemek için kullanılan evreleme sistemi, harfler ve rakamlar dizisi ile tanımlanır. Meme kanseri için evreler Roma rakamları ile 0’dan IV’e kadar ifade edilir. Genelde evre ne kadar düşükse, hastanın prognozu o kadar iyi olur. Meme kanseri evreleme sistemi olarak TNM sistemi kullanılır:
- Tümör boyutu (T): Kanserin ne kadar büyük olduğunu belirtir.
- Lenf düğümü yayılımı (N): Kanserin lenf düğümlerine yayılıp yayılmadığını gösterir.
- Uzak organ metastazı (M): Kanserin vücudun diğer bölgelerine yayılıp yayılmadığını ifade eder.
Evreleme TNM evreleme sistemi, kanserin yayılımını üç ana başlıkta değerlendirir:
T (Tümör), tümörün boyutunu ve bulunduğu alanı,
N (Lenf Düğümü), kanserin lenf düğümlerine yayılıp yayılmadığını,
M (Metastaz), kanserin vücudun diğer bölgelerine yayılıp yayılmadığını tanımlar.
Klinik evreleme (k) muayene, görüntüleme ve biyopsi sonuçlarına dayanır, ameliyat öncesi kullanılır. Patolojik evreleme (p) ise ameliyatla alınan dokunun laboratuvar incelemesiyle kesinleşir.
Tümör boyutu (T1-T4), lenf düğümlerine yayılma durumu (N1-N3) ve metastaz varlığı (M0-M1) bu sistemle sınıflandırılır.
Evre 0
Oluştuğu yerde bulunan duktal karsinom in situ (DCIS) yani en erken evre meme kanseri formudur. Kanser hücreleri süt kanallarını oluşturan epitel hücrelerinin arasındadır, ancak daha derinlere, memenin yağ dokusuna ulaşmamıştır.
Lobüler karsinom in situ da (LCIS) zaman zaman evre 0 olarak sınıflandırılır. Ancak DCIS ve LCIS durumları, klasik meme kanserleri gibi invaziv, yani yayılımcı değildir. Bununla birlikte saptandıkları zaman tedavi edilirler.
Göğüs ucunda görülen Paget hastalığı da (tümör kitlesi olmayan), evre 0 olarak adlandırılır. Tüm bu vakaların hiçbirinde kanser, lenf bezlerine veya uzak bölgelere yayılmaz.
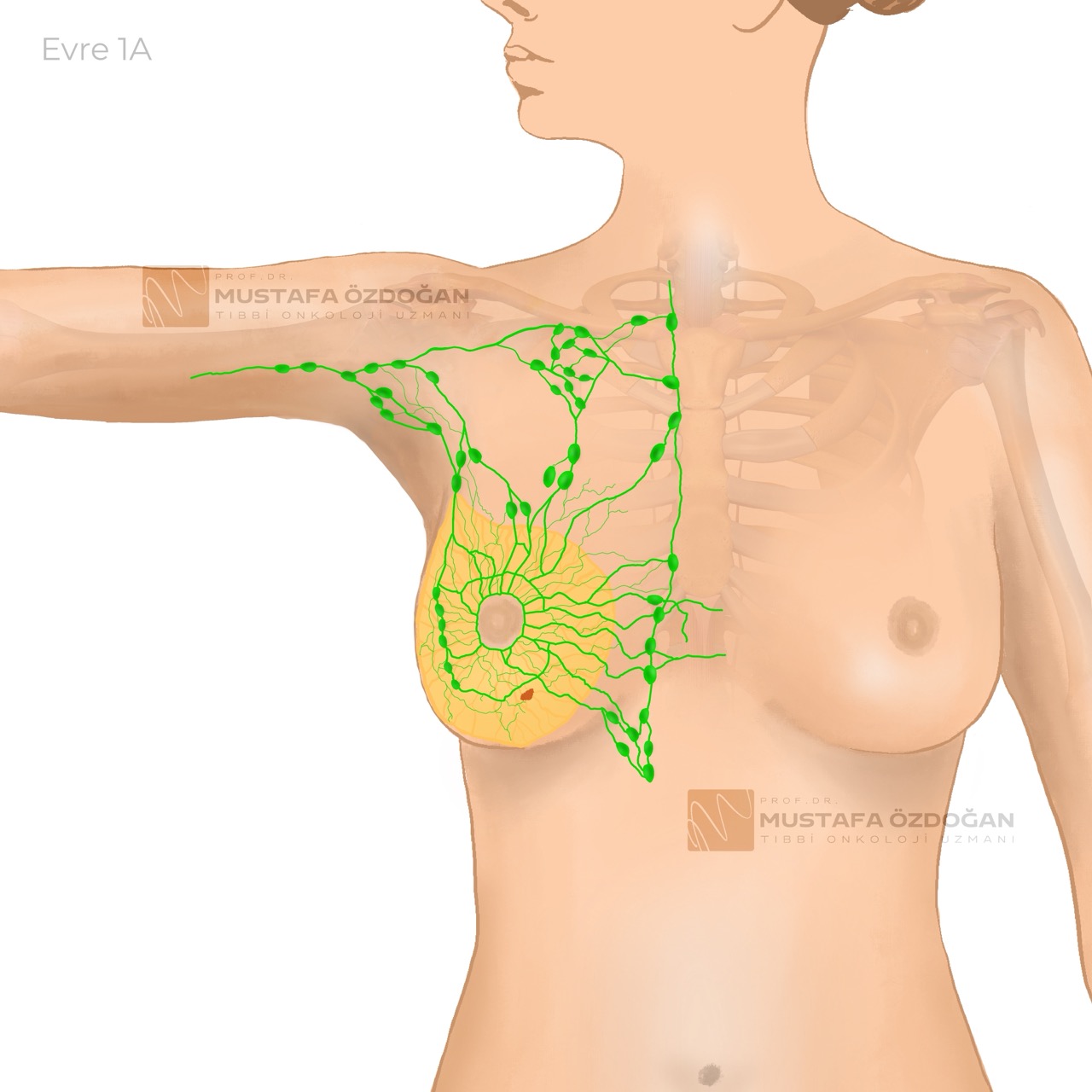
Evre 1A
Tümör 2 cm veya daha küçüktür ve lenf bezlerine veya uzak bölgelere yayılmamıştır.
Evre 1B
Koltukaltı lenf bezlerinin 1 - 3’ünde mikrometastazlar (lenf bezlerindeki kanser 0.2 mm’den geniştir ancak 2 mm’den daha büyük değildir ve/veya kanserli hücre sayısı 200’den fazladır).
Kanser uzak bölgelere yayılmamıştır.

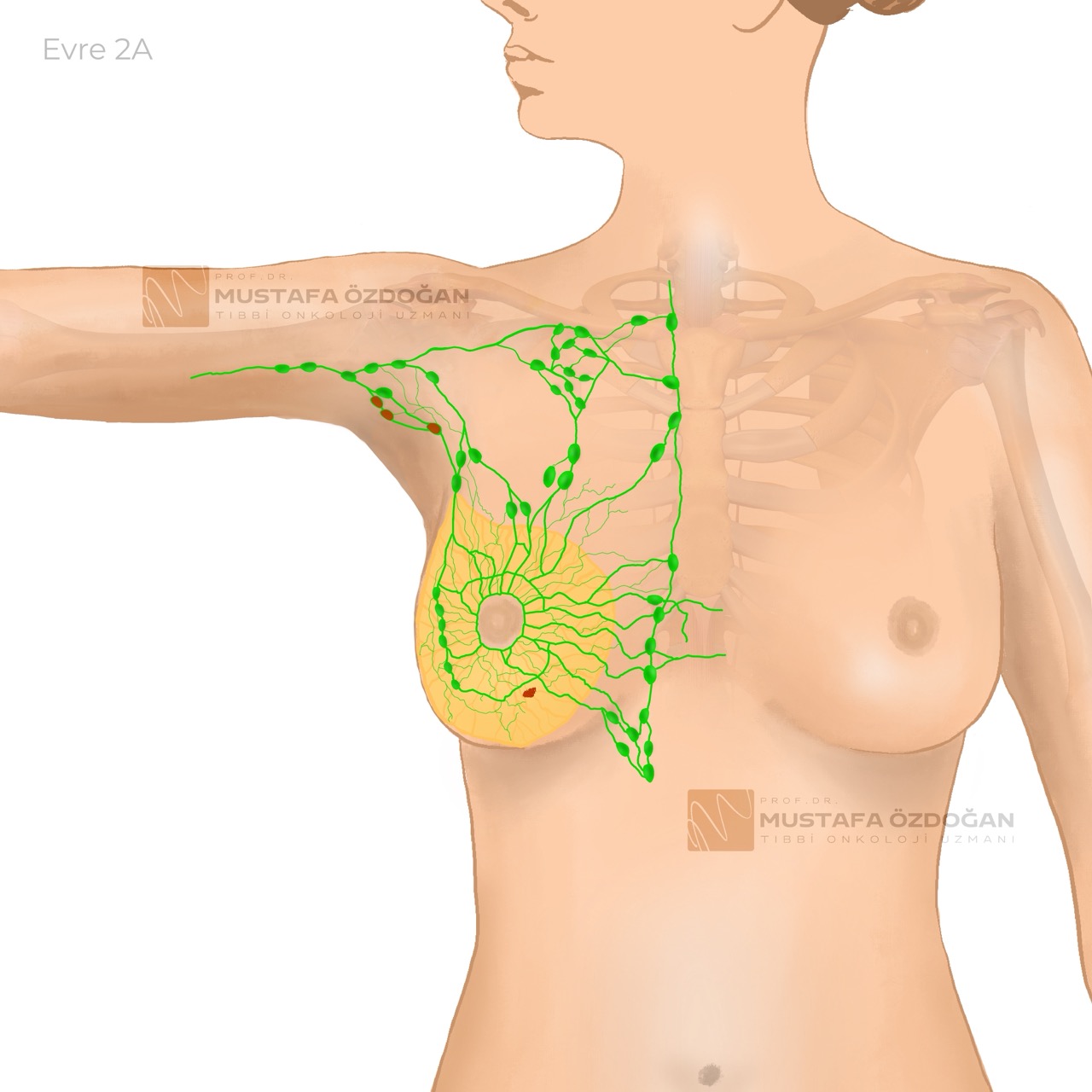
Evre 2A
Tümör 2 cm veya daha küçüktür.
1 - 3 arası koltuk altı lenf bezine yayılmıştır.
Lenf bezlerindeki kanser, 2 mm’den geniştir veya internal mamarian lenf bezlerinde küçük miktarda kanser bulunmuştur ve sentinel lenf bezi biyopsisi ile tespit edilmiştir. Ya da tümör 2 cm’den büyük, 5 cm’den küçüktür, ancak lenf bezlerine ve uzak bölgelere yayılmamıştır.
Not: İnternal mamarian lenf bezi, göğüs kemiği arkasında, internal mamarian arter boyunca yer alan lenf düğümleridir. Meme kanserinde bu bezler, özellikle tümör iç kadranda yer alıyorsa veya metastaz riski yüksekse, kanserin lenfatik sistem yoluyla yayılımında önemli bir role sahiptir ve tedavi planlamasında dikkate alınır. İnternal mamarian lenf bezleri meme kanseri evrelemesi sırasında gözden kaçabilir. Araştırmalar, bu lenf bezlerinin yerleşimlerinin derin olması ve deneyimli olmayan merkezlerde evreleme sırasında yeterinde dikkat edilmemesi gibi nedenler küçük metastazların atlanabileceğini göstermektedir. Özellikle sentinel lenf nodu biyopsisinde bu bölge genellikle dahil edilmediğinden, metastatik hastalık bu bezlerde tespit edilmeden ilerleyebilir. Bu nedenle, yüksek riskli vakalarda ek görüntüleme yöntemleri veya daha kapsamlı değerlendirme önerilmektedir.
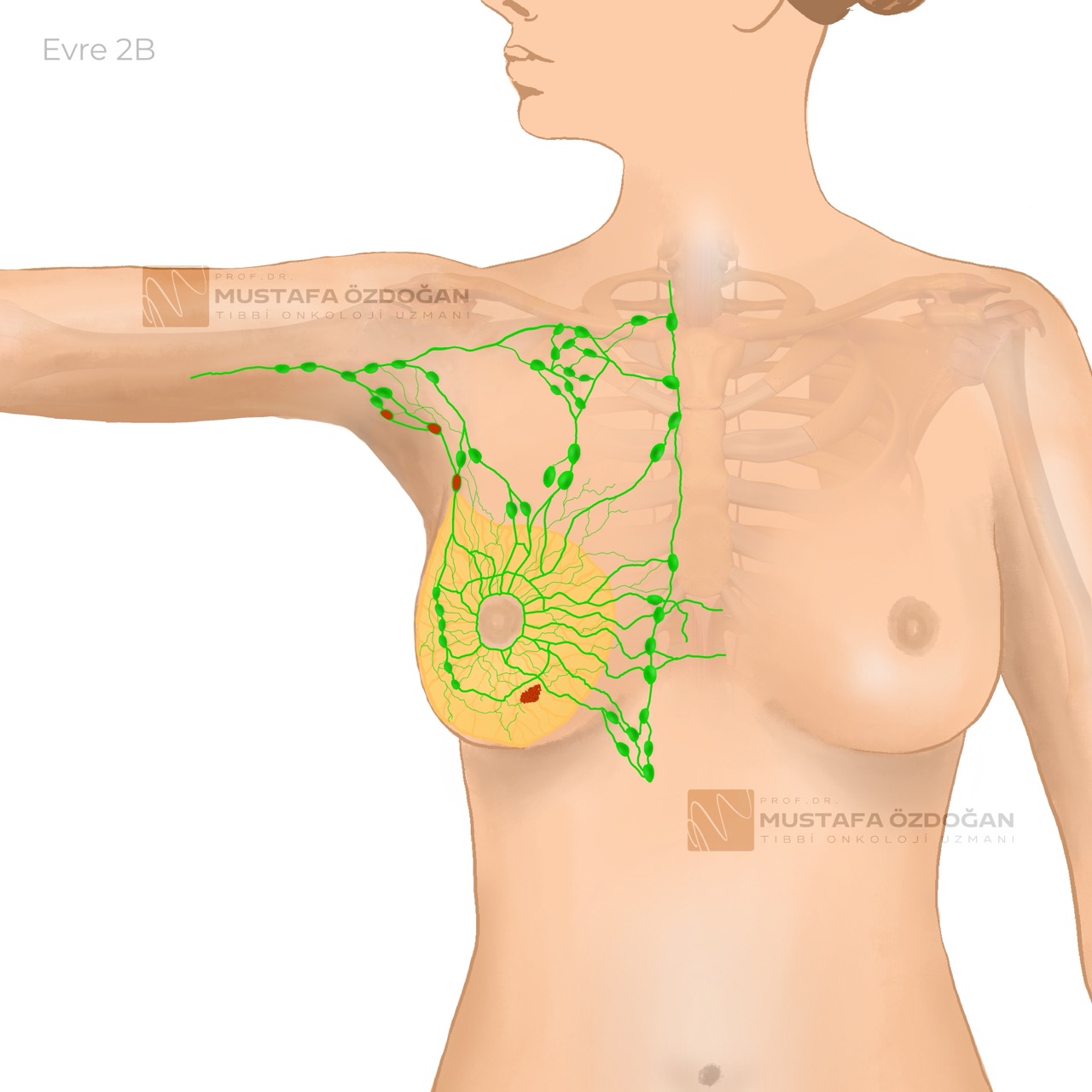
Evre 2B
Tümör, 2 cm’den büyük, 5 cm’den küçüktür.
Kanser, koltuk altındaki 1-3 lenf bezine yayılmış ve/veya internal mammarian lenf bezlerinde küçük miktarda kanser bulunmuştur ve sentinel (bekçi) lenf bezi biyopsisi ile tespit edilmiştir.
Kanser, uzak bölgelere yayılmamıştır. Ya da tümör, 5 cm’den geniştir ancak göğüs duvarını veya cildi tutmamış, lenf bezlerine yayılmamıştır. Yine kanserin uzak bölgelere yayılmadığı gözlenmiştir.
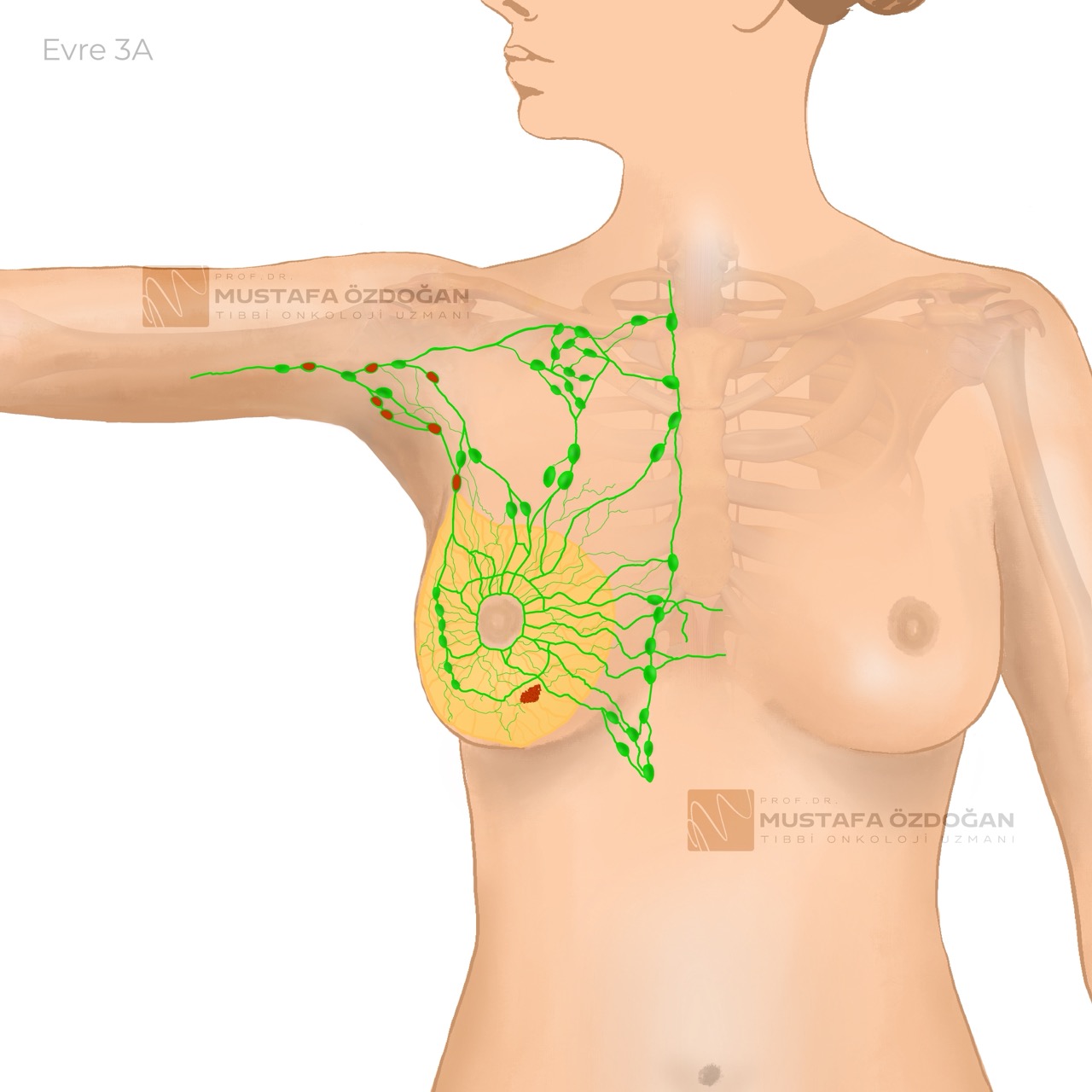
Evre 3A
Tümör, 5 cm’den büyük değildir.
4-9 koltuk altı lenf bezine yayılmıştır veya internal mammarian lenf bezlerine sirayet etmiştir.
Kanser, uzak bölgelere yayılmamıştır. Ya da tümör 5 cm’den geniştir, ancak göğüs duvarını veya cildi tutmamıştır.
1-9 koltuk altı lenf bezlerine veya internal mammarian lenf bezlerine yayılmıştır. Yine kanserin uzak bölgelere yayılmadığı gözlenmiştir.
Evre 3B
Tümör, göğüs duvarına veya cilde yayılmıştır, ancak lenf bezlerine yayılmamıştır. Ya da kanser 1-3 lenf bezine yayılmış ve/veya internal mammarian lenf bezlerinde küçük miktarda kanser bulunmuştur ve sentinel lenf bezi biyopsisi ile tespit edilmiştir. Ya da kanser 4-9 koltuk altı lenf bezine yayılmıştır veya internal mammarian lenf bezlerine yayılmıştır.
Kanser, uzak bölgelere yayılım göstermemiştir.

İnflamatuvar meme kanseri adı verilen özel durumda hastalık en azından Evre 3B olarak kabul edilir. İnflamatuar meme kanserinin tipik özellikleri arasında göğüs derisinin büyük bir kısmının kızarması, meme sıcak ve şiş olması ve kanser hücreleri lenf düğümlerine yayılmış olması ve ciltte bulunması sayılabilir.
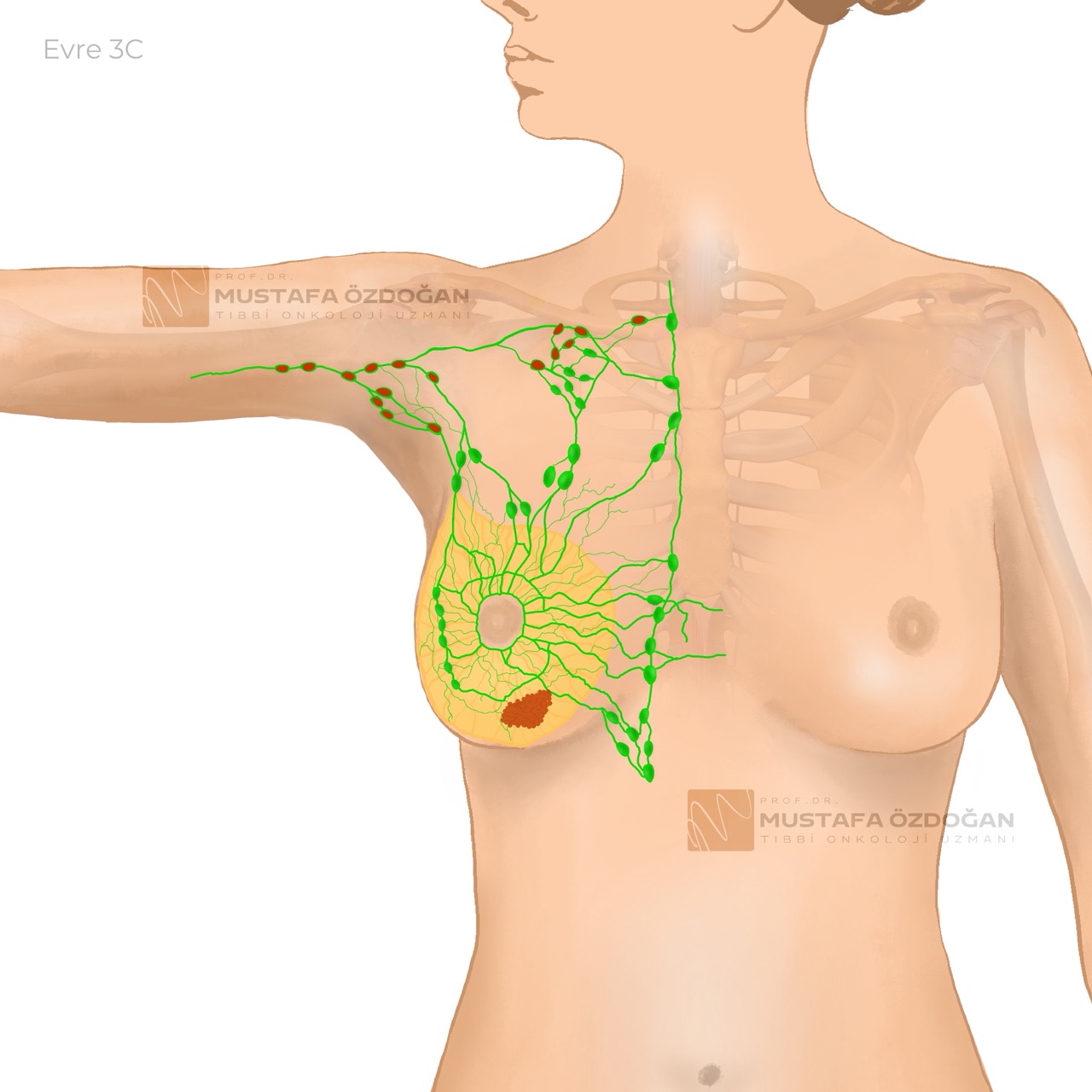
Evre 3C
Tümör herhangi bir ölçüde olabilir.
Kanser, 10 veya daha fazla koltuk altı lenf bezine yayılmıştır. Ya da kanser, köprücük kemiği altındaki ve/veya üstündeki lenf bezlerine yayılmıştır. Ya da kanser, koltuk altı lenf bezlerindedir ve internal mammarian lenf bezlerine genişlemiştir. Veya kanser, 4 ya da daha fazla koltuk altı lenf bezlerine yayılmıştır ve internal mammarian lenf bezlerinde küçük miktarda kanser bulunmuştur ve sentinel lenf bezi biyopsisi ile tespit edilmiştir.
Kanser, uzak bölgelere yayılım göstermemiştir.
Evre 4
Kanser, herhangi bir ölçüde olabilir ve yakındaki lenf bezlerine yayılmış olabilir veya olmayabilir.
Uzak organlara veya memeden uzaktaki lenf bezlerine yayılmıştır.
En sık görülen metastaz bölgeleri; kemik, karaciğer, beyin veya akciğerdir. Bu evreler, doktorların kanserin yayılım durumuna göre uygun tedavi planlaması yapmalarına yardımcı olur.

Diğer Faktörler
Meme kanseri tedavisinde birçok faktör dikkate alınmaktadır. Bu faktörlerden bazıları biyopsi ile belirlenebilirken, bazıları ise tümör cerrahi olarak çıkarıldıktan sonra belirlenebilir.
Histoloji
Meme kanserinin histolojisi, kanserin meme dokusunun hangi bölümünde (duktal veya lobüler karsinomlar) oluştuğunu ve invaziv veya non-invaziv olup olmadığını gösterir. Histoloji ayrıca meme kanserinin daha nadir alt tiplerini de ortaya çıkarabilir, bunlar şunları içerir:
- Tübüler meme kanserleri: Genellikle küçük olup, ‘tübül’ adı verilen tüp şeklinde yapılar içerir. Bu tümörler genellikle erken evredir, yani hücreleri normal, sağlıklı hücrelere benzer ve yavaş büyüme eğilimindedir.
- Müsinöz meme tümörleri: Mukusun ana bileşeni olan müsin havuzları içinde yüzen anormal hücrelerden oluşur. Bu tümörler genellikle tedaviye iyi yanıt verir. • Medüller meme tümörleri: Yumuşak, etli kitleler olup, genellikle yavaş büyüme eğilimindedir ve çoğunlukla memenin dışına yayılmaz.
- Papiller meme tümörleri: Küçük, parmak benzeri çıkıntılardan oluşur. Bu tümörler genellikle orta derecelidir; hücreleri normal hücrelere benzemez ve normalden biraz daha hızlı büyür ve bölünür.
Derece
Derece, tümör hücrelerinin normal meme hücrelerinden ne kadar farklı olduğunu ve ne kadar hızlı büyüdüğünü gösterir. Derece, tümör hücrelerinin agresifliğini yansıtan 1 ile 3 arasında bir değerdir; derece ne kadar yüksekse, tümör o kadar agresiftir.
Hormon Reseptör Durumu ve HER2 Gen Ekspresyonu
Östrojen ve progesteron, kadınlarda doğal olarak bulunan cinsiyet hormonlarıdır. Bazı meme tümörleri, büyümek için östrojen ve/veya progesteron varlığına ihtiyaç duyar; bu tür tümörler, östrojen ve progesteron reseptörlerinin (ER veya PgR) yüksek seviyede olduğu ve hormonların tümör büyümesini uyarmak için bu reseptörlere bağlandığı tümörlerdir.
ER ekspresyonu olan tümörler ER pozitif tümörler olarak adlandırılır ve östrojen kaynağını azaltarak tedavi edilebilir; bu genellikle ER’nin bloke edilmesi veya kanda östrojen seviyelerinin sınırlanması ile sağlanır.
HER2 reseptörleri tüm hücrelerin yüzeyinde bulunur ve hücre büyümesi, çoğalması ve onarım süreçlerinde rol oynar. Meme kanserlerinin yaklaşık %20’si, tümör hücrelerinin yüzeyinde normalden yüksek düzeyde HER2 içerir ve bu nedenle HER2 pozitif tümörler olarak adlandırılır. Bu tümörler genellikle daha hızlı büyür ve HER2 negatif meme kanserlerine kıyasla yayılma olasılığı daha yüksektir.
HER2 pozitif meme kanseri, HER2 reseptörlerini bloke eden ilaçlarla tedavi edilerek tümörün kontrolsüz büyümesi durdurulabilir. Hormon Reseptör Durumu ve HER2 Ekspresyonu Hormon reseptör durumu ve HER2 ekspresyonu, “immünohistokimya” adı verilen bir teknikle değerlendirilir. Bu teknikte, meme kanseri dokusu kimyasallarla boyanarak kanser hücrelerinin hormon veya HER2 reseptörlerine sahip olup olmadığını gösterir.
Alternatif olarak, “in situ hibridizasyon” tekniği de spesifik genleri yerelleştirmek için kullanılabilir ve doktorların meme kanseri hücrelerinde HER2 geninin ekstra kopyalarının olup olmadığını görmelerini sağlar. Hormon reseptörlerinin ve HER2’nin ekspresyonu tümörün farklı bölgelerinde değişkenlik gösterebilir. Bu nedenle, hormon reseptör negatif ve HER2 negatif biyopsi örnekleri, cerrahiyle çıkarılan tümör dokusunda genellikle yeniden test edilir.
Proliferasyon Belirteçleri
Diğer biyomarkerlar da tümör biyopsisi veya cerrahi örneğinde değerlendirilebilir. Örneğin, Ki-67, hücreler bölünme sürecindeyken (örneğin kanserde) bulunan bir proteindir, ancak hücreler dinlenirken bulunmaz. Bu nedenle, hücrelerin yüksek bir oranında Ki-67 mevcutsa, bu durum tümörün hızlı büyüdüğünü gösterir. Gen ekspresyon profilleri, tümörün ifade ettiği belirli gen setlerini gösterir ve hastaları “yüksek risk” veya “düşük risk” olarak sınıflandırmak için ek bilgi sağlar. Ancak, bu profillerin kullanımı ülkelere göre kaynaklara bağlı olarak değişkenlik gösterebilir.
Meme Kanseri Tedavisi
Yeni Tanı Alınmış, İnvaziv ve Metastaz Yapmamış Meme Kanseri Tedavisine Genel Bakış
1. Giriş
Meme kanseri, cilt kanserlerinden sonra kadınlarda en sık görülen kanser türü olup, kanserle ilişkili ölümlerin ikinci en yaygın nedenidir. Erken tanı ve metastaz yapmamış meme kanserinin etkin tedavisi, sağkalımı artırmak ve mortaliteyi azaltmak açısından kritik öneme sahiptir. Bu yazı, yeni tanı almış invaziv ve metastaz yapmamış meme kanseri için kapsamlı bir tedavi yaklaşımını ele almaktadır.
Metastatik-Olmayan Meme Kanseri Tedavileri
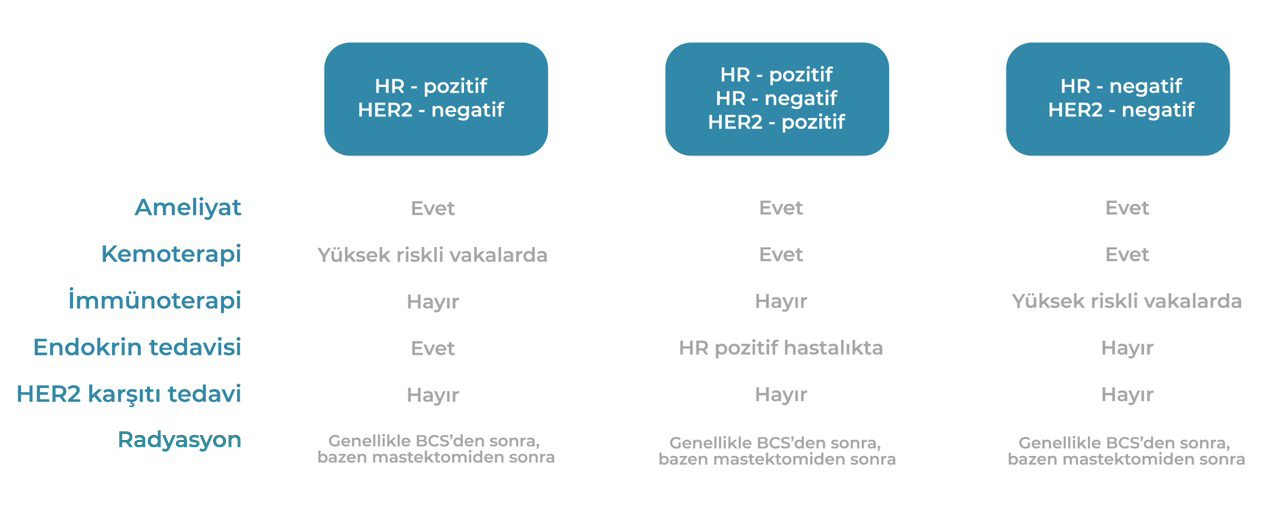
Bu tablo, erken evre meme kanserinin yönetimi için genel bir çerçeve sunmaktadır. Metastatik olmayan meme kanseri olan hastalar küratif amaçla tedavi edilir. Ancak kararlar genellikle karmaşıktır ve tedaviler, cerrahlar ile medikal ve radyasyon onkologlarının katkıda bulunduğu multidisipliner bir ortamda bireyselleştirilmelidir.
HR: Hormon reseptörü; HER2: İnsan epidermal büyüme faktörü reseptörü 2; BCS: Meme koruyucu cerrahi.
- Çoğu hasta doğrudan cerrahiye ilerler ve patolojik bulgular, ameliyat sonrası kemoterapi uygulanıp uygulanmayacağını etkiler. Bununla birlikte, daha büyük HR-pozitif/HER2-negatif tümörleri veya hacimli lenf nodları olan seçilmiş hastalara preoperatif tedavi sunulabilir.
HER2-pozitif (hormon reseptörü durumu fark etmeksizin) veya hormon reseptörü-negatif/HER2-negatif olan çoğu kanser kemoterapi ile tedavi edilir, ancak birkaç milimetre veya daha küçük olan çok küçük tümörler için istisnalar yapılabilir. Tipik olarak, kemoterapi cerrahiden önce uygulanır; tedaviye verilen yanıt, ameliyat sonrası sistemik tedavi kararlarını yönlendirir ve prognostik bilgi sağlar. Tedaviye verilen yanıta bağlı olarak ameliyat sonrası ek kemoterapi uygulanabilir.
Çoğu hasta, BCS'den sonra radyasyon alır. Küçük, HR-pozitif, HER2-negatif tümörleri olan ve endokrin tedavi alacak seçilmiş yaşlı kadınlar için radyasyonun atlanması bir seçenek olabilir. Mastektomi geçiren hastalarda radyasyon nedenleri arasında lenf nodu tutulumu veya genç yaş, lenfovasküler invazyon gibi yüksek risk özelliklerinin bir kombinasyonu yer alır.
Cerrahi Yöntemleri
Lumpektomi ve mastektomi, meme cerrahisi için kullanılan iki ana uygulamadır.Ameliyatta koltuk altı lenf nodlarının incelenmesi kanserin ne kadar yayıldığını anlamaya yardımcı olur.
Meme kanseri ameliyatından sonra hasta, memesinin plastik cerrah tarafından rekonstrüksiyon (yeniden yapılandırma) ameliyatını isteyebilir. Bu, meme kanseri ameliyatından sonra ya da ameliyat esnasında olabilir.
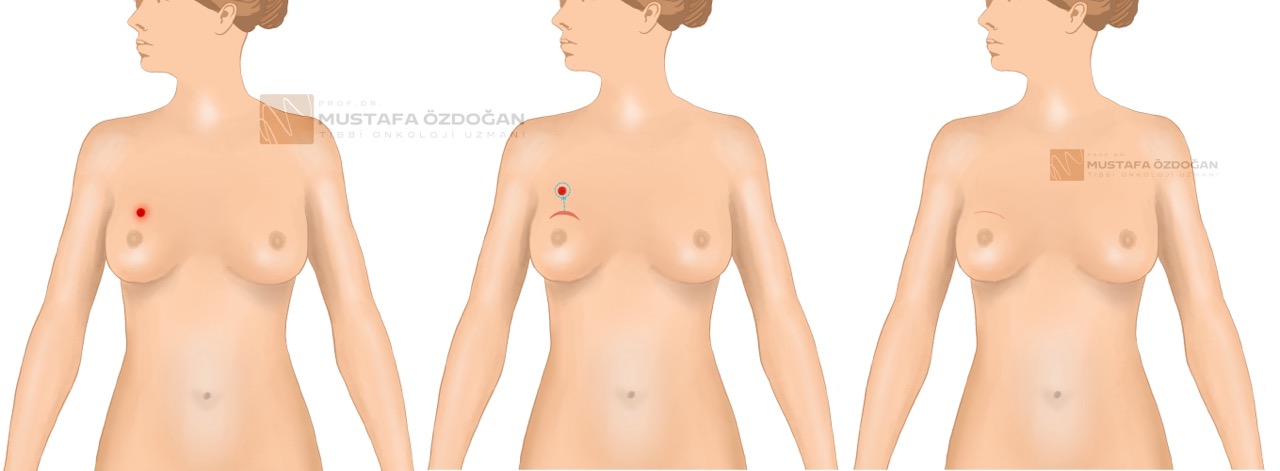
Mastektomi:
Mastektomi ameliyati, tüm meme dokusunun gikarilmasini gerektirir. Erken evre meme kanseri için mastektomi su durumlarda önerilir: Tümör büyükse, meme küçük oldugu için meme koruyucu cerrahi uygun degilse, kanser hücreleri lenf dügümlerine yayilmissa, kaburgalariniza veya gögüs kaslariniza yayilma ihtimali varsa. Asagida basit mastektomi ameliyati resmedilmistir. Buna göre bu uygulamada tüm meme dokusu, meme cildi ve meme basi ameliyatla çikarilir.

Lumpektomi
Lumpektomi, memenizin mümkün oldugunca çogunu koruyan etkili bir ameliyat yöntemidir ve "meme koru- yucu cerrahi" türlerinden biridir. Bir lumpektomi ile cerrah, kansersiz bir cerrahi sinir (tümörü cevreleyen alan) elde etmeye yardimci olmak için tümörü ve tümörü gevreleyen saglikli dokuyu gikarir. mümkün oldugu kadar az saglikli meme dokusu alinir ve meme genellikle geklini korur. Erken evre meme kanseri için en sik tercih edilen ameliyat çesididir. Lumpektomide olabildigince memenin bütünlügü korunarak, tümörün oldugu bölgenin, temiz cerrahi sinirlarla alinmasi saglanir.
Hasta lumpektomi veya kismi mastektomi geçirmisse, cerrah onkoplastik cerrahi önerebilir. Bu, memeyi yeniden sekillendirmeye yardimci olabilir ve sunlari içerebilir: Daha küçük implantlar Meme küçültme Yag enjeksiyonu Meme kaldirma Bu tipik olarak meme rekonstrüksiyonunun son asamasidir ve ilk ameliyattan 3-4 ay sonra gerçeklesir. Bir cerrah meme basi olusturmak için memeden veya vücudun bagka bir bölü- münden doku kullanabilir. Bazi insanlar dövme yaptirmayi seçebilir.
Meme başı koruyucu mastektomi:

Meme cildi koruyucu mastektomi:
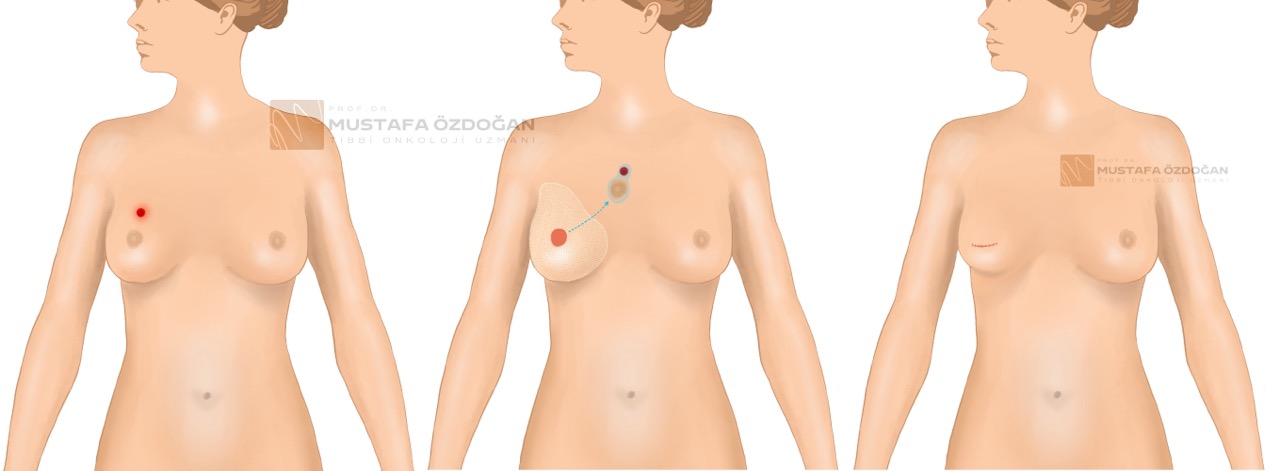
Bir hasta meme ve meme basini yeniden yapilandirmak için ameliyat olmayi seçebilir. Hasta meme rekonstrüksiyonu ameliyati olmak istemiyorsa protez kullanabilir veya hiç ameliyat olmamayi tercih edebilir. Bu seçenekleri sizi takip eden onkoloji doktorunuzla görüsmek önemlidir.
Memeyi yeniden yapilandirmak için iki teknik vardir:
- İmplant (silikon) ile rekonstrüksiyon
- Otolog (kendi dokusu) rekonstrüksiyon.
İmplant rekonstrüksiyonu, cerrahin salin veya silikon jel içeren bir implant yerlestirmesidir. Otolog rekonstrüksiyonda vücudun diger bölgelerinden doku kullanir. Hasta mastektomi ile ayni anda meme rekonstrüksiyonu yaptirmayi secebilir. Bununla birlikte, gecikmis meme rekonstrüksiyonunu da tercih edebilirler. Hastanin ameliyattan sonra radyasyon tedavisi veya kemoterapi gibi ek tedaviye ihtiyaci varsa bu bir seçenek olabilir.
2. Hasta Stratifikasyonu
Metastaz yapmamış meme kanserinin yönetimi, Amerikan Kanser Komitesi (AJCC) TNM evreleme sistemi kullanılarak hastaların sınıflandırılmasını gerektirir:
- Erken Evre Meme Kanseri: Evre I, Evre IIA ve bazı Evre IIB (T2N1) hastaları kapsar.
- Lokal İleri Meme Kanseri: Evre IIB (T3N0), Evre IIIA, IIIB ve IIIC hastalarını içerir.
Yaklaşık %5 hastada tanı sırasında metastatik hastalık (Evre IV) saptanır. Ancak bu yazı, metastatik hastalığı kapsamaz.
3. Erken Evre Meme Kanseri
3.1. Cerrahi Tedavi Meme Koruyucu Tedavi (MKT):
- Lumpektomi ve ardından radyoterapi (RT) içerir.
- Uzun dönem sağkalım açısından mastektomi ile eşdeğerdir.
- Negatif cerrahi sınır gerektirir ve kalan hastalığı önlemek için postoperatif RT zorunludur.
Mastektomi:
- Multisentrik hastalık, tümörün büyük olması veya yaygın kalsifikasyon gibi nedenlerle MKT’ye uygun olmayan hastalarda uygulanır.
- Genellikle rekonstrüksiyon cerrahisi ile kombine edilir (anında veya gecikmeli).
3.2. Radyoterapinin Rolü
- Lumpektomi sonrası RT, lokal nüksü önlemek için zorunludur.
- Mastektomi sonrası RT, lenf nodu pozitifliği veya pozitif cerrahi sınır gibi yüksek riskli hastalarda uygulanır.
3.3. Aksiller Lenf Nodu Değerlendirmesi
Sentinel Lenf Nodu Biyopsisi (SLNB):
- Klinik olarak negatif aksilla durumunda önerilir.
- Sentinel lenf nodu negatif olan hastalarda tam aksiller diseksiyon ihtiyacını azaltır.
Aksiller Diseksiyon:
Klinik olarak pozitif veya biyopsi ile doğrulanmış lenf nodu pozitif hastalarda uygulanır.
4. Adjuvan Sistemik Tedavi
Adjuvan tedaviler, mikrometastatik hastalığı ortadan kaldırmak ve nüksü önlemek için uygulanır.
4.1. Hormon Reseptör Pozitif, HER2 Negatif Kanser
Endokrin Tedavi:
- Menopoz durumuna bağlı olarak aromataz inhibitörleri (AI) veya tamoksifen kullanılır.
- Süre: Risk faktörlerine bağlı olarak 5–10 yıl.
Kemoterapi:
- Çok sayıda lenf nodu pozitifliği veya büyük tümör gibi yüksek riskli hastalarda uygulanır.
4.2. HER2 Pozitif Kanser
HER2 Hedefli Tedavi:
Trastuzumab +/- pertuzumab, >1 cm tümörlerde kemoterapi ile kombine edilir.
4.3. Üçlü Negatif Meme Kanseri (TNBC)
Kemoterapi:
Endokrin veya HER2 hedefli tedavi seçeneklerinin uygun olmadığı bu hastalarda ≥0,5 cm tümörler için zorunludur.
5. Lokal İleri Meme Kanseri
5.1. Neoadjuvan Sistemik Tedavi
Tümörü küçülterek meme koruyucu cerrahiye olanak sağlar.
TNBC, HER2 pozitif kanserler ve yaygın hastalığı olan hormon reseptör pozitif kanserlerde uygulanır.
5.2. Cerrahi Yaklaşım
Neoadjuvan tedavi sonrası cerrahi, klinik veya radyolojik tam yanıt sağlansa bile uygulanır.
Primer Tümör:
- Tümör küçüldüyse meme koruyucu cerrahi tercih edilir.
- Yaygın rezidüel hastalık durumunda mastektomi gerekir.
Bölgesel Lenf Nodları:
- Pozitif lenf nodu olan hastalarda tam aksiller diseksiyon yapılır.
Detaylı Tartışma: Bölüm 2
6.Germline Genetik Testler
Genetik testler, kalıtsal meme kanseri riski taşıyan hastaların belirlenmesi ve tedavi planlaması açısından önemlidir. Özellikle BRCA1/2 mutasyonlarının ve diğer risk faktörlerinin belirlenmesi tedavi seçeneklerini etkileyebilir.
6.1. Kimin Test Edilmesi Gerekir?
- Genetik test, aşağıdaki durumlarda önerilir:
- Aile öyküsünde meme veya over kanseri olan hastalar.
- 45 yaşın altında tanı alan meme kanseri hastaları.
- Üçlü negatif meme kanseri olan 60 yaş altındaki hastalar.
- Bilateral meme kanseri öyküsü.
6.2. BRCA Mutasyonları Tespit Edilen Hastalar
-
Bilateral Mastektomi:
BRCA1/2 mutasyonu olan hastalarda ikinci meme kanseri riskini azaltmak için tercih edilebilir.
-
Yıllık Taramalar:
Bilateral mastektomi yapılmayan hastalarda 30-75 yaş arasında yıllık mamografi ve meme MRG taraması önerilir.
-
Adjuvan PARP İnhibitörleri:
Yüksek riskli, HER2 negatif BRCA mutasyonu taşıyan hastalarda olaparib gibi PARP inhibitörleri nüks riskini azaltabilir.
7. Özel Durumlar
7.1. Nadiren Görülen Histolojiler
Düşük dereceli adenoskuamöz karsinom veya fibromatozis benzeri düşük dereceli karsinom gibi nadir histolojilere sahip tümörlerde prognoz genellikle iyidir.
- Bu tür hastalarda adjuvan tedavi gerekmeyebilir; patolojik inceleme bu kararın kritik bir parçasıdır.
7.2. Fertilite Koruma Gonadotoksik Tedaviler Öncesi:
Embriyo veya oosit dondurma gibi seçenekler tartışılmalıdır.
American Society of Clinical Oncology (ASCO) rehberlerine göre bu tartışmalar tedaviye başlamadan önce yapılmalıdır.
7.3. Yaşlı Kadınlar Yaşam beklentisi kısıtlı olan veya cerrahiye uygun olmayan östrojen reseptör pozitif hastalarda:
Cerrahi veya radyoterapi olmadan sadece hormonal tedavi tercih edilebilir.
7.4. Erkek Meme Kanseri
Erkeklerde meme kanseri nadir olmakla birlikte, genellikle hormon reseptör pozitif olup tedavi kadın meme kanserine benzerdir.
7.5. Gebelikte Meme Kanseri Tedavi gebelik trimesterine göre planlanır:
- İlk trimesterde kemoterapi önerilmez.
- İkinci ve üçüncü trimesterde belirli kemoterapi ajanları güvenli şekilde uygulanabilir.
8. Prognoz
8.1. Nüks Riski
- Meme kanseri nükslerinin çoğu tanıyı takip eden ilk beş yıl içinde ortaya çıkar.
- Östrojen reseptör pozitif hastalarda geç nüks riski daha yüksektir.
8.2. Sağkalımı Etkileyen Faktörler
-
Hormonal Durum:
ER pozitif hastalarda sağkalım genellikle daha uzundur.
-
Lenf Nodu Tutulumu:
Pozitif lenf nodu sayısı arttıkça prognoz kötüleşir.
9. Tedavi Sonrası İzlem
Tedavi sonrası düzenli takip, hastalığın erken tespiti ve komplikasyonların önlenmesi için kritiktir.
9.1. İzlem Planı
-
Yıllık Mamografi:
Lumpektomi yapılan hastalarda önerilir.
-
Rutin Görüntüleme:
Semptomsuz hastalarda tüm vücut görüntülemesi önerilmez.
9.2. Laboratuvar Testleri
Genel kan testleri ve tümör belirteçleri sadece klinik olarak gerekliyse yapılmalıdır.
9.3. Yaşam Tarzı ve Önlemler
Fiziksel aktivite, sağlıklı beslenme ve sigaradan kaçınma gibi yaşam tarzı değişiklikleri önerilir.
Metastatik Olmayan Meme Kanseri Hastalarına Yaklaşım
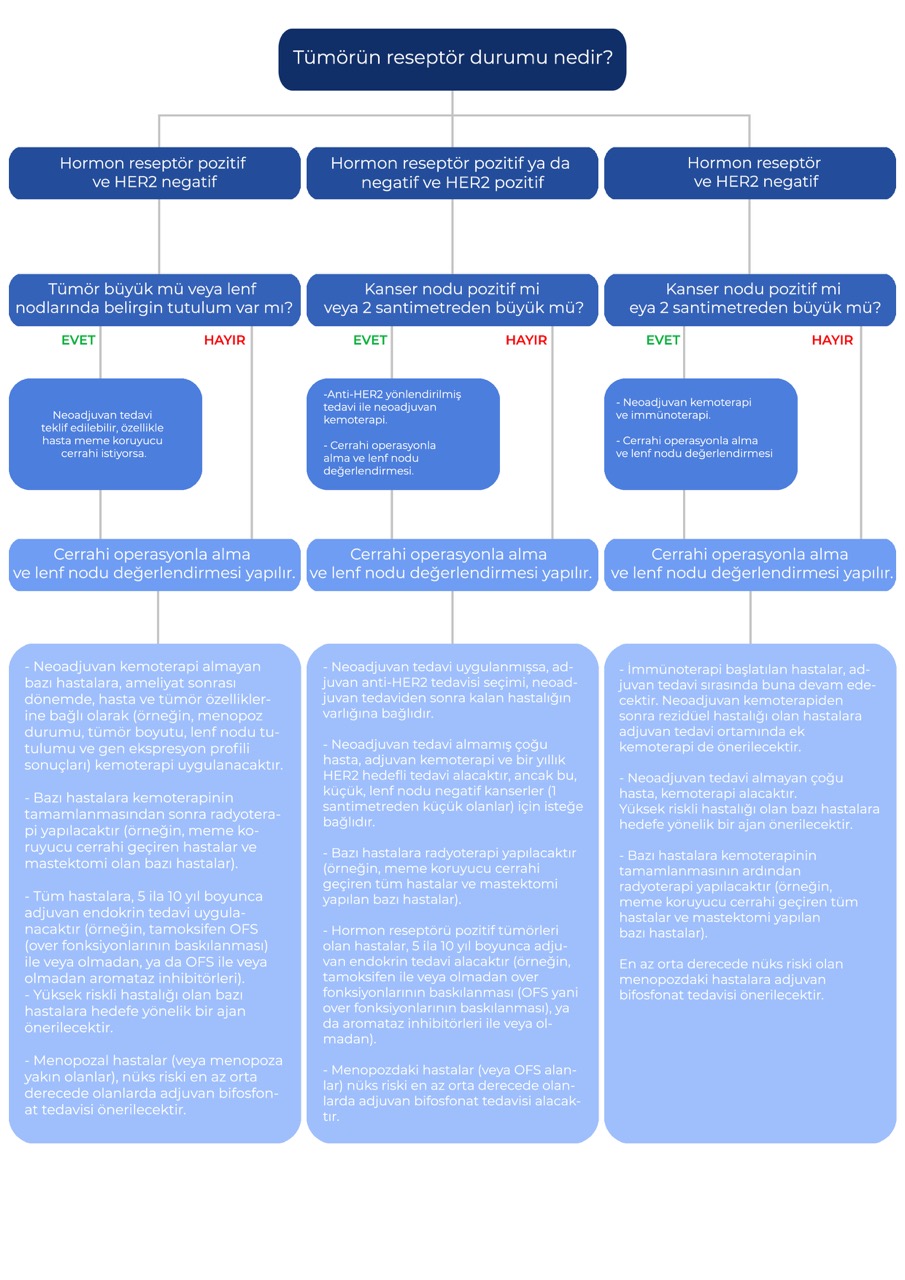
Bu algoritma, erken evre meme kanserinin yönetimi için geniş bir çerçeve sunmaktadır. Metastatik olmayan meme kanseri olan hastalar, küratif amaçla tedavi edilir. Ancak kararlar genellikle karmaşıktır ve tedaviler, cerrahlar ile medikal ve radyasyon onkologlarının da dahil olduğu multidisipliner bir ortamda bireyselleştirilerek belirlenmelidir.
Erken evre meme kanseri olan birçok hastaya genetik danışmanlık sunulmalıdır, çünkü test sonuçları bazı durumlarda tedavi kararlarını, ayrıca kişisel ve ailesel kanser risklerini etkileyebilir.
HER2: İnsan epidermal büyüme faktörü reseptörü 2; OFS: Over fonksiyonu baskılanması; BRCA: Meme kanseri duyarlılık geni.
Hormon reseptörleri, östrojen reseptörü (ER) ve progesteron reseptörüdür (PR). Hormon reseptörü pozitifliği için eşik, immünohistokimyada en az %1 oranında ER ve/veya PR ekspresyonudur.
Makul bir sınır 5 cm olmakla birlikte, bu değer tümörün meme içindeki boyutuna, konumuna ve hastanın meme koruyucu cerrahi isteyip istemediğine bağlı olarak değişecektir. Negatif cerrahi sınırlarla bir rezeksiyonun mümkün olup olmayacağına göre karar verilir. Mümkün değilse, neoadjuvan tedavi düşünülebilir. Koltuk altı lenf düğümlerinin dikkatli bir şekilde değerlendirilmesi sağlanmalıdır.
Muayene veya görüntülemede şüpheli bir lenf düğümü genellikle biyopsiyle değerlendirilir.
Preoperatif sistemik tedavi, lenf nodu-negatif ve 1 ila 2 cm arasındaki üçlü negatif kanserler için düşünülebilir.
Neoadjuvan tedavi alan hastaların çoğu kemoterapi alacaktır, ancak kemoterapinin toksisitelerinden kaçınmak isteyen seçilmiş hastalar için endokrin tedavi bir seçenek olabilir.
Primer tümörün cerrahi yaklaşımı birçok faktöre bağlıdır, bunlar arasında şunlar bulunur:
- Tümörün ve memenin boyutu
- Multifokal hastalık varlığı
- Hastanın tercihi Seçenekler arasında meme koruyucu cerrahi veya mastektomi yer alır.
Çoğu hastada sentinel lenf nodu biyopsisi ve/veya aksiller diseksiyon yapılır; küçük, hormon reseptörü-pozitif, HER2-negatif kanserleri olan bazı yaşlı hastalar bu durumun dışında kalabilir.
Küçük, hormon reseptörü-pozitif, HER2-negatif kanserleri olan, endokrin tedavi alacak seçilmiş yaşlı kadınlarda meme koruyucu cerrahiden sonra radyasyonun atlanması bir seçenek olabilir.
Mastektomi geçiren hastalarda radyasyon nedenleri arasında lenf nodu tutulumu veya genç yaş, lenfovasküler invazyon gibi yüksek risk özelliklerinin bir kombinasyonu yer alır. Aromataz inhibitörü, over fonksiyonu korunmuş bir hastada kullanılacaksa, over fonksiyonlarının baskılaması ile birlikte verilmelidir.
Hedefe yönelik tedavi örnekleri, hormon reseptörü-pozitif, HER2-negatif kanserler için siklin bağımlı kinaz inhibitörleri veya yüksek riskli HER2-negatif meme kanseri olan BRCA1/2 taşıyıcıları için poli (adenozin difosfat-riboz) polimeraz inhibitörleridir. Rezidüel hastalığı olanlara trastuzumab emtansin gibi antikor ilaç konjugatları uygulanırken, diğer hastalara trastuzumab tek başına veya pertuzumab ile birlikte uygulanır. Bu durumda kapesitabin kullanılabilir.
Sonuç
Yeni tanı almış, invaziv ve metastaz yapmamış meme kanserinin yönetimi, multidisipliner bir yaklaşımla ele alınmalıdır. Cerrahi, radyoterapi, sistemik tedaviler ve genetik değerlendirme kombinasyonu ile hastaların sağkalımı artırılabilir.
Tedavi sonrası izlem ve destekleyici bakım, hastaların yaşam kalitesini korumak açısından kritik öneme sahiptir.
Metastatik Meme Kanseri Tedavisine Kapsamlı Yaklaşım
1. Giriş
Metastatik meme kanseri (MBC), kanserin meme dokusunun dışına yayılım gösterdiği ve genellikle küratif olmayan bir hastalık durumudur. Ancak modern tedavi yaklaşımları, hastaların yaşam süresini ve kalitesini anlamlı bir şekilde iyileştirmiştir.
Median sağkalım HER2 pozitif ve hormon reseptör (ER/PR) pozitif hastalarda 3 yılı aşabilir, ancak bu süre hastalığın biyolojik alt tipi, metastatik yayılımın yeri ve kapsamına göre değişiklik gösterir. Tedavide ana hedefler şunlardır:
Yaşam süresini uzatmak:
- Etkili sistemik tedaviler ile progresyonu yavaşlatmak.
Semptomları kontrol altına almak:
- Ağrı, nefes darlığı ve nörolojik semptomları hafifletmek.
Yaşam kalitesini korumak veya iyileştirmek:
- Tedavinin yan etkilerini minimal düzeyde tutarak hasta konforunu artırmak.
2. Tümör Değerlendirmesi ve Tanısal Yaklaşımlar
Metastatik meme kanserinde tedavi planlaması, hastalığın biyolojik özelliklerinin ve yayılım derecesinin kapsamlı bir değerlendirmesini gerektirir. Bu değerlendirme, tedavi seçeneklerinin optimal şekilde belirlenmesini sağlar.
2.1. Metastatik Lezyon Biyopsisi
Metastatik hastalık şüphesiyle başvuran her hastada biyopsi yapılması önerilir. Bu işlem, aşağıdaki nedenlerle önem taşır:
Hormon reseptör durumu (ER/PR) ve HER2 durumu:
- Primer tümör ile metastatik lezyon arasında discordance (uyumsuzluk) oranı %5-30 arasında değişmektedir. Bu durum, metastatik biyopsi ile güncel bilgilere dayalı tedavi planlamasının gerekliliğini ortaya koyar.
Moleküler hedefler:
- Yeni biyopsiler, tümörün PD-L1 ekspresyonu (immünoterapi uygunluğu için), PIK3CA mutasyonları ve diğer genetik değişiklikler açısından değerlendirilmesini sağlar.
2.2. Genetik Testler
Metastatik meme kanseri olan her hastada kalıtsal (germline) BRCA1/2 mutasyonları için genetik testler önerilmektedir. Test sonuçları, aşağıdaki tedavi yaklaşımlarını etkileyebilir:
-
PARP inhibitörleri (olaparib, talazoparib):
BRCA1/2 mutasyonu taşıyan HER2-negatif hastalarda önerilir.
-
PALB2 mutasyonları:
Germline veya somatik PALB2 varyantları bulunan hastalarda da PARP inhibitörleri kullanılabilir.
-
PIK3CA mutasyonları:
Hormonal tedaviye yanıt vermeyen ER-pozitif hastalarda, PIK3CA mutasyonu pozitif olanlara alpelisib önerilir.
2.3. Laboratuvar ve Görüntüleme Çalışmaları
-
Kan testleri:
Tam kan sayımı, karaciğer ve böbrek fonksiyon testleri, hiperkalsemi veya organ disfonksiyonu değerlendirilir.
-
Görüntüleme yöntemleri:
BT ve PET/BT:
Hastalığın yayılımını göstermek için temel yöntemlerdir.
MR:
Özellikle beyin veya omurga metastazı şüphesi durumunda kullanılır.
Kemik taramaları:
Kemik metastazlarının değerlendirilmesinde klasik yöntemdir.
3. HER2-Negatif Tümörlerde Tedavi
3.1. Hormon Reseptör-pozitif, HER2-negatif (ER+/PR+/HER2-)
Bu hastalar, metastatik meme kanseri grubunun büyük bir kısmını oluşturur ve tedavi genellikle endokrin terapiye dayanır.
Birinci Basamak Tedavi:
- CDK 4/6 inhibitörleri (palbosiklib, ribosiklib, abemasisiklib) ile kombine endokrin tedavi önerilir. Bu kombinasyon, progresyonsuz sağkalımda (PFS) belirgin bir iyileşme sağlar.
- Daha az toksik olduğu için kemoterapiye tercih edilir.
İkinci Basamak Tedavi:
- Hormon direnci geliştiğinde veya progresyon gözlendiğinde kemoterapiye geçilebilir.
- PIK3CA mutasyonu pozitif olan hastalarda alpelisib ve endokrin tedavi kombinasyonu kullanılabilir.
3.2. Üçlü Negatif Meme Kanseri (ER-, PR-, HER2-)
İmmünoterapi + Kemoterapi:
- PD-L1 pozitif tümörlerde atezolizumab ile nab-paklitaksel kombinasyonu önerilir.
Sacituzumab Govitecan:
- İleri basamak tedavilerde TROP-2 hedefli bu ajan, progresyon gösteren hastalarda önerilir.
PARP İnhibitörleri:
- BRCA mutasyonu taşıyan hastalarda olaparib ve talazoparib gibi ajanlar tercih edilir.
4. HER2-Pozitif Tümörlerde Tedavi
4.1. Hormon Reseptör-pozitif, HER2-pozitif
HER2-hedefli tedaviler (trastuzumab ve pertuzumab) genellikle endokrin terapi ile kombine edilir.
4.2. Hormon Reseptör-negatif, HER2-pozitif
HER2-hedefli tedaviler kemoterapi ile birlikte uygulanır. Tedavi protokolleri arasında:
- Trastuzumab ve pertuzumab ile dosetaksel veya paklitaksel kombinasyonları bulunur.
- İleri basamak tedavide trastuzumab-emtansin veya fam-trastuzumab deruxtecan kullanılabilir.
4.3. HER2-düşük Tümörler (IHC 1+ veya 2+)
Hormonal tedaviye dirençli hastalarda fam-trastuzumab deruxtecan önerilmektedir. Bu grup hastalarda HER2 hedefli tedaviler genellikle ileri basamakta uygulanır. İkinci Bölüm için devamında aşağıdaki başlıklar detaylandırılacaktır:
- Lokal tedavi seçenekleri, metastatik lezyonlara yönelik cerrahi ve radyoterapi.
- Tedavi sonrası izleme, tümör belirteçlerinin takibi ve görüntüleme yöntemleri.
- Tedavi süresi, başarısızlık tanımı ve prognoz.
Metastatik Meme Kanseri Tedavisine Kapsamlı Yaklaşım: Bölüm 2
5. Tedaviye Özel Durumlar ve Lokal Tedaviler
Metastatik meme kanserinde sistemik tedaviler ana tedavi yaklaşımıdır. Ancak bazı özel durumlarda lokal tedaviler semptom kontrolü, komplikasyonların önlenmesi ve yaşam kalitesinin artırılması için uygulanabilir. Lokal tedaviler arasında cerrahi, radyoterapi ve metastatik lezyonların hedeflenmesi yer alır.
5.1. Lokal Tedaviler Primer Tümöre Cerrahi Müdahale:
Genellikle metastatik hastalıkta cerrahinin rolü sınırlıdır. Ancak seçili hastalarda (ör. oligometastatik hastalık veya semptomatik büyük primer tümör) cerrahi yaşam kalitesini artırabilir.
- Bazı çalışmalar, primer tümörün cerrahi olarak çıkarılmasının, özellikle kemik metastazları ile sınırlı olan hastalarda, genel sağkalımı artırabileceğini önermektedir.
Metastatik Lezyonlara Yönelik Tedaviler:
- Radyoterapi:
Kemik metastazlarında ağrıyı azaltmak, omurilik basısını önlemek ve kırık riskini düşürmek için kullanılır.
- Metastazektomi:
Karaciğer veya akciğer gibi sınırlı metastatik hastalığı olan seçili hastalarda metastazektomi düşünülür.
5.2. Kemik Metastazlarının Yönetimi
Kemik metastazları, metastatik meme kanserinin yaygın bir komplikasyonudur.
Osteoklast İnhibitörleri:
- Zoledronik Asit:
Kemik metastazlarına bağlı olayları (kırık, spinal bası) önler.
- Denosumab:
RANK ligand inhibitörü olarak, zoledronik aside benzer etkiler gösterir ancak böbrek fonksiyonu açısından daha güvenli olabilir.
- Radyoterapi:
Kemik ağrısını hafifletmek ve patolojik kırıkları önlemek için lokalize radyoterapi uygulanabilir.
6. Tedavi Takibi ve İzleme
Metastatik meme kanseri tedavisi sırasında, hastaların tedaviye yanıtının düzenli olarak değerlendirilmesi gereklidir. Tedavi yanıtı ve progresyonun izlenmesi, gelecekteki tedavi planlamalarını optimize etmek için kritik öneme sahiptir.
6.1. Tedavi Yanıtının Değerlendirilmesi Klinik Değerlendirme:
Hastanın semptomlarındaki değişiklikler (ör. ağrı, nefes darlığı, nörolojik semptomlar) tedavi yanıtının bir göstergesi olabilir.
Tümör Belirteçleri:
- CA 15-3 ve CA 27.29 gibi tümör belirteçlerinin seviyeleri düzenli olarak takip edilir.
- Ancak, tümör belirteçlerindeki artış tek başına progresyon anlamına gelmez. Klinik ve görüntüleme bulguları ile birleştirilmelidir.
Görüntüleme Yöntemleri:
BT, PET/BT veya MR, metastatik lezyonların boyutundaki değişiklikleri değerlendirmek için kullanılabilir.
- Kemik metastazlarının takibinde "iyileşme flare" etkisi nedeniyle dikkatli olunmalıdır.
6.2. Dolaşımdaki Tümör Hücreleri (CTC)
CTC seviyeleri, metastatik meme kanserinde progresyonun erken göstergesi olabilir. Ancak, bu biyobelirteçlerin klinik pratikte rutin kullanımı hala tartışmalıdır.
7. Tedavi Süresi ve Başarısızlık Tanımı
7.1. Tedavi Süresi
Metastatik meme kanserinde tedavi süresi, bireyselleştirilmiş bir yaklaşıma dayanır:
- Tedavi genellikle en iyi yanıt elde edilene kadar veya progresyon ya da tolere edilemeyen toksisite gelişene kadar devam eder.
- Kemoterapi protokollerinde tedavi "en iyi yanıttan sonra idame" şeklinde sürdürülebilir.
7.2. Tedavi Başarısızlığının Belirtileri
Tedavi başarısızlığı aşağıdaki bulgulara dayanılarak tanımlanır:
- Yeni metastatik lezyonların ortaya çıkması.
- Mevcut metastazların boyutunda artış.
- Hastanın performans durumunda kötüleşme.
- Tedaviye bağlı tolere edilemez toksisiteler.
8. Prognostik Faktörler
8.1. Tümör Biyolojisi ve Metastaz Türü
Hormon Reseptör-pozitif ve HER2-pozitif:
- Daha iyi prognoz.
- Üçlü Negatif: Genellikle daha agresif seyir gösterir.
8.2. Metastaz Lokalizasyonu
Kemik Metastazları:
- Daha indolent (ağrı vermeyen) bir seyirle ilişkilidir.
Visseral Metastazlar (Karaciğer, Akciğer):
- Daha agresif seyir ve kısa sağkalım ile ilişkilidir.
Sonuç
Metastatik meme kanseri tedavisi, multidisipliner bir yaklaşım gerektirir ve bireyselleştirilmiş tedavi planlarıyla hastaların yaşam süresi ve kalitesi artırılabilir. Sistemik tedaviler, lokal yaklaşımlar ve destekleyici bakım yöntemleri birlikte kullanılarak optimal sonuçlar elde edilebilir. Tedavinin başarısını artırmak için düzenli izleme, hasta ile açık iletişim ve yeni tedavi seçeneklerinin entegrasyonu kritik öneme sahiptir.
Metastatik Meme Kanserinde Lokal Tedavilerin Rolü
1. Giriş
Metastatik meme kanseri (Evre IV), ya başlangıçtan itibaren de novo olarak ya da önceki bir primer tanıdan sonra gelişebilir. Bu hastalık heterojen bir yapıya sahiptir ve küratif bir tedavi mümkün olmamakla birlikte, son on yılda sistemik tedavilerdeki (kemoterapi, endokrin tedavi, biyolojik tedaviler) ilerlemeler sağkalımı ve yaşam kalitesini önemli ölçüde artırmıştır.
Medyan sağkalım süresi 18-36 ay arasında değişmekle birlikte, bu süre hastanın biyolojik alt tipi, metastaz yerleri ve sistemik tedavilere yanıt gibi faktörlere bağlı olarak daha uzun olabilir.
Sistemik tedavi metastatik meme kanseri tedavisinde ana yaklaşımdır. Ancak, primer tümör ve spesifik metastazlara yönelik lokal tedaviler semptomları hafifletmek, komplikasyonları önlemek ve nadiren de olsa sağkalımı uzatmak amacıyla kullanılabilir.
2. De Novo Metastazlarla Tanı Alan Hastalarda Primer Tümörün Lokal Yönetimi
2.1. Yaklaşım
Lokal tedavi genellikle palyasyon amaçlı uygulanır:
- Ağrı, kanama, enfeksiyon veya yara iyileşmesinde gecikme gibi semptomatik durumlar.
- Bölgesel nodal metastazların brakiyal pleksus invazyonu nedeniyle motor zayıflık veya duyu kaybı gibi sorunlara yol açtığı durumlar.
Asemptomatik hastalarda primer tümör için cerrahi ve/veya radyoterapi uygulanması standart bir yaklaşım değildir. Bu tür müdahalelerin sağkalımı artırdığına dair kesin kanıt bulunmamaktadır. Ancak, multidisipliner bir değerlendirme sonucunda istisnai durumlarda lokal tedavi düşünülebilir.
2.2. Kanıtlar
Lokal tedavinin sağkalım üzerindeki etkisini değerlendiren dört randomize klinik çalışma gerçekleştirilmiştir:
-
ECOG-ACRIN 2108:
Sistemik tedavi sonrası cerrahi eklenen grupta sağkalım avantajı bulunmamıştır, ancak lokal kontrol daha iyidir. Kalite yaşam analizleri cerrahi uygulanmayan grupta daha iyi sonuçlar göstermiştir.
-
Türk Çalışması:
Bu çalışmada cerrahi eklenen grupta 5 yıllık sağkalım oranları (42%) sistemik tedaviye kıyasla daha yüksekti (24%). Ancak, bu sonuçların hasta seçiminden kaynaklanan yanlılıkla ilişkili olabileceği belirtilmiştir.
Genel olarak, mevcut veriler lokal tedavinin sağkalımı artırdığına dair güçlü bir destek sağlamamaktadır. Bu nedenle, lokal tedavi genellikle palyatif veya komplikasyon önleyici durumlarla sınırlıdır.
3. Metastazların Lokal Yönetimi
3.1. Lokal Tedaviye Uygun Hasta Seçimi
Lokal tedaviler, sistemik tedaviye ek olarak, belirli klinik durumlarda kullanılabilir:
-
Ağrı veya fonksiyon kaybı:
İnatçı ağrı veya hareket kısıtlılığı durumunda radyoterapi veya cerrahi düşünülebilir. Tıbbi acil durumlar:
Omurilik baskısı, beyin metastazlarının kitle etkisi veya patolojik kırıklar gibi durumlar acil tedavi gerektirir.
-
Kanama veya enfeksiyon riski:
Göğüs duvarındaki kanamalı lezyonlar için eksizyon veya radyoterapi uygulanabilir.
3.2. Teknikler
-
Cerrahi:
Mastektomi, metastazektomi veya diğer lokal cerrahiler genellikle palyasyon veya komplikasyonların önlenmesi amacıyla yapılır.
-
Radyoterapi:
Konvansiyonel radyoterapi veya stereotaktik radyocerrahi (SRS) gibi teknikler kullanılarak hedef alanlara odaklanılır.
-
Diğer Teknikler:
Termal ablasyon, kriyoterapi veya radyofrekans ablasyonu gibi minimal invaziv yöntemler belirli durumlarda uygulanabilir.
4. Metastaz Bölgelerine Göre Lokal Tedavi Endikasyonları
Lokal tedaviler metastazın bulunduğu alana göre belirli hedeflere ulaşmak için uygulanır. Bu hedefler semptomların hafifletilmesi, organ fonksiyonlarının korunması veya komplikasyonların önlenmesi olabilir.
4.1. Beyin Metastazları Endikasyonlar:
Kitle etkisi, nörolojik semptomlar veya leptomeningeal yayılım gibi durumlar.
Tedavi Yaklaşımları:
-
Stereotaktik Radyocerrahi (SRS):
Sınırlı metastazlarda tercih edilir ve sistemik tedavi ile kombine edilebilir.
-
Tüm Beyin Radyoterapisi (WBRT):
Çoklu metastazlarda kullanılır.
-
Cerrahi Eksizyon:
Büyük tek metastazlarda veya SRS’ye uygun olmayan durumlarda uygulanır.
4.2. Kemik Metastazları Endikasyonlar:
Omurilik baskısı, patolojik kırık, hareket kısıtlılığı veya şiddetli ağrı durumları.
Tedavi Yaklaşımları:
-
Radyoterapi:
Ağrıyı azaltmak ve kırıkları önlemek için kısa süreli konvansiyonel radyoterapi yaygın olarak kullanılır.
-
Cerrahi:
Kırıkların stabilizasyonu veya omurilik dekompresyonu için.
-
Minimal İnvaziv Teknikler:
Vertebroplasti, kyfoplasti ve termal ablasyon, inatçı ağrı için düşünülebilir.
4.3. Akciğer Metastazları Endikasyonlar:
Solunum fonksiyonunu tehdit eden kitleler, superior vena kava sendromu veya kanama gibi komplikasyonlar.
Tedavi Yaklaşımları:
-
Cerrahi Rezeksiyon:
Tanısal ve terapötik amaçlı uygulanabilir.
-
Radyoterapi ve Brachyterapi:
Bronş tıkanıklıklarında ve ağrı kontrolünde kullanılır.
-
Stereotaktik Beden Radyoterapisi (SBRT):
Merkezi olmayan lezyonlar için tercih edilir.
4.4. Karaciğer Metastazları Endikasyonlar:
Ağrı, safra kanalı tıkanıklığı veya kanama gibi semptomatik durumlar.
Tedavi Yaklaşımları:
-
Karaciğer Rezeksiyonu:
Sadece izole metastazı olan uygun hastalarda.
-
Stereotaktik Radyoterapi (SBRT):
Karaciğer fonksiyonunu korumak amacıyla seçici olarak kullanılır.
-
Radyofrekans Ablasyonu (RFA):
Küçük ve periferik lezyonlar için.
4.5. Gastrointestinal Metastazlar Endikasyonlar:
Kanama, obstrüksiyon veya şiddetli ağrı.
Tedavi Yaklaşımları:
-
Cerrahi Baypas veya Rezeksiyon:
Obstrüksiyon tedavisi için uygulanabilir.
-
Radyoterapi:
Hedef alanın sınırlı olduğu durumlarda semptom kontrolü için kullanılır.
4.6. Over Metastazları Endikasyonlar:
Hormonal etkilerin kontrolü veya kanama ve ağrının giderilmesi.
Tedavi Yaklaşımları:
-
Ooferektomi:
Hormonal tedaviye katkı sağlayabilir ve metastatik hastalık varlığında da yapılabilir.
5. Sistemik Tedavi ile Lokal Tedavinin Entegrasyonu
Lokal tedaviler, metastatik meme kanserinde sistemik tedavilerin tamamlayıcısı olarak uygulanır. Tedaviler genellikle şu şekilde planlanır:
Tedavi Sıralaması:
- Lokal tedavi, sistemik tedavinin iyi kontrol sağladığı ancak belirli bir alanda semptomların devam ettiği hastalarda tercih edilir.
Tedavi Kombinasyonu:
- Endokrin veya immünoterapi alan hastalarda lokal tedaviler bu tedavilerle eş zamanlı uygulanabilir.
- Kemoterapi ve hedefe yönelik ajanlar radyoterapi sırasında geçici olarak durdurulabilir ve tedavi tamamlandıktan sonra devam ettirilir.
6. Multidisipliner Yaklaşım ve Hasta Seçimi
Hastaların lokal tedavilere uygunluğu multidisipliner bir ekip tarafından değerlendirilmelidir. Seçim kriterleri şunlardır:
- İyi performans durumu.
- Sınırlı sayıda metastaz (3'ten az) ve kontrol edilebilir lezyonlar.
- Sistemik tedaviye yanıt veren veya izole metastazlı hastalar.
Sonuç
Metastatik meme kanserinde lokal tedaviler genellikle palyatif amaçlıdır ve sistemik tedavi ile entegrasyon içinde uygulanır. Beyin, kemik, akciğer ve karaciğer gibi spesifik alanlarda lokal tedaviler, semptom kontrolü ve yaşam kalitesini artırmada önemli bir rol oynar. Ancak, sağkalımı artırma konusundaki etkisi sınırlıdır ve lokal tedavi kararları hasta bazında bireyselleştirilmelidir.
Özel Popülasyonlar İçin Meme Kanseri Tedavi Seçenekleri
BRCA Mutasyonu Taşıyan Hastalar BRCA1 veya BRCA2 mutasyonu taşıyan kadınlara, meme kanseri riskini azaltmak için koruyucu ikili mastektomi ve meme rekonstrüksiyonu ile birlikte bilateral salpingo-ooferektomi önerilebilir. İkili mastektomi sonrası, bu hastalarda meme kanseri riski %90-95 oranında azalır.
Genel olarak, BRCA ile ilişkili erken evre meme kanserleri diğer meme kanserleri ile benzer şekilde tedavi edilir ve adjuvan tedavi klinik gerekliliklere göre uygulanır. BRCA ile ilişkili ileri evre üçlü negatif hastalıkta karboplatin önerilir ve BRCA ile ilişkili üçlü negatif veya endokrin tedaviye dirençli ER pozitif tümörlerde, olaparib veya talazoparib kemoterapiye alternatif olabilir.
Hamilelik ve Meme Kanseri
Meme kanseri sonrası hamile kalmanın bir sakıncası yoktur. Ancak özellikle ER pozitif meme kanseri durumunda uzun süreli endokrin tedavi nedeniyle bazı önemli noktalar dikkate alınmalıdır. Hamile kalmadan önce endokrin tedavi durdurulmalı ve doğum ile emzirme sonrası yeniden başlanmalıdır.
Hamile kalmak isteyenler, tüm bu konuları doktorlarıyla ayrıntılı olarak görüşmelidir. Hamilelik sırasında meme kanseri tedavisi zorlu bir durumdur ve deneyimli bir ekip tarafından yönetilmelidir. Çoğu durumda hamileliği sonlandırmak gerekmez, çünkü bu annenin prognozunu iyileştirmez. Karar, kadın ve partneri tarafından, mevcut seçenekler hakkında bilgilendirildikten sonra dikkatlice verilmelidir. Hamilelik sırasında bazı tedavi türleri, trimesterine bağlı olarak uygulanabilir.
Cerrahi her trimesterde güvenlidir, kemoterapi ise ikinci ve üçüncü trimesterde güvenlidir. Antrasiklin bazlı kemoterapi genellikle ilk tercih olup, taksanlar da kullanılabilir. Endokrin ve anti-HER2 tedavileri doğumdan sonra verilebilir. Radyoterapi genellikle doğumdan sonraya ertelenir. Bebeğin sağlığı için en önemli faktör erken doğumdan kaçınılmasıdır.
Genç Kadınlar Premenopozal kadınlarda meme kanseri tedavisi doğurganlığı azaltabilir ve erken veya geçici menopoza yol açabilir. Tedaviye başlamadan önce, doktorunuz doğurganlıkla ilgili tüm olasılıkları sizinle görüşecek ve mevcut doğurganlık koruma seçenekleri hakkında bilgi verecektir. Bazı kanser tedavileri özellikle ilk trimesterde bebeklere zararlı olabileceğinden tedavi sırasında hamile kalmaktan kaçınılmalıdır. Adet görmeme durumu postmenopozal olduğunuzu göstermez; bu nedenle korunma önlemleri almaya devam etmeniz önemlidir.
Yaşlı Kadınlar
Doktorlar, sizin biyolojik yaşınızı kronolojik yaşınızdan ziyade dikkate alır; bu, sağlıklı ve zinde yaşlı hastaların daha genç hastalarla aynı tedavileri alabileceği anlamına gelir. Eğer kırılgansanız, standart tedaviler, tedavinin faydaları ile riskleri arasında bir denge sağlamak amacıyla ayarlanabilir.
Erkekler
Erkeklerde görülen meme kanseri vakalarının çoğu, östrojen ve androjen reseptörleri pozitif olan hormon reseptör pozitif özellik taşır. Bu nedenle, üçlü negatif veya HER2 pozitif meme kanseri tanısı alırsanız, patoloji görüşünü yeniden almak önerilir.
Cerrahi ve radyoterapi yaklaşımları kadın meme kanserindeki uygulamalara benzer. Mastektomi daha yaygın olsa da meme koruyucu cerrahi ve meme başı koruyucu mastektomi gibi daha az invaziv mastektomi türleri de mümkündür. Tamoksifen, standart adjuvan endokrin tedavidir.
Erkek metastatik meme kanseri için de tamoksifen ile endokrin tedavi standarttır; ancak aromataz inhibitörü ile gonadotropin salgılatıcı hormon analogları kombinasyonu veya androjen seviyelerini azaltmak için testislerin cerrahi olarak çıkarılması (orşiektomi) da düşünülebilir. Kemoterapi ve anti-HER2 tedaviye yönelik güncel öneriler kadın meme kanseriyle aynıdır.
Klinik Denemeler
Doktorunuz, bir klinik denemeye katılmak isteyip istemediğinizi sorabilir. Klinik denemeler, kanser tedavilerini geliştirmek ve bilgi edinmek amacıyla hastalar üzerinde gerçekleştirilen araştırma çalışmalarını içerir.
Bu çalışmaların amacı şunları içerebilir:
- Yeni tedavileri test etmek
- Var olan tedavilerin yeni kombinasyonlarını incelemek veya bu tedavilerin daha etkili hale gelmesi ya da yan etkilerin azalması için uygulanış biçimlerini değiştirmek
- Semptomları kontrol etmek için kullanılan ilaçların etkinliğini karşılaştırmak.
- Kanser tedavilerinin nasıl çalıştığını anlamak.
Klinik denemeler, kanser hakkında bilgiyi geliştirmeye ve yeni tedaviler bulmaya yardımcı olur. Katılmanın birçok faydası olabilir. Deneme süresince ve sonrasında dikkatle takip edilirsiniz ve yeni tedavi mevcut tedavilere göre avantaj sağlayabilir. Bununla birlikte, bazı yeni tedavilerin mevcut tedaviler kadar iyi olmadığı veya sağladığı faydaların yan etkilerden ağır basmadığı da görülebilir.
Klinik denemeler, hastalıklar hakkında bilgi birikimini artırır ve yeni tedaviler geliştirilmesine katkı sağlar; katılmanın birçok potansiyel faydası olabilir. Bir klinik denemeye katılımı kabul etme veya reddetme hakkınız bulunur ve bu karar tedavi kalitenizi etkilemez.
Doktorunuz, sizi bir klinik denemeye katılma konusunda bilgilendirmediyse ve bu seçeneği merak ediyorsanız, bulunduğunuz bölgede sizin kanser tipinize yönelik bir deneme olup olmadığını öğrenmek için doktorunuza danışabilirsiniz.
Ek Destekleyici Müdahaleler
Hastalığın tüm süreci boyunca kanser tedavileri, hastalığın ve tedavinin yol açabileceği komplikasyonları önlemek ve yaşam kalitesini maksimize etmek amacıyla destekleyici, palyatif, sağkalım ve yaşam sonu bakım gibi müdahalelerle desteklenmelidir. Bu müdahaleler, multidisipliner bir ekip tarafından koordine edilmelidir.
Destekleyici Bakım
Destekleyici bakım, kanser semptomlarının ve tedaviye bağlı yan etkilerin yönetilmesini içerir.
-
Palyatif Bakım
Palyatif bakım, ileri evre hastalık durumunda uygulanan, semptom yönetimini ve hastanın tanı ile başa çıkmasına, zor kararlar almasına ve yaşam sonu bakımına hazırlanmasına yardımcı olan bakım müdahalelerini tanımlar.
-
Sağkalım Bakımı
Kanseri atlatan hastalara yönelik destek; sosyal destek, hastalık hakkında eğitim ve rehabilitasyon gibi unsurları içerir. Sağkalım bakım planları, hastaların kişisel, mesleki ve sosyal yaşamlarında iyi olmalarını sağlamak için rehberlik sunabilir.
-
Yaşam Kaybı Bakımı
Tedavi edilemez kanserli hastalar için yaşam kaybı bakımı, hastanın rahatını sağlamak ve fiziksel ve psikolojik semptomların yeterli düzeyde giderilmesine odaklanır. Örneğin, dayanılmaz ağrı, nefes darlığı, deliryum veya kasılmaları gidermek için bilinç kaybı sağlayan palyatif sedasyon kullanılabilir.
Yaşam kaybı bakımıyla ilgili konuşmalar çok zorlayıcı olabilir, ancak bu süreçte hastalara ve ailelerine her zaman destek sağlanmalıdır.
Tedaviye Bağlı Olası Yan Etkiler
Her tıbbi tedavide olduğu gibi, kanser tedavinizden de yan etkiler yaşayabilirsiniz. Her tedavi türü için en yaygın yan etkiler ve bunların nasıl yönetilebileceği hakkında bilgiler aşağıda özetlenmiştir. Burada tartışılanların dışında yan etkilerle de karşılaşabilirsiniz, bu nedenle sizi endişelendiren olası yan etkiler hakkında doktorunuz veya hemşirenizle konuşmanız önemlidir.
Doktorlar, herhangi bir kanser tedavisinden kaynaklanan yan etkileri 1’den 4’e kadar derecelendirilen bir “Derece” ile sınıflandırır; bu dereceler, şiddet oranına göre artan şekilde sıralanır. Derece 1 yan etkiler hafif, Derece 2 orta, Derece 3 ciddi, Derece 4 ise çok ciddi olarak kabul edilir. Ancak, belirli bir yan etkinin derecesini belirlemek için kullanılan kriterler, o yan etkinin türüne göre değişir.
Amaç, yan etkinin ciddi hale gelmeden önce fark edilmesi ve ele alınmasıdır; bu yüzden endişe verici belirtileri mümkün olan en kısa sürede doktorunuza veya hemşirenize bildirmelisiniz. Tedaviye bağlı sizi endişelendiren herhangi bir yan etki hakkında doktorunuz veya hemşirenizle konuşmanız önemlidir.
Kanser tedavisi gören hastalarda yorgunluk çok yaygın bir durumdur ve hem kanserin kendisinden hem de tedavilerden kaynaklanabilir. Doktorunuz veya hemşireniz, yeterli uyku, sağlıklı beslenme ve aktif kalma gibi yorgunluğun etkilerini azaltmak için stratejiler sağlayabilir.
Cerrahi Müdahale
Meme kanseri hastalarında lenf düğümlerinin çıkarılmasının ardından kol ve meme bölgesinde lenfödem yaygın bir yan etki olarak görülür. Koltuk altı lenf düğümü çıkarılan hastaların %25’ine kadar etkilerken, sentinel lenf düğümü biyopsisi sonrası daha az yaygındır ve %10’un altında görülür.
Lenfödem riskinizi şu yollarla azaltabilirsiniz:
- Lenfatik sisteminize fazla yüklenmemek için sağlıklı bir vücut ağırlığını koruyun.
- Lenfatik drenajı teşvik etmek için ameliyat edilen taraftaki kolunuzu normal bir şekilde kullanın ve düzenli egzersiz yapın.
Cildinizi koruyarak enfeksiyon riskini azaltın:
- Cilt çatlaklarını önlemek için nemlendirici kullanın.
- Güneş yanığını önlemek için güneş kremi kullanın.
- Böcek ısırıklarını önlemek için böcek kovucu uygulayın.
- Yemek yaparken fırın eldiveni giyin.
- Bahçe işlerinde koruyucu eldiven kullanın.
Şişlik veya enfeksiyon belirtileri fark ederseniz, mümkün olan en kısa sürede doktorunuza veya hemşirenize başvurun.
Ameliyat sonrasında ameliyat tarafındaki kol ve omuzunuz birkaç hafta boyunca sert ve ağrılı hissedebilir. Hemşireniz veya fizyoterapistiniz, ameliyat öncesi hareket yeteneğinizi yeniden kazanmanıza yardımcı olacak hafif egzersizler önerebilir.
Radyoterapi
Radyoterapinin yaygın yan etkileri arasında yorgunluk, cilt tahrişi, tedavi edilen meme bölgesinde ağrı ve şişlik bulunur. Bu semptomları doktorunuza bildirin; örneğin, cilt tahrişi için kremler veya pansumanlar önerilebilir.
Tedaviden sonraki bir yıl boyunca tedavi edilen alanı güneşe maruz bırakmaktan kaçınmalısınız. Meme kanseri için yapılan radyoterapi, kalp ve akciğerleri de bir miktar ışınlamaya maruz bırakabilir, bu da özellikle sigara içenlerde kalp hastalığı ve akciğer kanseri riskini hafifçe artırabilir. Ancak, modern radyoterapi teknikleri bu riski minimuma indirir.
Kemoterapi
Kemoterapinin yan etkileri kullanılan ilaçlara ve dozlara göre değişir; burada listelenen yan etkilerden bazılarını yaşayabilirsiniz, ancak tüm yan etkileri yaşama ihtimaliniz düşük.
Farklı kemoterapi ilaçlarının bir kombinasyonunu alan hastalar, tek bir kemoterapi ilacı alanlara göre daha fazla yan etki yaşama eğilimindedir. Kemoterapinin en çok etkilediği bölgeler, yeni hücrelerin hızla yapılıp yenilendiği alanlardır (örneğin kemik iliği, saç kökleri, sindirim sistemi ve ağız içi mukozası). Nötrofillerin (bir tür beyaz kan hücresi) azalması nötropeniye yol açabilir ve bu da enfeksiyonlara karşı daha hassas hale gelmenize neden olabilir.
Kemoterapi ilacının damar dışına kaçması (ekstravazasyon) nadir de olsa meydana gelebilir ve kabarcıklar veya ülserasyona yol açabilir; bu etkiler, antihistaminikler, steroid bazlı merhemler ve cilt ağrısını hafifletmek için sıcak kompreslerle önlenebilir. Bazı kemoterapi ilaçları doğurganlığı etkileyebilir; bu konuda endişeleriniz varsa, tedavi başlamadan önce doktorunuzla konuşmalısınız.
Bulantı ve kusma, kemoterapi alan hastalarda yaygındır ve rahatsız edici olabilir, ancak doktorunuz bu semptomları yönetmek ve önlemek için çeşitli yöntemler kullanabilir. Çoğu kemoterapi yan etkisi geçicidir ve ilaçlar veya yaşam tarzı değişiklikleri ile kontrol altına alınabilir; doktorunuz veya hemşireniz bu konuda size yardımcı olacaktır.
Kemoterapi İlaçları ve Olası Yan Etkiler
Kapesitabin
Olası Yan Etkiler:
- Karın ağrısı
- Anoreksi
- Güçsüzlük (asteni)
- İshal
- Yorgunluk
- El-ayak sendromu
- Bulantı
- Stomatit
- Kusma
Yan Etki Yönetimi:
Gastrointestinal sistem etkileri (bulantı, kusma, ishal, karın ağrısı) ve stomatit, iştah kaybına (anoreksi) veya güçsüzlük hissine yol açabilir. Doktorunuz bu yan etkilerin önlenmesi veya yönetimi konusunda yardımcı olacaktır. Şiddetli ishal için doktorunuz ishal önleyici ilaçlar reçete edebilir. Stomatiti önlemek ve tedavi etmek için iyi ağız hijyeni sağlayabilirsiniz; steroidli ağız gargarası ve hafif bir diş macunu kullanabilirsiniz. El-ayak sendromunu önlemek için el ve ayakları serin tutmak, aşırı ısıdan kaçınmak ve sıkı çorap veya ayakkabı giymemek faydalı olabilir.
Karboplatin
Olası Yan Etkiler:
- Anemi
- Kabızlık
- Yorgunluk
- Karaciğer toksisitesi
- Enfeksiyon riski
- Bulantı
- Nötropeni
- Böbrek toksisitesi
- Trombositopeni
- Kusma
Yan Etki Yönetimi:
Kan hücre sayılarınız düzenli olarak izlenecek; nötropeni, anemi veya trombositopeni tespit edilirse doktorunuz tedavinizi ayarlayabilir. Böbrek ve karaciğer fonksiyonlarınız izlenecek ve böbreklerinizi korumak için bol su içmeniz önerilecektir.
Sisplatin
Olası Yan Etkiler:
- Anemi
- Anoreksi
- Böbrek fonksiyonlarında değişiklik
- Doğurganlıkta azalma
- İshal
- Yorgunluk
- Enfeksiyon riski
- Tromboz riski
- Bulantı/kusma
- Nötropeni
- Periferik nöropati
- Tat değişiklikleri
- Trombositopeni
- Kulak çınlaması/işitme değişiklikleri
Yan Etki Yönetimi:
Kan hücre sayılarınız düzenli olarak izlenecek; nötropeni, anemi veya trombositopeni tespit edilirse doktorunuz tedavinizi ayarlayabilir. Periferik nöropati belirtilerini (elde/ayakta karıncalanma veya uyuşma) doktorunuza bildirmeniz önemlidir. İşitme değişiklikleri fark ederseniz doktorunuza bildirin.
Siklofosfamid
Olası Yan Etkiler:
- Alopesi
- Ateş
- Bulantı
- Nötropeni
- Böbrek ve idrar yolu toksisitesi
- Kusma
Yan Etki Yönetimi:
Kan hücre sayılarınız izlenecek ve nötropeni durumunda doktorunuz tedavinizi ayarlayabilir. Böbrek fonksiyonlarınız düzenli olarak kontrol edilecek. Saç dökülmesi konusunda bilgi ve destek almak için doktorunuzla görüşebilirsiniz.
Dosetaksel
Olası Yan Etkiler:
- Alopesi
- Anemi
- Anoreksi
- Asteni
- İshal
- Ekstravazasyona bağlı doku hasarı
- Enfeksiyon
- Tırnak bozuklukları
- Bulantı
- Nötropeni
- Ödem
- Periferik nöropati
- Cilt reaksiyonu
- Stomatit
- Trombositopeni
- Kusma
Yan Etki Yönetimi:
Kan hücre sayılarınız izlenecek; nötropeni, anemi veya trombositopeni tespit edilirse doktorunuz tedavinizi ayarlayabilir. Tırnak değişiklikleri, cilt reaksiyonları veya ödem oluşursa doktorunuza bildiriniz.
Pegylated Liposomal Doxorubicin
Olası Yan Etkiler:
- El-ayak sendromu
- Nötropeni
- Stomatit
- Trombositopeni
Yan Etki Yönetimi:
El-ayak sendromunu önlemek için elleri ve ayakları serin tutun, aşırı ısıdan kaçının. Stomatiti önlemek için iyi ağız hijyenine dikkat edin.
Non-Liposomal Doxorubicin
Olası Yan Etkiler:
- Anormal karaciğer enzimleri
- Alopesi
- Anemi
- Anoreksi
- Asteni
- Kardiyak etkiler
- Üşüme
- İshal
- Ekstravazasyona bağlı doku hasarı
- Ateş
- El-ayak sendromu
- Enfeksiyon
- Kilo artışı
- Lökopeni
- Mukozit
- Bulantı
- Nötropeni
- Stomatit
- Trombositopeni
- Kusma
Yan Etki Yönetimi:
Kan hücre sayılarınız izlenecek ve kardiyak fonksiyonlarınız tedavi öncesinde ve sırasında izlenecektir.
Epirubisin
Olası Yan Etkiler:
- Anormal karaciğer enzimleri
- Alopesi
- Anemi
- Anoreksi
- Asteni
- Kardiyak etkiler
- Üşüme
- İshal
- Ekstravazasyona bağlı doku hasarı
- Ateş
- El-ayak sendromu
- Enfeksiyon
- Kilo artışı
- Lökopeni
- Mukozit
- Bulantı
- Nötropeni
- Stomatit
- Trombositopeni
- Kusma
Yan Etki Yönetimi:
Kan hücre sayılarınız izlenecek ve kardiyak fonksiyonlarınız tedavi öncesinde ve sırasında izlenecektir. Alopezi ile başa çıkmak için soğuk başlık kullanılabilir.
Eribulin
Olası Yan Etkiler:
- Alopesi
- Anemi
- Anoreksi
- Eklem/ kas ağrısı
- Sırt ve ekstremite ağrısı
- Kabızlık
- Öksürük
- İshal
- Nefes darlığı
- Yorgunluk
- Ateş
- Baş ağrısı
- Bulantı
- Nötropeni
- Periferik nöropati
- Kusma
Yan Etki Yönetimi:
Nötropeni durumunda kan hücre sayılarınız izlenecek ve tedavi buna göre ayarlanacaktır. Periferik nöropati belirtilerini doktorunuza bildiriniz.
Gemsitabine
Olası Yan Etkiler:
- Alopesi
- Anemi
- Nefes darlığı
- Grip benzeri semptomlar
- Anormal karaciğer enzimleri
- Lökopeni
- Bulantı
- Ödem
- Deri döküntüsü
- Böbrek etkileri
- Trombositopeni
- Kusma
Yan Etki Yönetimi:
Kan hücre sayılarınız izlenecek ve karaciğer ile böbrek fonksiyonlarınız düzenli olarak kontrol edilecektir. Deri reaksiyonları veya grip benzeri semptomlar yaşarsanız doktorunuza bildirin.
Methotreksat
Olası Yan Etkiler:
- Karın ağrısı
- Alerjik reaksiyonlar
- Anoreksi
- Ateş
- Enfeksiyon
- Lökopeni
- Bulantı
- Böbrek etkileri
- Stomatit
- Trombositopeni
- Kusma
Yan Etki Yönetimi:
Kan hücre sayılarınız izlenecek ve böbrek fonksiyonlarınız tedavi öncesi, sırasında ve sonrasında kontrol edilecektir.
Paklitaksel
Olası Yan Etkiler:
- Alopesi
- Anemi
- Eklem ağrısı
- Kanama
- İshal
- Aşırı duyarlılık reaksiyonları
- Enfeksiyon
- Lökopeni
- Düşük kan basıncı
- Mukozit
- Kas ağrısı
- Tırnak bozuklukları
- Bulantı
- Nötropeni
- Periferik nöropati
- Trombositopeni
- Kusma
Yan Etki Yönetimi:
Kan hücre sayılarınız izlenecek; gastrointestinal sistem etkileri yaşarsanız doktorunuza bildirin. Periferik nöropati belirtilerini doktorunuza bildiriniz.
Vinorelbin
Olası Yan Etkiler:
- Karın ağrısı
- Alopesi
- Anemi
- Anoreksi
- Kabızlık
- İshal
- Ekstravazasyona bağlı doku hasarı
- Yorgunluk, ateş
- Mide sorunları
- Enfeksiyon
- Lökopeni
- Bulantı
- Nörolojik bozukluklar
- Nötropeni
- Deri reaksiyonları
- Stomatit
- Trombositopeni
- Kusma
Yan Etki Yönetimi:
Kan hücre sayılarınız izlenecek ve nörolojik bozukluk belirtilerini (örneğin, bacaklarda ve ayaklarda zayıflık) doktorunuza bildirmeniz önemlidir. Enjeksiyon bölgesinde yanma veya cilt değişiklikleri yaşarsanız, doktorunuza bildirin. Çoğu ekstravazasyon çok az hasara neden olur, ancak bazı durumlarda bölgeye birkaç gün kompres uygulanması veya antidot tedavisi gerekebilir. Alopesi ile başa çıkmak için doktorunuz soğuk başlık gibi yöntemler hakkında bilgi verebilir.
5-fluorouracil
Olası Yan Etkiler:
- Agranülositoz
- Alopesi
- Anemi
- Anoreksi
- Bronkospazm
- Kardiyak etkiler
- Kemik iliği fonksiyonunda azalma
- Yara iyileşmesinde gecikme
- İshal
- Aşırı ürik asit
- Yorgunluk
- El-ayak sendromu
- Enfeksiyon
- Lökopeni
- Mukozit
- Bulantı
- Nötropeni
- Burun kanaması
- Pansitopeni
- Trombositopeni
- Kusma
- Halsizlik
Yan Etki Yönetimi:
Kan hücre sayılarınız düzenli olarak izlenecek; nötropeni, lökopeni, anemi, trombositopeni veya pansitopeni tespit edilirse doktorunuz tedavinizi ayarlayabilir. Gastrointestinal sistem etkileri (bulantı, kusma, ishal) nedeniyle iştah kaybı yaşarsanız, doktorunuz bu yan etkileri yönetmede size yardımcı olacaktır. El-ayak sendromunu önlemek için ellerinizi ve ayaklarınızı serin tutun ve aşırı sıcaklıktan kaçının. Stomatit/mukozit için iyi ağız hijyeni sağlamak, steroid ağız gargarası ve hafif diş macunu kullanmak önemlidir. Alopesi için ise doktorunuz size başa çıkma yolları hakkında bilgi verebilir ve bazı hastaneler saç dökülmesini azaltmak için soğuk başlıklar önerebilir.
Endokrin Tedaviler
Endokrin tedavi gören hastalarda yaygın yan etkiler genellikle östrojenin etkisinin azalmasına bağlıdır (örneğin, sıcak basmaları, terlemede artış). Endokrin tedavilere bağlı birçok yan etki önlenebilir veya etkili bir şekilde yönetilebilir. Endokrin tedavi nedeniyle oluşan yan etkilerle ilgili endişeleriniz varsa, doktorunuza veya hemşirenize en kısa sürede bildirin. Yumurtalık fonksiyonunun baskılanması, sıcak basmaları, terleme artışı, vajinal kuruluk ve cinsel ilgi kaybı gibi menopoz semptomlarına yol açabilir. Doktorunuz veya uzman hemşireniz bu semptomları yönetmenize yardımcı olabilir.
Tedavi ve Yan Etki Yönetimi
Anastrozol
Olası Yan Etkiler:
- Eklem ağrısı/sertliği
- Güçsüzlük
- Baş ağrısı
- Sıcak basmaları
- Hiperkolesterolemi
- Terleme artışı
- Bulantı
- Osteoporoz
- Deri döküntüsü
Yan Etki Yönetimi:
Osteoporoz riski varsa, tedavi başlangıcında ve düzenli aralıklarla kemik mineral yoğunluğu testi yapılır. Yeterli kalsiyum ve D3 vitamini almanız önerilir. Hiperkolesterolemi durumunda statin veya fibrat gibi ilaçlar verilebilir.
Eksemestan
Olası Yan Etkiler:
- Karın ağrısı
- Depresyon
- Baş dönmesi
- Yorgunluk
- Baş ağrısı
- Sıcak basmaları
- Karaciğer enzimlerinde artış
- Terleme artışı
- Uykusuzluk
- Eklem ve kas iskelet ağrısı
- Lökopeni
- Bulantı
- Ağrı
Yan Etki Yönetimi:
Depresyon, baş dönmesi veya ağrı gibi durumlar yaşarsanız doktorunuza bildirin. Doktorunuz sıcak basmaları, terleme ve bulantıyı yönetmede size yardımcı olabilir.
Fulvestrant
Olası Yan Etkiler:
- Güçsüzlük
- Sıcak basmaları
- Aşırı duyarlılık reaksiyonları
- Karaciğer enzimlerinde artış
- Terleme artışı
- Enjeksiyon bölgesi reaksiyonları
- Eklem ve kas ağrısı
- Bulantı
- Deri döküntüsü
Yan Etki Yönetimi:
Cilt reaksiyonları veya eklem ağrısı gibi durumları doktorunuza bildirin. Doktorunuz sıcak basmaları ve terlemeyi yönetmede yardımcı olabilir.
Gonadotropin Salınım Hormonu Analogları (Örneğin, Goserelin)
Olası Yan Etkiler:
- Akne
- Meme büyümesi
- Cinsel istekte azalma
- Sıcak basmaları
- Terleme artışı
- Enjeksiyon bölgesi reaksiyonları
- Vajinal kuruluk
Yan Etki Yönetimi:
Cilt reaksiyonları yaşarsanız doktorunuza bildirin. Doktorunuz sıcak basmaları, vajinal kuruluk ve terleme artışını yönetmenize yardımcı olabilir.
Letrozol
Olası Yan Etkiler:
- Eklem ağrısı/sertliği
- Güçsüzlük
- Baş ağrısı
- Sıcak basmaları
- Hiperkolesterolemi
- Terleme artışı
- Bulantı
- Osteoporoz
- Deri döküntüsü
Yan Etki Yönetimi:
Osteoporoz riski olan hastalar için düzenli kemik mineral yoğunluğu testi yapılır. Hiperkolesterolemi için statin veya fibrat tedavisi önerilebilir.
Megestrol Asetat
Olası Yan Etkiler:
- Adrenal yetersizlik
- Kabızlık
- Cushing sendromu
- Diyabet
- Nefes darlığı
- Sıcak basmaları
- Hiperglisemi
- Hipertansiyon
- İştah artışı
- Kilo artışı
- Pulmoner emboli
- Tromboflebit
Yan Etki Yönetimi:
Diyabet, Cushing sendromu ve adrenal yetersizlik belirtileri için doktorunuz sizi izler. Nefes darlığı yaşarsanız doktorunuza bildirin.
Tamoksifen
Olası Yan Etkiler:
- Endometriyal kalınlaşma
- Yorgunluk
- Sıvı birikimi
- Sıcak basmaları
- Terleme artışı
- Bulantı
- Cilt döküntüsü
- Tromboembolik komplikasyonlar
- Vajinal kanama/akıntı
- Görme bozuklukları
Yan Etki Yönetimi:
Cilt reaksiyonları veya sıvı birikimi yaşarsanız doktorunuza bildirin. Tromboz belirtileri, vajinal kanama veya görme bozukluklarını doktorunuza bildirmeniz önemlidir. Bu tür yan etkilerle karşılaşmanız durumunda, yan etkileri önlemek veya yönetmek için doktorunuzun önerdiği stratejilere uymanız önemlidir. Sağlıklı yaşam alışkanlıkları geliştirmek ve düzenli takip randevularına katılmak da tedavi sürecinde ve sonrasında sağlığınızı korumanıza yardımcı olacaktır.
Meme Kanserinden Korunma Yöntemleri
Meme kanseri, kadınlar arasında en sık görülen kanser türlerinden biri olmasına rağmen, bazı önleyici adımlarla risk faktörlerini azaltmak mümkündür. Korunma yöntemleri arasında yaşam tarzı değişiklikleri, düzenli sağlık kontrolleri ve çevresel faktörlere dikkat etmek yer alır.
- Sağlıklı Beslenme: Düşük yağlı, liften zengin, sebze ve meyve ağırlıklı bir diyet, meme kanseri riskini azaltabilir. Özellikle yeşil yapraklı sebzeler, tam tahıllar, antioksidan bakımından zengin besinler ve Omega-3 yağ asitleri içeren gıdalar önerilir. • Alkol tüketimi minimum düzeye indirilmelidir; çünkü alkol, östrojen seviyelerini artırarak meme kanseri riskini artırabilir.
- Fiziksel Aktivite: Haftada en az 150 dakika orta yoğunlukta fiziksel aktivite (örneğin yürüyüş veya yüzme) önerilir. Fiziksel aktivite, vücut ağırlığını kontrol altında tutmaya yardımcı olarak meme kanseri riskini düşürür.
- Sağlıklı Vücut Ağırlığı: Obezite ve aşırı kilo, özellikle menopoz sonrası meme kanseri riskini artırır. Sağlıklı bir vücut kitle indeksini (18,5-24,9 arası) korumak önemlidir.
- Hormonal Dengenin Korunması: Hormonal replasman tedavisi veya doğum kontrol haplarının uzun süreli kullanımı, meme kanseri riskini artırabilir. Bu tedaviler hakkında doktorla görüşmek ve riskleri değerlendirmek önemlidir.
- Radyasyona ve Çevresel Kimyasallara Maruz Kalmanın Azaltılması: Gereksiz radyolojik tetkiklerden kaçınılmalı ve endokrin bozucu kimyasallara (örneğin BPA içeren ürünler) maruz kalmamaya özen gösterilmelidir.
- Emzirme: Araştırmalar, emzirmenin meme kanseri riskini azalttığını göstermektedir. Özellikle uzun süre emzirme, hormon düzeylerini düzenleyerek koruyucu bir etki sağlar.
- Düzenli Tarama ve Kontroller: 40 yaş üstü kadınların mamografi çektirmesi, erken teşhiste hayati öneme sahiptir. Yüksek risk grubunda olan kadınlar ise daha erken yaşta taramaya başlamalıdır.
Psikososyal Destek ve Rehabilitasyon
Meme kanseri tanısı, hem hastalar hem de aileleri için ciddi bir psikolojik yük oluşturabilir. Psikososyal destek, tedavi sürecinin ayrılmaz bir parçasıdır ve hastaların yaşam kalitesini artırmada kritik bir rol oynar.
Psikolojik Destek:
Meme kanseri teşhisi sonrası hastaların yaşadığı en yaygın duygusal tepkiler arasında şok, inkar, korku, anksiyete ve depresyon bulunur. Bu duyguların yönetimi için profesyonel psikolojik destek almak önemlidir.
Bilişsel davranışçı terapi (CBT) ve stres yönetimi programları, kanser hastalarının duygusal yüklerini hafifletmekte etkili yöntemlerdir.
Grup Terapileri:
Benzer deneyimlere sahip hastaların bir araya geldiği destek grupları, yalnızlık hissini azaltır ve paylaşım yoluyla duygusal iyileşmeyi destekler.
Aile Desteği:
Aile üyelerinin bilinçlendirilmesi ve tedavi sürecine dahil edilmesi, hastanın psikolojik durumuna olumlu katkı sağlar. Aile içi iletişimin açık ve destekleyici olması önemlidir.
Rehabilitasyon:
Meme kanseri tedavisinden sonra hastaların fiziksel ve sosyal hayata adaptasyonunu kolaylaştırmak için multidisipliner bir yaklaşım gerekir. Fiziksel terapiler, lenfödem yönetimi ve egzersiz programları bu süreçte temel taşlardır.
Kanser Sonrası Yaşam Kalitesi:
Hastaların tedavi sonrası kendilerini yeniden keşfetmeleri için motivasyonel destek sağlanmalıdır. Yoga, meditasyon ve mindfulness gibi aktiviteler, psikolojik iyileşme sürecini hızlandırabilir.
Meme Kanseri ve Beslenme
Beslenme, meme kanseri riskini azaltmada ve tedavi sürecinde vücut direncini artırmada önemli bir rol oynar. Hem önleyici hem de tedavi edici süreçlerde, doğru beslenme alışkanlıkları benimsenmelidir.
Antioksidanların Önemi:
C vitamini, E vitamini, beta karoten ve selenyum gibi antioksidanlar, serbest radikallerin neden olduğu hücre hasarını önlemeye yardımcı olur. Nar, yaban mersini, ıspanak gibi gıdalar bu açıdan zengindir.
Kan Şekerinin Dengelenmesi:
Yüksek glisemik indekse sahip gıdalar yerine tam tahıllar ve kompleks karbonhidratlar tercih edilmelidir. Bu, insülin direncini azaltarak kanser riskini düşürebilir.
Protein Tüketimi:
Kanser tedavisi sırasında kas kaybını önlemek için kaliteli protein kaynakları (balık, tavuk, baklagiller) tüketilmelidir. İşlenmiş etlerden ise kaçınılmalıdır.
İlave Şeker ve İşlenmiş Gıdalardan Kaçınma:
Rafine şekerler, meme kanseri riskini artırabilir. Tatlılar, gazlı içecekler ve hazır gıdalar yerine doğal şeker içeren besinler tercih edilmelidir.
Meme Kanseri Tedavisinde Fiziksel Aktivite ve Egzersiz
Fiziksel aktivite, hem kanser tedavisinde hem de kanser sonrası yaşamda önemli bir role sahiptir. Egzersiz, bağışıklık sistemini güçlendirmek, kas kütlesini korumak ve tedavi yan etkilerini azaltmak için önerilmektedir.
Tedavi Sürecinde Egzersiz:
Hafif ve orta yoğunlukta egzersizler (örneğin yürüyüş, yüzme) kemoterapi veya radyoterapi sırasında yorgunluğu azaltır ve enerji seviyelerini artırır. Direnç egzersizleri, kemik yoğunluğunu korumada ve kas kaybını önlemede etkilidir.
Lenfödem Yönetimi:
Lenfödem gelişen hastalar için özel olarak tasarlanmış hafif dirençli egzersiz programları önerilir. Bu egzersizler, kol bölgesindeki sıvı birikimini azaltabilir.
Egzersizin Ruh Sağlığına Etkisi:
Fiziksel aktivite, endorfin salınımını artırarak depresyon ve anksiyete belirtilerini hafifletebilir. Yoga ve pilates gibi aktiviteler hem zihinsel hem de fiziksel sağlık için faydalıdır.
Tedavi Sürecinde İş ve Sosyal Hayatın Devamlılığı
Kanser tanısı, iş hayatı ve sosyal çevre üzerinde büyük bir etki yaratabilir. Ancak doğru planlama ve destekle, bu süreçte aktif bir sosyal ve profesyonel yaşam sürdürülebilir.
İş Hayatına Uyum:
Hastalar, tedavi planlarına uygun esnek çalışma saatleri talep edebilir. İşverenin bu konuda destekleyici bir yaklaşım sergilemesi önemlidir. Tedavi sırasında enerji seviyesini yönetmek için iş günlerine düzenli molalar eklenmelidir.
Sosyal Bağlantıların Sürdürülmesi:
Sosyal izolasyondan kaçınmak, psikolojik sağlık açısından önemlidir. Aile ve arkadaşlarla zaman geçirmek, moral ve motivasyonu artırabilir. Kanserle mücadele gruplarına katılarak destek almak da faydalı olabilir.
Meme Kanserinde Omuz Kısıtlılığı
Meme kanseri ameliyatı sırasında koltuk altı lenf bezleri çıkarılmışsa omuz kısıtlılığı ortaya çıkabilir. Doğru ve erken dönemde planlanan egzersiz ve rehabilitasyon programları ile hastalar bu sorundan kısa sürede kurtulmakta ve yaşam boyu süren takip programları ile kalıcı omuz kısıtlılıkları ile karşılaşma oranları en aza indirilmektedir.
Omuz kısıtlılığı belirtileri:
- Omuz hareketlerinde ağrı
- Hareket açıklığının azalması
- Kolda veya omuzda güçsüzlük
- Giyinme, saç tarama gibi günlük aktivitelerde zorluk
- Omuz bölgesinde sertlik veya gerginlik hissi
Omuz kısıtlılığında fizik tedavi ve rehabilitasyon yaklaşımları ise:
- Hareket açıklığı egzersizleri
- Germe egzersizleri
- Manuel terapi
- Ağrı yönetimi
- Lenfödem yönetimi
- Kişiye özel egzersiz programı düzenlenmesi
Omuz kısıtlılığını önlemek için cerrahiden hemen sonra hafif egzersizlere başlanması önerilir. Aynı zamanda doğru bir postüre sahip olmak da omuzlar üzerindeki gerilimi azaltacağı için hareket kabiliyetinizi arttıracaktır. Bir fizyoterapist tarafından size verilecek bireysel egzersiz programlarını düzgün uygulamanız da faydalı olacaktır.
Meme Kanseri Tedavisine Bağlı Ortaya Çıkabilen Lenfödem
Tümör oluşan memeye yakın kolda lenf ödem (şişlik); hastaya uygulanan ameliyat, koltuk altına uygulan radyoterapi ile ilişkili olarak hastaların yaşamlarının bir döneminde karşılarına çıkabilmekte ve bazı hastalarımızın yaşam kalitesini son derece bozabilmektedir. Meme kanserli hastalarda bu oran, yaklaşık 4 hastanın birinde gözlenir.
Lenfödemin başlıca nedeni, koltuk altı lenf bezlerinin ameliyatla alınması sonucu lenfatik dolaşımın bozulmasıdır. Bu istenmeyen durumun ortaya çıkmaması için hastalar, ameliyat sonrası erken dönemde Fiziksel Tıp ve Rehabilitasyon Bölümü ekibi tarafından değerlendirilmeli ve yaşam boyu takip programına, gerektiğinde lenfödem masajı ve tedavi programlarına dahil edilmelidir.
Meme kanserinde cinsel rehabilitasyon desteği
Onkoloji alanında rehabilitasyon programları son derece önemlidir. Meme kanseri tanısı konan ve cerrahi müdahale ile meme dokusunun bir kısmını veya tamamını yitiren hastalar rutin psikolojik rehabilitasyon, fiziksel rehabilitasyon programlarına (omuz kısıtlılığı ve lenf ödem tedavisinde masaj) alınmalıdır. Tedavileri tamamlanmış veya tedavi süresince arzu eden hastalar, cinsel rehabilitasyon programlarına dahil edilmeli bu konuda eşleri ile birlikte değerlendirilmelidir.
Cinselliği yaşamaya devam edin
Meme kanseri olan hastaların tedavi süreçlerinde ilaçların da yan etkisi ve kan değerlerinde yol açtığı düşüklüğe bağlı olarak cinsel isteksizlik ortaya çıkabilir. Ancak hasta kendini iyi hissediyorsa ve herhangi bir engel yoksa cinsel ilişkiden uzaklaşmak doğru değildir. Bu süreçte hastanın kendine olan güvenini kaybetmemesi ve eşinden uzaklaşmaması tedaviye olumlu etki sağlar. Hastanın hayattan kopmaması için aile yaşantısına devam etmesi çok önemlidir.
Meme Kanseri Tedavisine Bağlı Yan Etkiler ve Kemoterapiye Bağlı Saç Dökülmesi Önlenebilir
Kemoterapiye bağlı saç dökülmesi, en sık görülen ve en çok strese neden olan tedavi yan etkilerinden biridir. Saçlı deriyi soğutmanın (scalp cooling), kemoterapiye bağlı geçici saç dökülmesini önlediği yaklaşık 40 yıldır bilinmektedir. Amerika İlaç Dairesi'nin (FDA) bayan meme kanserli hastalarda kemoterapiye bağlı saç kaybını (alopesi) önlemedeki başarısı sebebi ile, saçlı deriyi soğutma sistemine 2015'te verdiği onay bu durumu değiştiriyor.
Kemocap de denilen bu yöntemle cilt kan akımı ve saç folliküllerinin ısısı düşürülmekte, böylece kemoterapi ilaçlarının saç follikülleri üzerindeki olumsuz etkisi azalmaktadır. Bu yöntem en sık, ameliyat sonrası adjuvan veya ameliyat öncesi neoadjuvan kemoterapi ile tedavi edilen meme kanserli hastalarda kullanılmaktadır. Diğer tedavi modaliteleri ile birlikte kullanımına hasta onkoloğu ile birlikte karar vermelidir. Biz de ülkemizde bu konuda en çok tecrübeye sahip bir ekip olarak, kliniğimizde 10 yılı aşkın süredir saçlı deri soğutma cihazı ile başarılı bir şekilde kemoterapiye bağlı saç kaybını önlüyoruz.
Kemoterapi sonrası saç kaybınız için sevimli önlemler alabilirsiniz. Kemoterapi sırasında saçlı derinin soğutulması, saç dökülmesini önlemede %70'lere varan oranda başarı sağlamaktadır. Bu yöntemi arzu etmezseniz peruklar veya güzel bir bone, şapka tercih edebilirsiniz. Saç kaybı kalıcı bir sorun değildir. Tedaviden 3 ay sonra yerine gelmekte ancak bir miktar kıvırcık olabilmektedir. Ayrıca, henüz çocuk sahibi olmamış meme kanseri bayanlar, uygulanacak tıbbi tedaviler (kemoterapi) öncesi doktorları ile görüşerek yumurtalarını veya evliyseler embriyolarının saklanmasını (dondurulmasını) istemelidirler. Bu sayede kemoterapinin oluşturabileceği doğurganlık kaybından korunabilir ve gelecekte çocuk sahibi olabilme umutlarını sürdürebilirler.
Saçlı deriyi soğutma yöntemin geniş bir uygulama alanı vardır, kesinlikle uygulanmaması gereken durum hematolojik kanserlerdir. Şimdiye değin yapılan çalışmalarda başarı oranları farklılık göstermekle birlikte, saçlı deriyi soğutarak saç dökülmesinin önlenmesi birçok faktöre bağlıdır. Bu faktörler kemoterapi ilaçlarının tipi, dozları, uygulanan kemoterapi sayısı, soğutma sisteminin dikkatlice uygulanması olarak sayılabilir. Ateş basması, halsizlik, kas eklem ağrısı, uykusuzluk, bulantı, ağrı gibi tatsız şikayetleri azaltmak için yetkin profesyonellerce uygulanan akupunktur, hipnoterapi ve yogagibi yöntemlerin meme kanserli hastalara yararı uluslararası bilimsel çalışmalar ile kanıtlanmıştır. Gelişmiş kanser merkezleri bu yöntemleri uygulamalı ve hastalarına önermelidir.
Kanser Sonrası Takip ve Kontrol
Kanser tedavisi tamamlandıktan sonra, düzenli takip ve kontroller hastalığın tekrarını önlemek ve genel sağlık durumunu değerlendirmek açısından kritik öneme sahiptir.
Takip Protokolleri:
- Tedavi sonrası ilk 5 yıl boyunca düzenli kontroller yapılmalıdır. Mamografi, ultrason ve gerektiğinde diğer görüntüleme yöntemleri kullanılır.
Yaşam Tarzı Değişiklikleri:
- Sağlıklı yaşam tarzı alışkanlıkları, nüks riskini azaltmada önemli bir etkendir. Beslenme ve egzersiz düzeni bu süreçte devam ettirilmelidir.
Psikolojik Destek:
- Kanser sonrası anksiyete ve korku sık görülen sorunlardır. Bu duygularla baş etmek için profesyonel destek almak gerekebilir. Psikoterapi, grup destek programları ve stres yönetimi teknikleri, bu süreci kolaylaştırabilir.
Fiziksel Sorunların Yönetimi:
- Tedavi sonrası ortaya çıkabilecek yorgunluk, lenfödem, nöropati gibi yan etkiler için fiziksel terapi ve rehabilitasyon programları uygulanabilir.
- Kanser tedavisinden kaynaklanan uzun dönem komplikasyonlar (örneğin kemik yoğunluğu kaybı) için düzenli medikal değerlendirmeler yapılmalıdır.
Hastalık Nüksü Riskinin Azaltılması:
- Sağlıklı yaşam tarzını benimsemek ve doktorun önerdiği takip programına bağlı kalmak, hastalığın tekrarını önlemede önemli rol oynar.
- Tedavi sonrası dönem, bağışıklık sisteminin güçlendirilmesi için bir fırsat olarak değerlendirilebilir.
İlaç Tedavisinin Devamlılığı:
- Bazı hastalar, özellikle hormon reseptör pozitif meme kanseri olanlar, tedavi sonrası dönemde endokrin tedaviye devam edebilir. Bu tedavinin düzenli olarak takip edilmesi ve yan etkilerin yönetilmesi önemlidir.
Kişisel Farkındalık:
- Hastalar, kendi vücutlarındaki değişiklikleri fark etme konusunda bilinçlendirilmelidir. Yeni bir kitle, ağrı veya farklı bir semptom ortaya çıktığında derhal bir uzmana başvurulmalıdır.
Duygusal ve Sosyal Destek:
- Kanser sonrası süreçte hasta ve ailelerin moralini yüksek tutması önemlidir. Yaşam kalitesini artırmak için hastaların sosyal hayata katılımı teşvik edilmelidir.
Kaynakça
- Balogun, O. D. and S. C. Formenti (2015). “Locally advanced breast cancer - strategies for developing nations.” Frontiers in oncology 5: 89. Cancer.Net. (2016).
- “Fatigue.” Retrieved 12 Oct, 2017, from http://www.cancer.net/navigating-cancer-care/side- effects/fatigue. Cardoso, F., et al. (2018 [in press]).
- “Primary breast cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up.” Annals of oncology : official journal of the European Society for Medical Oncology. Cardoso, F., et al. (2018).
- “4th ESO-ESMO International Consensus Guidelines for Advanced Breast Cancer (ABC 4).” Annals of oncology : official journal of the European Society for Medical Oncology 29: doi.org/10.1093/ annonc/mdy192. Cherny, N. I. (2014).
- “ESMO Clinical Practice Guidelines for the management of refractory symptoms at the end of life and the use of palliative sedation.” Annals of oncology : official journal of the European Society for Medical Oncology 25 Suppl 3: iii143-152. ClinicalTrials.gov. (2017).
- “Learn about clinical studies.” Retrieved 30 Nov, 2017, from https://clinicaltrials.gov/ ct2/about-studies/learn. Collaborative Group on Hormonal Factors in Breast Cancer (2001).
- “Familial breast cancer: collaborative reanalysis of individual data from 52 epidemiological studies including 58,209 women with breast cancer and 101,986 women without the disease.” Lancet (London, England) 358(9291): 1389-1399. Curigliano, G., et al. (2012).
- “Cardiovascular toxicity induced by chemotherapy, targeted agents and radiotherapy: ESMO Clinical Practice Guidelines.” Annals of oncology : official journal of the European Society for Medical Oncology 23 Suppl 7: vii155-166. ESMO. (2017).
- “Patient Guide on Survivorship.” Retrieved 16 Oct, 2017, from http://www.esmo.org/Patients/ Patient-Guides/Patient-Guide-on-Survivorship. Ferlay, J., et al. (2013).
- “GLOBOCAN 2012 v1.0, Cancer Incidence and Mortality Worldwide: IARC CancerBase No. 11 [Internet]. Lyon, France: International Agency for Research on Cancer.” Retrieved 10 Oct, 2017, from http://globocan.iarc.fr. Florido, R., et al. (2017).
- “Cardiotoxicity From Human Epidermal Growth Factor Receptor-2 (HER2) Targeted Therapies.” Journal of the American Heart Association 6(9). Henson, K. E., et al. (2013).
- “Radiation-related mortality from heart disease and lung cancer more than 20 years after radiotherapy for breast cancer.” British journal of cancer 108(1): 179-182. Klastersky, J., et al. (2016).
- “Management of febrile neutropaenia: ESMO Clinical Practice Guidelines.” Annals of oncology : official journal of the European Society for Medical Oncology 27(suppl 5): v111-v118. Kloke, M. and N. Cherny (2015).
- “Treatment of dyspnoea in advanced cancer patients: ESMO Clinical Practice Guidelines.” Annals of oncology : official journal of the European Society for Medical Oncology 26 Suppl 5: v169-173. Loibl, S. and B. Lederer (2014).
- “The importance of supportive care in breast cancer patients.” Breast care (Basel, Switzerland) 9(4): 230-231. Macmillan. (2015).
- “Carboplatin.” Retrieved 12 Oct, 2017, from https://www.macmillan.org.uk/ cancerinformation/cancertreatment/treatmenttypes/chemotherapy/individualdrugs/carboplatin.aspx. Macmillan. (2016).
- “Possible side effects of chemotherapy.” Retrieved 12 Oct, 2017, from http://www. macmillan.org.uk/information-and-support/lung-cancer/non-small-cell-lung-cancer/treating/chemotherapy/ side-effects-of-chemotherapy/possible-side-effects.html. Paluch-Shimon, S., et al. (2016).
- “Prevention and screening in BRCA mutation carriers and other breast/ovarian hereditary cancer syndromes: ESMO Clinical Practice Guidelines for cancer prevention and screening.” Annals of oncology : official journal of the European Society for Medical Oncology 27(suppl 5): v103-v110. Peccatori, F. A., et al. (2013).
- “Cancer, pregnancy and fertility: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up.” Annals of oncology : official journal of the European Society for Medical Oncology 24 Suppl 6: vi160-170. Perez Fidalgo, J. A., et al. (2012).
- “Management of chemotherapy extravasation: ESMO-EONS Clinical Practice Guidelines.” Annals of oncology : official journal of the European Society for Medical Oncology 23 Suppl 7: vii167-173. Roila, F., et al. (2016).
- “2016 MASCC and ESMO guideline update for the prevention of chemotherapy- and radiotherapy-induced nausea and vomiting and of nausea and vomiting in advanced cancer patients.” Annals of oncology : official journal of the European Society for Medical Oncology 27(suppl 5): v119-v133. Skol, A. D., et al. (2016).
- “The genetics of breast cancer risk in the post-genome era: thoughts on study design to move past BRCA and towards clinical relevance.” Breast cancer research : BCR 18(1): 99. Torre, L. A., et al. (2016).
- “Global Cancer Incidence and Mortality Rates and Trends--An Update.” Cancer epidemiology, biomarkers & prevention : a publication of the American Association for Cancer Research, cosponsored by the American Society of Preventive Oncology 25(1): 16-27. American Cancer Society. (2021).
- Breast Cancer Prevention and Early Detection. https://www.cancer.org/cancer/breast-cancer/risk-and-prevention.html World Health Organization. (2021).
- Breast cancer: prevention and control. https://www.who.int/cancer/detection/breastcancer/en/ National Cancer Institute. (2020).
- Coping with Cancer: Psychosocial Support Options. https://www.cancer.gov/about-cancer/coping Cancer Support Community. (2021).
- Research and Training Institute. https://www.cancersupportcommunity.org/research-training-institute American Institute for Cancer Research. (2021).
- Diet, Nutrition, Physical Activity and Breast Cancer. https://www.aicr.org/research/ World Cancer Research Fund. (2018).
- Diet, Nutrition, Physical Activity and Breast Cancer. https://www.wcrf.org/dietandcancer/breast-cancer Schmitz, K. H., et al. (2010).
- American College of Sports Medicine roundtable on exercise guidelines for cancer survivors. Medicine & Science in Sports & Exercise, 42(7), 1409-1426. https://doi.org/10.1249/MSS.0b013e3181e0c112 National Comprehensive Cancer Network. (2021).
- NCCN Guidelines for Patients: Survivorship Care for Breast Cancer. https://www.nccn.org/patients/guidelines/content/PDF/survivorship-breast-patient.pdf American Cancer Society. (2020).
- Working During and After Treatment. https://www.cancer.org/treatment/survivorship-during-and-after-treatment/staying-active/working-during-and-after-treatment.html Cancer.Net. (2021).
- Employment, Insurance, and Financial Issues. https://www.cancer.net/navigating-cancer-care/financial-considerations/employment-insurance-and-financial-issues National Cancer Institute. (2021).
- Follow-Up Care After Cancer Treatment. https://www.cancer.gov/about-cancer/coping/survivorship/follow-up-care American Society of Clinical Oncology. (2021).
- Breast Cancer Follow-Up Care. https://www.asco.org/about-asco/press-center/news-releases/asco-updates-guideline-breast-cancer-follow-care.






