
Serviks (Rahim Ağzı) Kanseri Belirtileri, Evreleri ve Tedavisi
Bu yazının amacı, serviks (rahim ağzı) kanseri hakkında kapsamlı ve anlaşılır bir bilgi kaynağı sunmaktır. Bu yazıda, hastalığın etyolojisi, risk faktörleri, semptomları, tanı yöntemleri ve tedavi seçeneklerini detaylı bir şekilde ele alarak hem hastalara hem de sağlık profesyonellerine rehberlik etmeyi hedeflemektedir.
Yazımız, serviks kanserinin tanı ve tedavi süreçlerine ek olarak, yaşam kalitesini artırmaya yönelik stratejilere de odaklanmaktadır. Bu kapsamda, egzersiz, rehabilitasyon, kanıta dayalı komplementer terapiler gibi konular detaylandırılacaktır. Amacımız, hastaların tedavi sürecini daha iyi anlamalarına ve yaşam kalitelerini en üst seviyeye çıkarmalarına yardımcı olmaktır. Ayrıca, Türkiye'deki serviks kanseri istatistikleri ve bu alandaki en güncel araştırmalar ışığında, yerel ve küresel düzeyde bilgilendirici bir kaynak sunulacaktır.
Kadın Üreme Organları Anatomisi
Kadınlardaki iç üreme organları şunları içerir:
- Serviks (rahim ağzı): Rahmin dar ucudur; rahim ile vajina arasında bir kanal oluşturur.
- Vajina: Doğum kanalı olarak görev yapar.
- Uterus (rahim): Embriyonun geliştiği ve gebeliğin sürdüğü organdır.
- Tuba uterinalar (fallop tüpleri): Yumurtalıklarla rahim arasında bağlantı kuran tüplerdir.
- Overler (yumurtalıklar): Rahmin her iki yanında, fallop tüplerinin uç kısmında yer alan küçük bezlerdir; hormon üretimi ve yumurta gelişiminden sorumludurlar.

Serviks Kanseri Nedir?
Serviks kanseri, rahim ağzı (serviks) dokularında gelişen bir kanser türüdür. Genellikle yavaş seyirli bir kanserdir ve çoğu zaman belirti vermeden ilerler. Ancak tarama testleriyle erken dönemde saptanabilir. Serviks kanserinin %99’unda HPV (Human Papilloma Virus) enfeksiyonu tespit edilmiştir. HPV enfeksiyonu serviks kanserinin neredeyse tüm vakalarının nedenidir.
Serviks Kanseri Türleri
Serviks kanseri temelde üç ana alt tipe ayrılır:
- Skuamöz Hücreli Tümörler: En sık görülen alt tiptir (%70–80). Kanser, serviksi döşeyen ince, yassı hücrelerde başlar.
- Bez Hücreli Tümörler (Adenokarsinom): Vakaların yaklaşık %20–25’ini oluşturur. Kanser, serviksteki mukus ve sıvı üreten hücrelerde başlar.
- Diğer Epitelyal Tümörler: Nadir görülür.
- Örnekler: Adenoskuamöz karsinom, nöroendokrin tümörler ve diferansiye olmamış (anaplastik) karsinomlar.
Serviks Kanseri Hangi Evrelerde Sınıflanır?
1. İnvaziv Olmayan Servikal İntraepitelyal Neoplazi (CIN)
Bu, serviksin skuamöz hücrelerinde meydana gelen anormal değişiklikler için kullanılan bir terimdir. Henüz kanser değildir, fakat zamanla kansere dönüşme riski vardır.
- CIN 1: Anormal hücreler serviks epitelinin en fazla 1/3’ünde görülür. Genellikle kendiliğinden düzelir, çoğu zaman tedavi gerekmez.
- CIN 2: Epitelin 1/3 ila 2/3’ünde anormal hücreler bulunur. Tedaviyle anormal hücreler çıkarılabilir.
- CIN 3: Epitelin tamamında anormal hücreler mevcuttur. Kanser gelişimini önlemek için genellikle müdahale gerekir.
2. Erken Evre Serviks Kanseri
Tümör yalnızca servikste sınırlıdır. Genellikle cerrahiyle çıkarılabilir.
Ana tedavi yöntemi: Ameliyat.
3. Lokal İleri Serviks Kanseri
Tümör, serviks dışındaki komşu dokulara yayılmıştır.
Başlıca tedavi: Kemoradyoterapi
Bazı vakalarda, ön tedavi (neoadjuvan) sonrası cerrahi uygulanabilir.
4. Metastatik Serviks Kanseri
Tümör, akciğer gibi vücudun uzak bölgelerine yayılmıştır. Bu evrede kür sağlanması mümkün değildir, ancak tedavi edilebilir ve yaşam süresi uzatılabilir.
Serviks Kanserinin Belirtileri Nelerdir?
Serviks kanseri erken evrelerde genellikle belirti vermez. İlerlemiş hastalıkta aşağıdaki belirtiler görülebilir:
- Adet dönemleri arasında, cinsel ilişki sırasında veya sonrasında, ya da egzersiz sırasında anormal vajinal kanama
- Pelvik ağrı
- Vajinal akıntı
- Cinsel ilişki sırasında ağrı veya rahatsızlık
Unutmayın: Bu belirtiler, serviks kanseri dışında başka birçok nedenle de görülebilir. Ancak bu tür şikayetleriniz varsa mutlaka bir doktora başvurmanız önerilir.
Serviks Kanseri Ne Kadar Yaygındır?
Serviks kanseri, en sık genç kadınlarda görülür. Vakaların yarısından fazlası 45 yaş altı kadınlarda tanı alır. Türkiye'de serviks (rahim ağzı) kanserinin yaşa göre standardize edilmiş en güncel görülme sıklığı, 2022 yılı verilerine göre 100.000 kadında 4,8'dir. Yaşa göre standardizasyon, farklı yaş gruplarının hastalık üzerindeki etkisini dengelemek için yapılan istatistiksel bir düzeltmedir; böylece farklı nüfuslar arasında karşılaştırılabilir sonuçlar elde edilir.
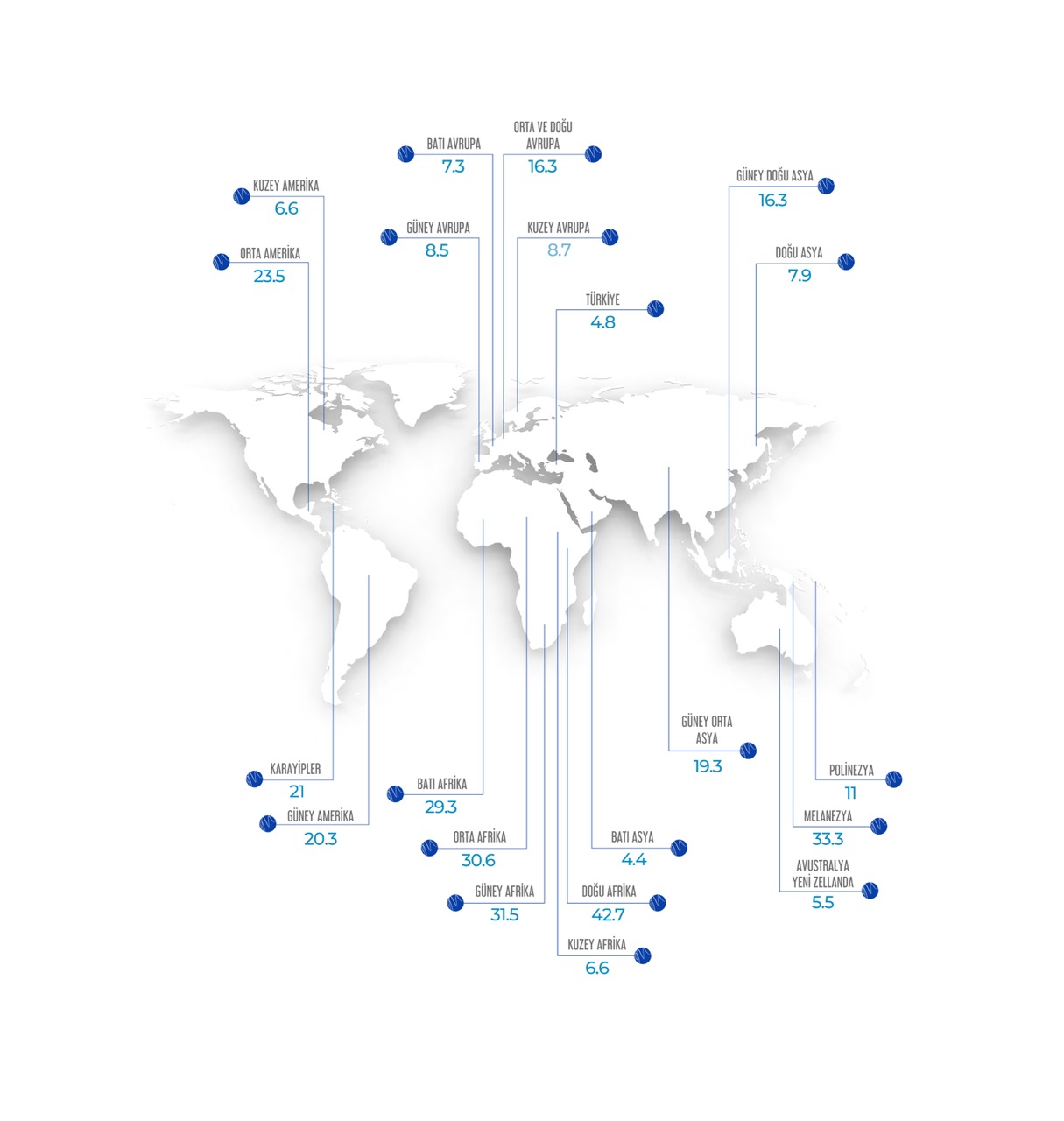
Dünya genelinde kadınlarda en sık görülen dördüncü kanser türüdür.
- En yüksek görülme oranları: Doğu, Güney, Orta ve Batı Afrika ile Melanezya bölgesi
- En düşük görülme oranları: Avustralya/Yeni Zelanda ve Batı Asya
Serviks kanserine bağlı ölümlerin %90’ı gelişmekte olan ülkelerde gerçekleşmektedir. Bu farkın temel sebepleri:
- HPV tarama programlarının yetersizliği
- HPV enfeksiyonlarının yaygınlığı
- HPV aşılama oranları
Serviks Kanserine Ne Sebep Olur?
Serviks kanserinin en önemli nedeni, yüksek riskli HPV (Human Papilloma Virus) enfeksiyonunun kalıcı hale gelmesidir.
HPV oldukça yaygındır ve cinsel açıdan aktif bireylerin çoğu yaşamları boyunca bu virüsle karşılaşır.
Çoğu bireyde virüs herhangi bir hastalık oluşturmadan bağışıklık sistemi tarafından temizlenir. Ancak bazı HPV tipleri, özellikle HPV 16 ve HPV 18, zamanla serviks hücrelerinde değişimlere yol açarak kansere neden olabilir. Bu iki alt tipin serviks kanserlerinin yaklaşık %70’inden sorumlu olduğu düşünülmektedir.
Yüksek riskli HPV enfeksiyonunun uzun süreli varlığı, serviks kanserinin en yaygın nedenidir.
Serviks Kanseri Gelişim Riskini Artıran ve Azaltan Faktörler
Risk Artıran Faktörler:
- Yüksek riskli HPV ile kalıcı enfeksiyon
- HIV/AIDS HPV ile birlikte görülen diğer cinsel yolla bulaşan enfeksiyonlar
- Sigara kullanımı
- Doğum kontrol hapı kullanımı
- Çok sayıda doğum yapmış olmak
- Ailede serviks kanseri öyküsü
- Vajina, vulva, böbrek veya idrar yolu kanseri geçmişi
Risk Azaltan Faktörler:
- HPV aşısı ile bağışıklama
- Prezervatif gibi bariyer yöntemleriyle korunma
- Düzenli servikal tarama (Pap smear veya HPV DNA testi)
Bu risk faktörleri serviks kanseri gelişme olasılığını artırabilir, ancak bu faktörlere sahip olmak mutlaka kanser olunacağı anlamına gelmez. Aynı şekilde, hiçbir risk faktörü taşımamak da %100 korunma sağlamaz.
HPV Aşısı ve Koruyuculuğu
Günümüzde üç farklı HPV aşısı mevcuttur ve hepsi HPV 16 ve HPV 18’e karşı koruma sağlar. HPV aşısının uygulandığı ülkelerde yapılan çalışmalar, aşıların yüksek dereceli servikal lezyonları ve HPV taşıyıcılığını belirgin oranda azalttığını göstermiştir.
Serviks kanserine karşı koruyuculuğu henüz uzun dönem sonuçlarla kanıtlanmamış olsa da, %70’in üzerinde kanser gelişimini önleyebileceği öngörülmektedir.
Serviks Kanseri Taraması
Servikal tarama, serviksten hücre örnekleri alınarak anormal hücre değişikliklerinin ya da HPV varlığının araştırılmasıdır.
Pap Smear testi, uzun yıllar serviks kanseri taramasında standart yöntem olmuştur. Bu test, kanser oranlarını %60–90 ve ölüm oranını %90’a varan oranda azaltmıştır.
HPV DNA testi, daha yakın zamanda uygulanmaya başlanmıştır ve yüksek dereceli CIN tespiti açısından Pap testine göre daha duyarlıdır. Pap testine kıyasla invaziv kansere karşı %60–70 daha fazla koruma sağlar.
Serviks kanseri, HPV aşısı ve düzenli tarama ile önlenebilir bir hastalıktır.
Serviks Kanseri Tanısı Nasıl Konur?
Tanı için aşağıdaki yöntemler kullanılabilir:
- Klinik muayene: Hekim, rahim ağzı ve vajinayı gözlemler. Gerekirse el ile pelvik muayene yapılır.
- Kolposkopi: Şüpheli semptomlar veya anormal tarama sonucu varsa uygulanır. Rahim ağzı bir büyüteç aracılığıyla detaylı incelenir. Gerekirse biyopsi alınabilir. Bazı durumlarda tedavi, kolposkopi sırasında yapılabilir.
- Konizasyon (koni biyopsisi): Tanı ve tedavi amacıyla rahim ağzından koni şeklinde doku çıkarılır. Genel anestezi altında uygulanır.
Tedavi Nasıl Belirlenir?
Tedavi planı, hastalığın evresine ve risk değerlendirmesine göre belirlenir.
Evreleme (staging): Serviks kanserinde FIGO sistemi kullanılır. Tümörün boyutu, yayılımı ve uzak metastaz varlığı değerlendirilir. Bu süreçte şu testler yapılabilir:
- Anestezi altında muayene: Rahim, vajina, mesane ve rektumun detaylı incelenmesi
- Akciğer grafisi IVP (intravenöz pyelogram): İdrar yollarının özel boya ile görüntülenmesi
Gelişmiş görüntüleme yöntemleri:
- BT (Bilgisayarlı Tomografi): Vücudun 3 boyutlu görüntüsü alınır; lenf düğümlerine yayılım saptanabilir.
- MR (Manyetik Rezonans Görüntüleme): Yumuşak dokuları detaylı gösterir; tümör boyutu ve yayılımını netleştirir. Bu görüntüleme teknikleri, hem evrelemede hem de tedavi planlamasında önemli rol oynar.
- Pozitron Emisyon Tomografisi (PET) Taraması: PET taramaları, damardan verilen radyoaktif bir madde sayesinde, vücuttaki normalden daha aktif hücre bölgelerini görüntüler. Günümüzde PET taramaları sıklıkla BT (bilgisayarlı tomografi) ile birlikte yapılır ve bu sayede hem yapısal hem fonksiyonel bilgi elde edilir. PET/BT, özellikle kanserin lenf düğümlerine yayılımını değerlendirmede oldukça faydalıdır.
Serviks Kanseri Evrelemesi: FIGO ve TNM Sistemi Kanserin evresi, hastalığın vücuttaki yayılımını ifade eder. Serviks kanserinde iki ana evreleme sistemi kullanılır:
- FIGO Sistemi: Evreler I’den IV’e kadar Roma rakamlarıyla gösterilir. Evre düştükçe hastalığın seyri genellikle daha iyidir.
- TNM Sistemi:
- T (Tümör): Tümörün boyutu
- N (Nod): Lenf nodlarına yayılım
- M (Metastaz): Uzak organlara yayılım
FIGO Evreleri
- Evre I: Tümör yalnızca servikste sınırlıdır
- Evre II: Tümör rahim dışına çıkmıştır ancak pelvik duvara veya vajinanın alt 1/3’üne ulaşmamıştır
- Evre III: Vajinanın alt 1/3’üne ulaşmış, pelvik duvara yayılmış veya böbrek yetmezliği/hidronefroz oluşturmuştur.
- Evre IV: Gerçek pelvis dışına yayılmış ya da mesane/rektum mukozasına invazyon yapmıştır
Evre IA’dan IVB’ye kadar daha detaylı alt sınıflandırmalar da vardır. Örneğin:
- IA1: <3 mm derinlik, <7 mm yatay yayılım
- IB2: Görülebilir lezyon >4 cm
- IVA: Mesane/rektum mukozasına invazyon
- IVB: Uzak metastaz (akciğer, karaciğer, kemik)
TNM Evreleme
Evre I
Evre I’de, serviks kanseri oluşmuştur ve sadece servikste (rahim ağzında) bulunmaktadır. Bu evre, tümörün boyutu ve çevre dokulara en derin yayılım derecesine göre Evre IA ve Evre IB olarak iki alt gruba ayrılır.
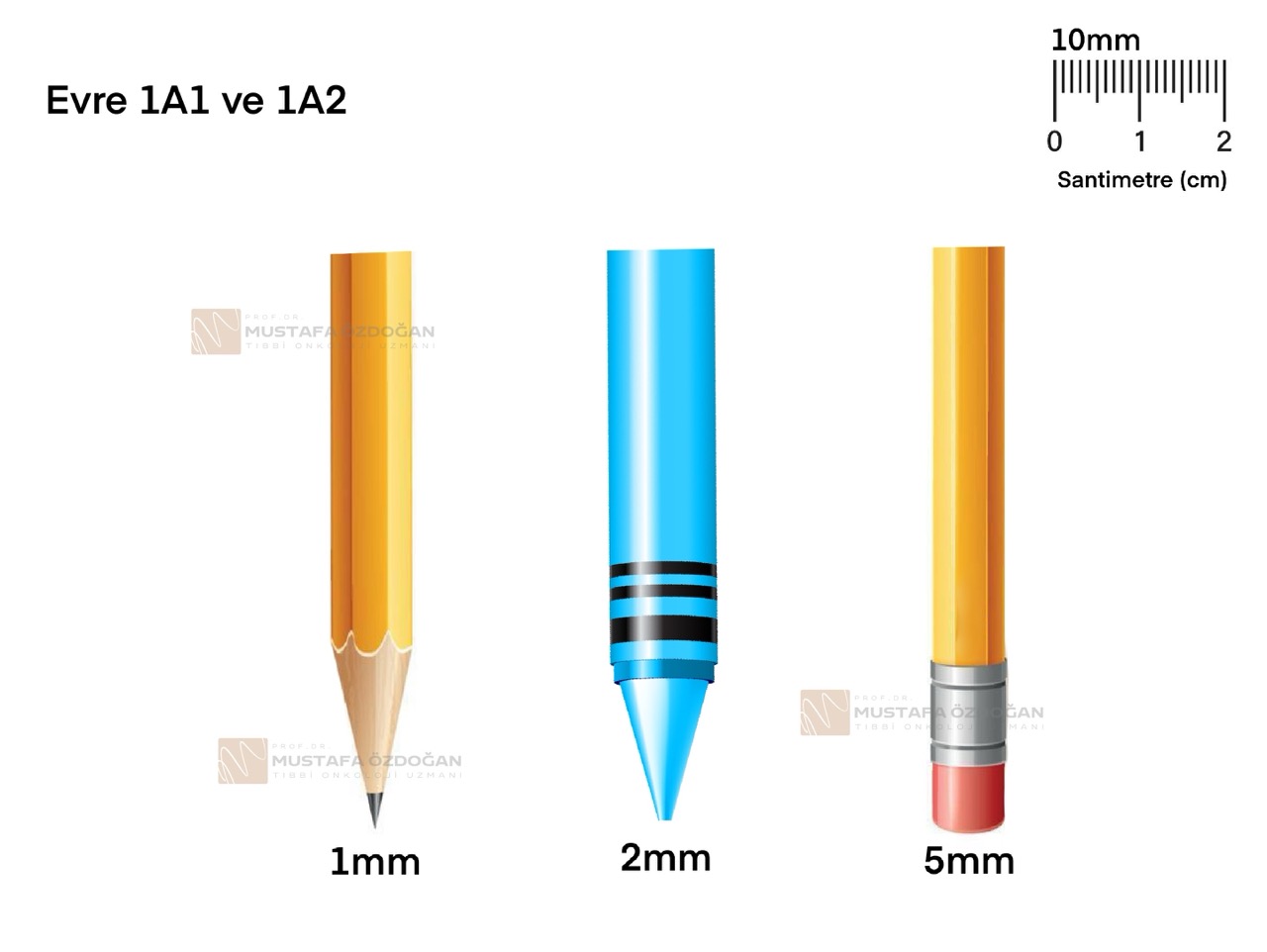
Evre IA, tümörün çevre dokuya olan en derin invazyonuna (yayılımına) göre kendi içinde alt gruplara ayrılır.
- Evre IA1: Serviks dokularında sadece mikroskop ile görülebilen çok küçük bir kanser odağı mevcuttur. Tümörün çevre dokuya en derin invazyonu 3 milimetre veya daha azdır.
- Evre IA2: Yine mikroskopla saptanabilen çok küçük bir kanser odağı vardır. Ancak bu kez tümörün çevre dokuya en derin invazyonu 3 milimetreden fazla, ancak 5 milimetreden fazla değildir.

Tümörün boyutlandırmalarını aşağıdaki görselleri referans alarak daha iyi anlayabilirsiniz:

Evre IB, tümörün boyutu ve çevre dokulara olan en derin invazyon derecesine göre alt evrelere ayrılır.
- Evre IB1: Tümörün boyutu 2 santimetre veya daha küçük olup, çevre dokuya olan en derin invazyonu 5 milimetreden fazladır.
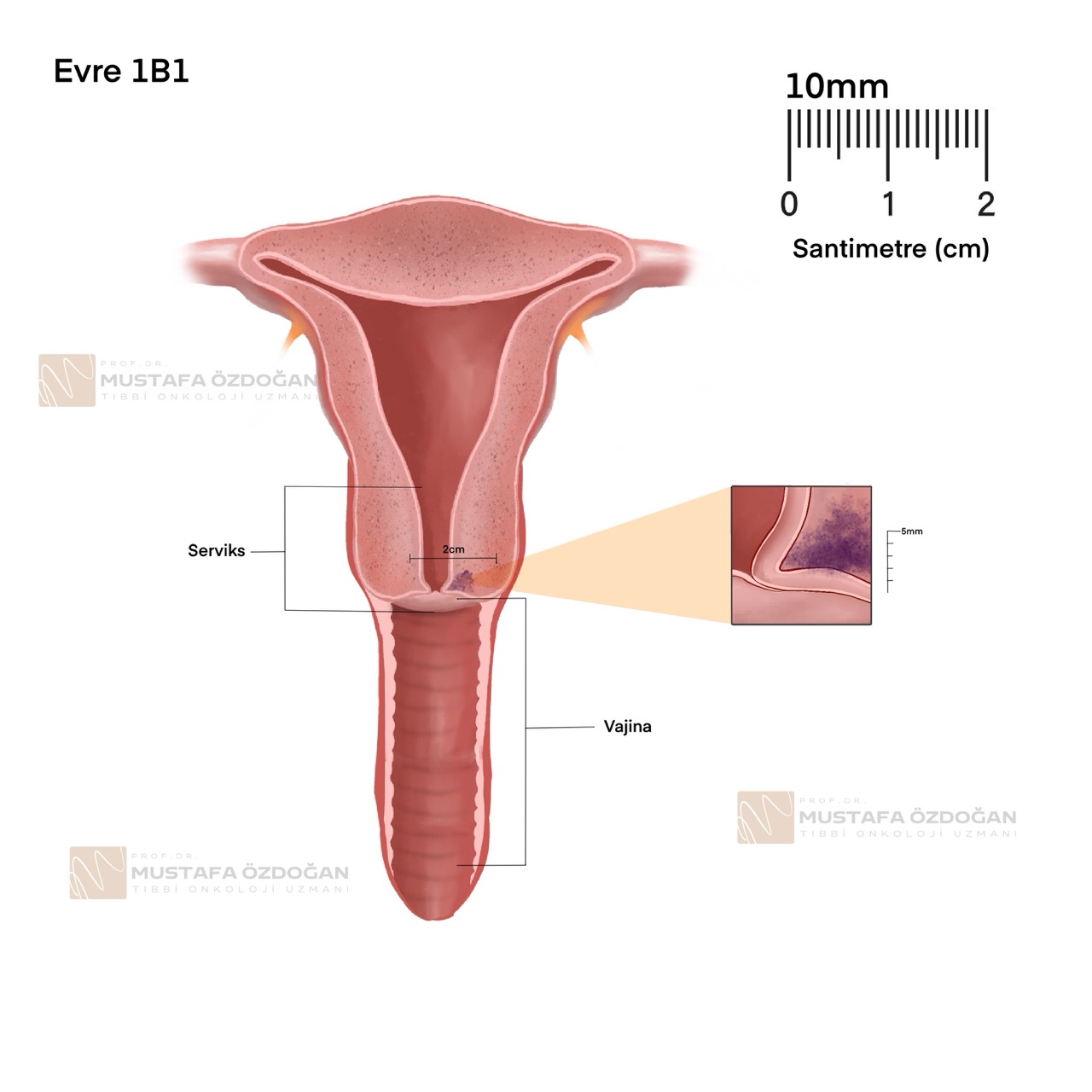
- Evre IB2: Tümörün boyutu 2 santimetreden büyük, ancak 4 santimetreden büyük değildir.
- Evre IB3: Tümörün boyutu 4 santimetreden büyüktür.

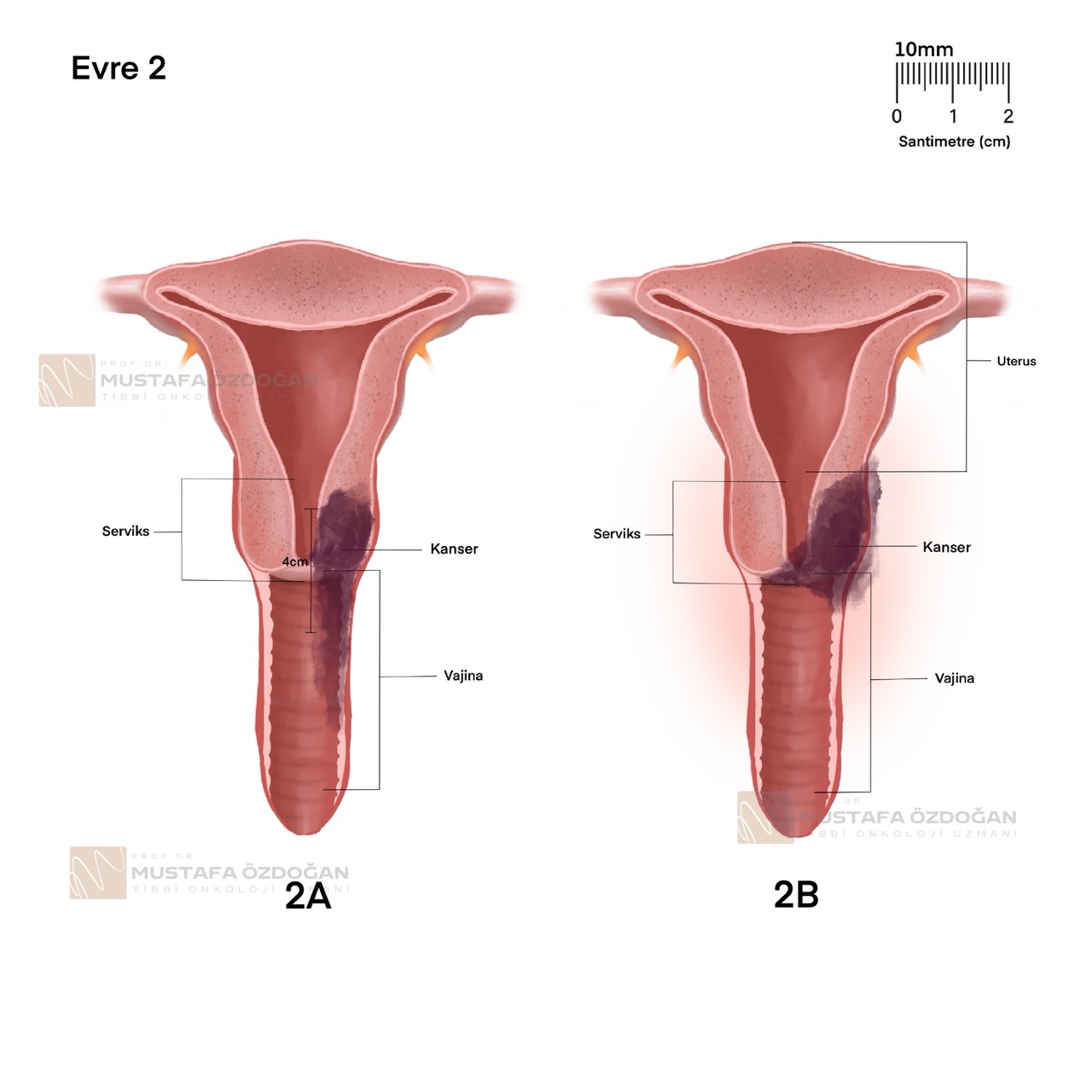
Evre II
Evre II’de, serviks kanseri vajinanın üst üçte ikisine veya rahim çevresindeki dokulara yayılmıştır. Evre II, kanserin ne kadar yayıldığına göre alt evrelere ayrılır.
Evre IIA: Kanser, serviksten vajinanın üst üçte ikilik kısmına yayılmıştır, ancak rahim çevresindeki (parametrial) dokulara yayılmamıştır. Evre IIA, tümörün boyutuna göre iki alt gruba ayrılır:
- Evre IIA1: Tümör 4 santimetre veya daha küçük boyuttadır.
- Evre IIA2: Tümörün boyutu 4 santimetreden büyüktür.
- Evre IIB: Kanser, serviksten rahim çevresindeki dokulara (parametrium) yayılmıştır.
Evre III
Evre III’te, serviks kanseri:
- Vajinanın alt üçte birlik kısmına
- Ve/veya pelvik duvara
- Ve/veya böbrek fonksiyonlarını etkileyerek hidronefroza ya da fonksiyon kaybına
- Ve/veya lenf nodlarına yayılmıştır.
Evre III, kanserin yayılım derecesine göre alt evrelere ayrılır:
- Evre IIIA: Kanser, vajinanın alt üçte birlik kısmına yayılmıştır, ancak pelvik duvara yayılım yoktur.

- Evre IIIB: Kanser, pelvik duvara yayılmıştır; ve/veya tümör, bir veya her iki üreteri (idrar kanallarını) tıkayacak kadar büyümüş; veya bir ya da her iki böbrekte genişlemeye (hidronefroz) ya da fonksiyon kaybına (renal yetmezlik) neden olmuştur.
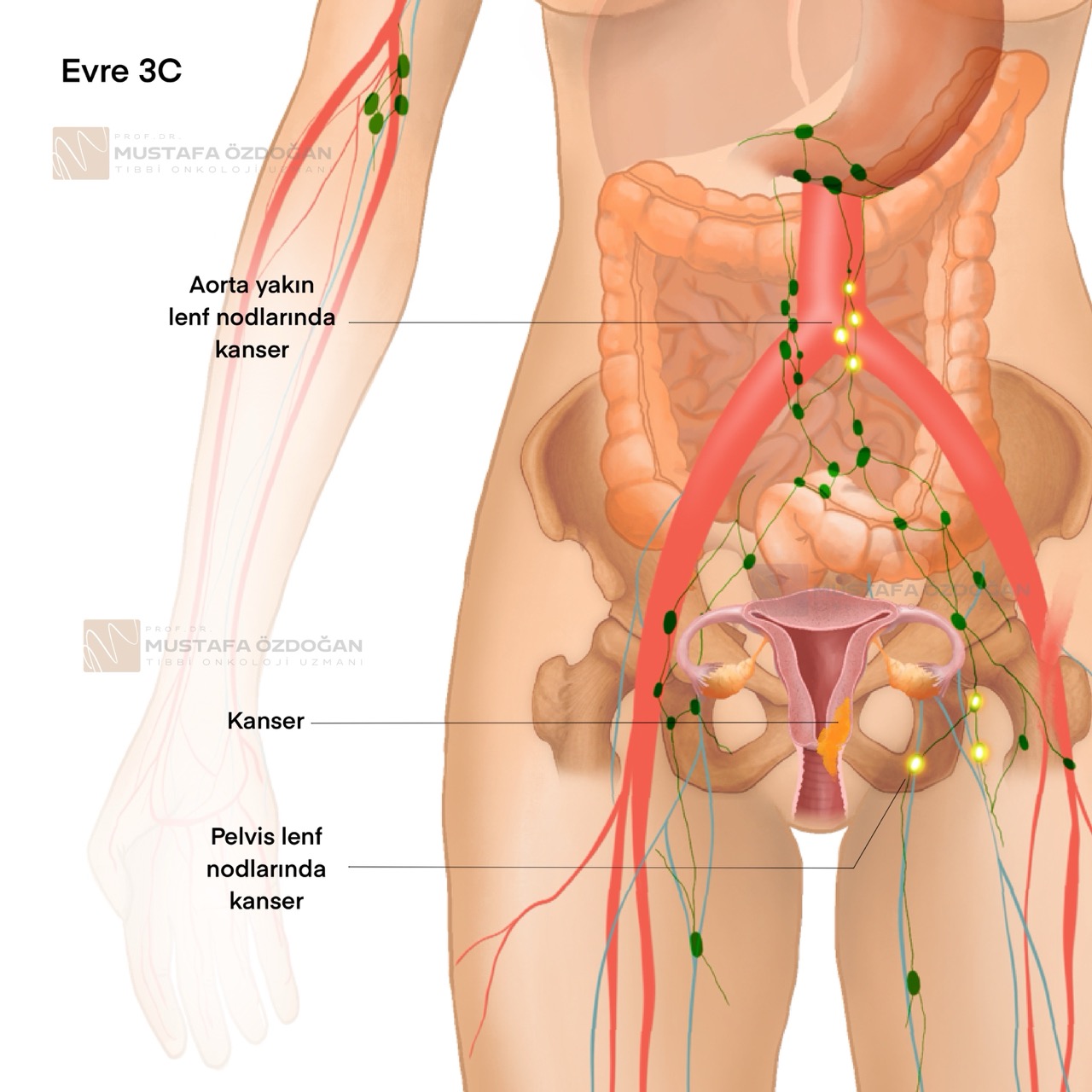
- Evre IIIC: Bu evre, kanserin lenf nodlarına yayılım durumuna göre alt gruplara ayrılır:
- Evre IIIC1: Kanser, pelvik lenf nodlarına yayılmıştır.
- Evre IIIC2: Kanser, para-aortik (aort çevresindeki) lenf nodlarına yayılmıştır.
Evre IV
Evre IV’te, serviks kanseri:
- Pelvisin dışına yayılmıştır
- Veya mesane ya da rektumun iç yüzeyini (mukozasını) tutmuştur
- Veya vücudun uzak bölgelerine metastaz yapmıştır.
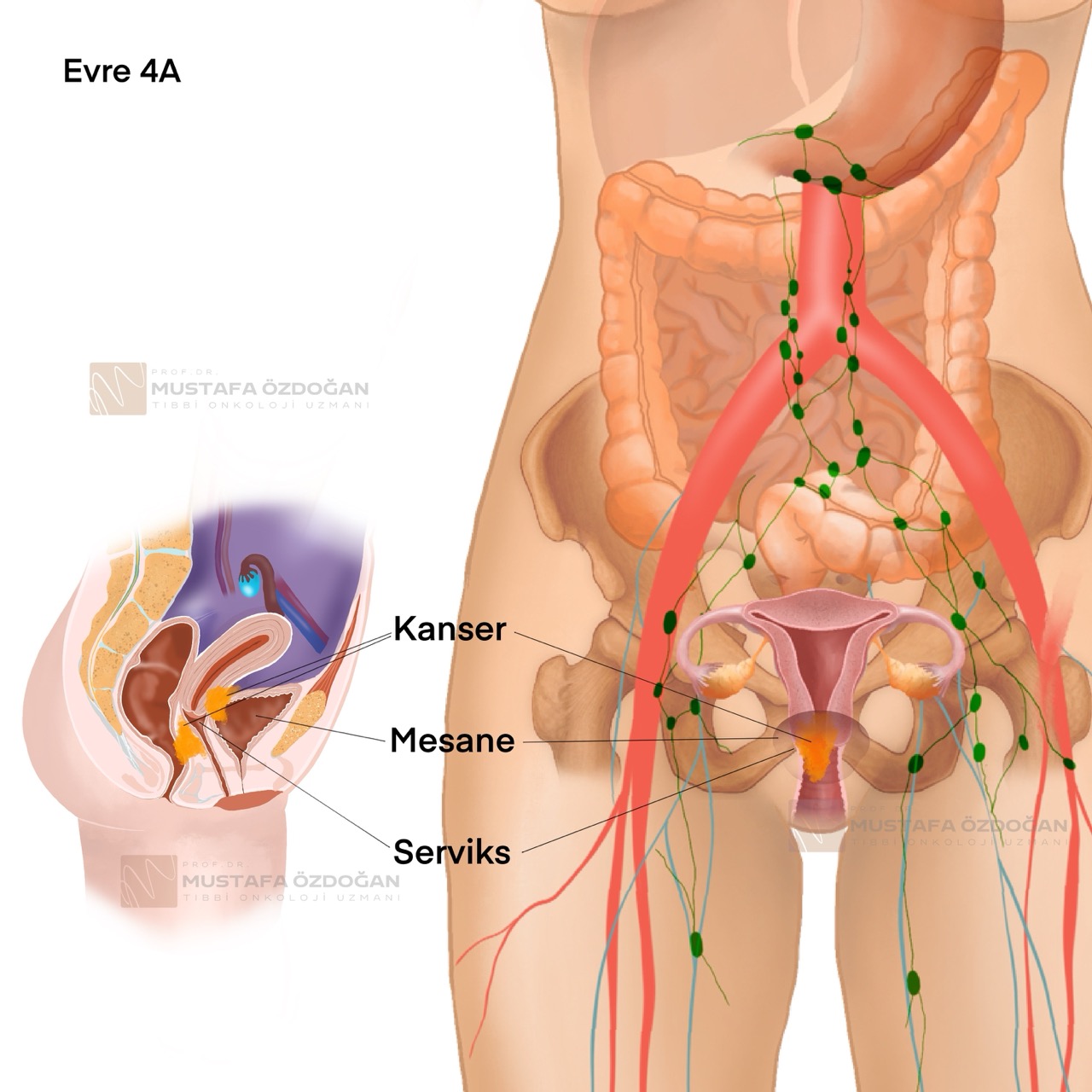
Evre IV, kanserin yayılım yerine göre iki alt gruba ayrılır:
- Evre IVA: Kanser, mesane veya rektum gibi komşu pelvik organlara yayılmıştır.
- Evre IVB: Kanser, karaciğer, akciğerler, kemikler veya uzaktaki lenf nodları gibi vücudun uzak bölgelerine metastaz yapmıştır.
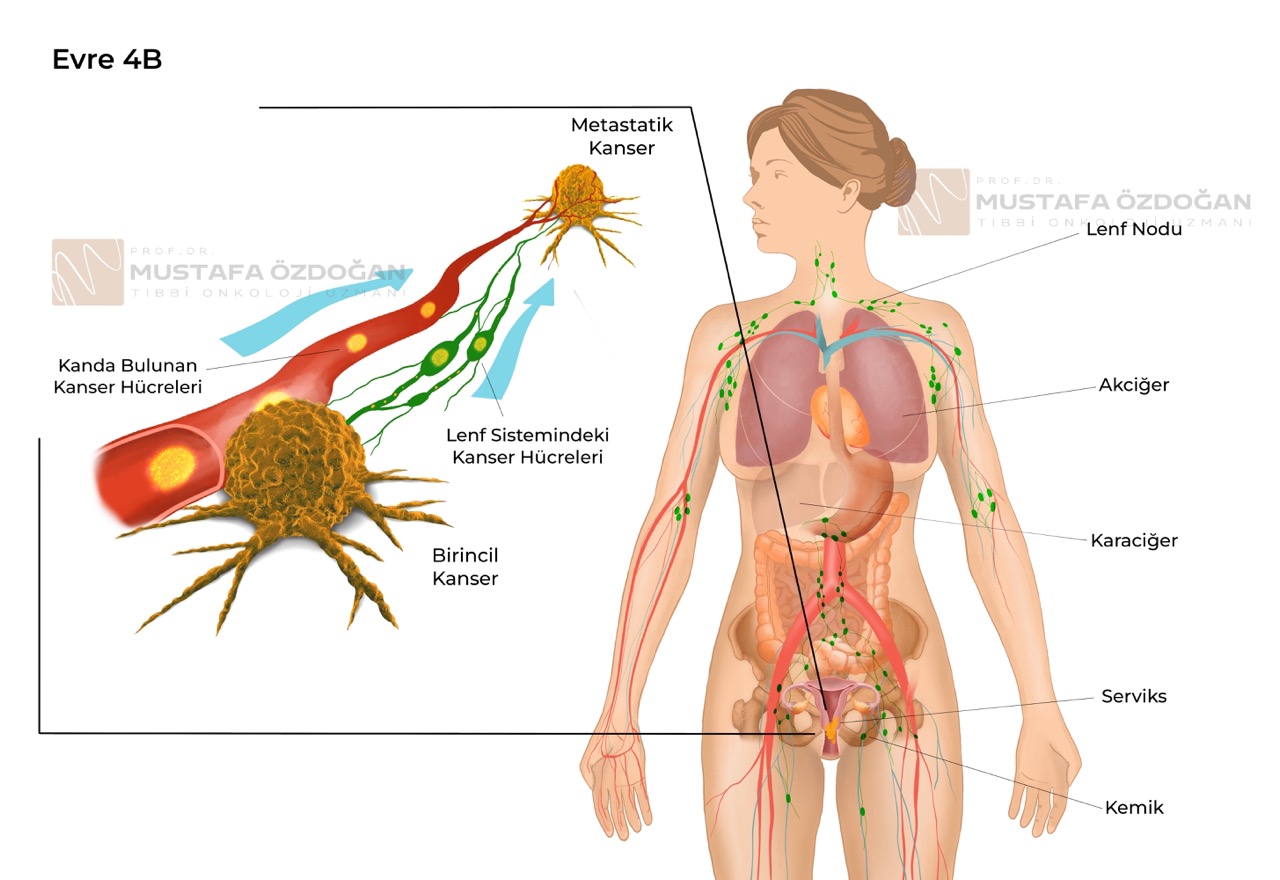
Evre IV, aynı zamanda metastatik kanser olarak da adlandırılır. Metastatik kanser, kanser hücrelerinin lenfatik sistem veya kan dolaşımı yoluyla vücudun başka bölgelerine yayılması ve oralarda yeni tümörler oluşturmasıyla ortaya çıkar.
Metastatik tümör, primer (ilk çıkan) tümörle aynı hücre tipinden oluşur. Örneğin; serviks kanseri akciğere yayılırsa, akciğerdeki kanser hücreleri aslında serviks kanseri hücreleridir. Bu nedenle bu hastalık akciğer kanseri olarak değil, metastatik serviks kanseri olarak adlandırılır.
Serviks Kanseri Tedavi Seçenekleri Nelerdir?
Tedavi, tümörün evresi, boyutu, lokalizasyonu, genel sağlık durumunuz ve kişisel tercihlerinize göre planlanır. Hekiminiz, mevcut tedavi seçeneklerini sizinle paylaşmalı ve karar sürecine aktif olarak katılmanız sağlanmalıdır. Bu yaklaşım "ortak karar verme" olarak adlandırılır. Doktorunuza şu 3 soruyu sormak faydalı olabilir:
- Hangi tedavi seçeneklerim var?
- Her bir seçeneğin avantajları ve dezavantajları neler?
- Bu sonuçları yaşama olasılığım nedir?
Serviks Kanserinde Uygulanabilecek Tedaviler
Cerrahi
Amaç, kanserli dokunun tamamen çıkarılmasıdır. Uygulanabilecek cerrahi yöntemler:
- Konizasyon: Serviksten koni şeklinde doku çıkarılır.
- Histerektomi: Rahim ve serviks tamamen alınır.
- Trakelektomi: Sadece serviks alınır, rahim korunur (özellikle çocuk sahibi olmak isteyen kadınlarda tercih edilir). Bazı durumlarda pelvik lenf nodları da çıkarılabilir.
Kemoradyoterapi
Kemoterapi ve radyoterapinin birlikte uygulanmasıdır.
- Kemoterapi: Kanser hücrelerini öldürür.
- Radyoterapi: İyonizan radyasyon ile DNA hasarı oluşturarak hücreleri yok eder. Radyoterapi, dıştan (eksternal) ve/veya içten (brakiterapi) uygulanabilir.
Serviks Kanseri Tedavisinde Diğer Seçenekler
Kemoterapi
Lokal ileri evre serviks kanseri olan bazı hastalarda, kemoradyoterapinin bir parçası olarak uygulanabilir. Metastatik hastalıkta, tümörü küçültmek ve semptomları azaltmak amacıyla palyatif tedavi olarak kullanılabilir.
Radyoterapi
Lokal ileri evre hastalıkta kemoradyoterapi bileşeni olarak uygulanır. Metastatik hastalıkta ağrı, kanama gibi semptomların giderilmesi amacıyla da kullanılabilir.
Hedefe Yönelik Tedaviler
Bu tedaviler, kanser hücrelerinde büyümeyi destekleyen özgül sinyal yollarını bloke eder. En yaygın kullanılan hedefe yönelik ilaçlardan biri, VEGF inhibitörü olan Bevacizumab’dır. Bu ilaç, tümörlerin yeni damar oluşumunu (anjiyogenez) baskılayarak tümörün oksijen ve besin kaynağını keser.
Özetle, günümüzde serviks kanseri tedavisinde pek çok seçenek mevcuttur ve çoğu hasta için kişiselleştirilmiş tedavi planları yapılabilir.
CIN (Servikal İntraepitelyal Neoplazi) İçin Tedavi Seçenekleri
CIN, kanser değildir. Ancak özellikle CIN 2 ve CIN 3 gibi yüksek dereceli lezyonlar, tedavi edilmezse ileride kansere dönüşebilir. Tarama testleri ile genellikle belirti vermeden saptanır.
- CIN 1: Genellikle tedavi gerekmez, çoğu vakada kendiliğinden geriler.
- CIN 2 & CIN 3: Bu evrelerde genellikle anormal hücrelerin çıkarılması gerekir.
Sık Uygulanan İşlemler:
- LEEP (Loop Electrosurgical Excision Procedure): İnce, elektrik akımı taşıyan bir tel halkayla anormal hücreler çıkarılır. Aynı anda kanama kontrolü de sağlanır.
- Konizasyon: Rahim ağzından koni şeklinde bir doku parçası cerrahi olarak çıkarılır. Gerekli durumlarda hem tanı hem tedavi amacıyla uygulanabilir.
CIN bir kanser değildir ancak bazı durumlarda kanser gelişimini önlemek amacıyla mutlaka tedavi edilmelidir.
Erken Evre Serviks Kanseri İçin Tedavi Seçenekleri
Cerrahi
Erken evre serviks kanseri, çoğunlukla cerrahi yöntemle tedavi edilir. Amaç, kanserli dokuyla birlikte etrafındaki sağlam dokudan bir pay (temiz cerrahi sınır) alarak tüm tümörün çıkarılmasıdır. Operasyon sonrası çıkarılan doku, mikroskop altında incelenerek tüm kanserin tamamen çıkarılıp çıkarılmadığıdeğerlendirilir.
Evre IA1 Hastalar İçin: Eğer lenfovasküler invazyon yoksa, genellikle basit histerektomi (rahim ve rahim ağzının çıkarılması) yeterli olabilir. Eğer lenfovasküler invazyon varsa, ek olarak pelvik lenf nodlarının çıkarılması (lenf nodu diseksiyonu)önerilebilir.
Ayrıca, 4 santimetreden küçük çaplı tümörlerde, sentinel lenf nodu diseksiyonu (SLND) da yapılabilir. Bu işlemde kanser hücrelerinin yayılma olasılığı en yüksek olan ilk lenf düğümleri çıkarılıp incelenir.
Evre IA2, IB ve IIA Hastalar İçin: Bu hastalarda genellikle radikal histerektomi ve lenf nodu diseksiyonu uygulanır. Radikal histerektomi şunları içerir:
- Rahim ve rahim ağzı
- Rahmi yerinde tutan çevre dokular
- Vajinanın üst kısmı
- Uterusu çevreleyen lenf nodları
- Gerektiğinde yumurtalıklar ve fallop tüpleri de çıkarılabilir.
Cerrahi, erken evre serviks kanserinde temel tedavi yaklaşımıdır.
Adjuvan (Destekleyici) Tedavi
Bazı hastalarda cerrahi sonrasında, nüks riskini azaltmak amacıyla ek tedaviye (adjuvan tedavi) ihtiyaç duyulabilir. Bu tedavi genellikle kemoradyoterapi şeklindedir. Şu durumlarda önerilir:
- Cerrahi sınırda kanser hücresi saptanması
- Lenf nodlarında tümör yayılımı bulunması
Doğurganlığın Korunması
Serviks kanseri, sıklıkla doğurganlık çağındaki kadınları etkilediğinden, doğurganlığı koruyucu cerrahi seçeneklerbazı hastalar için önemli bir tercih olabilir.
Evre IA1 (Lenfovasküler invazyon yoksa)
- Konizasyon
- Basit trakelektomi: Serviks ve endoservikal kanal çıkarılır, rahim korunur.
Evre IA2
- Konizasyon veya Radikal trakelektomi + pelvik lenf nodu diseksiyonu (Serviksin büyük kısmı ve vajinanın üst bölümü çıkarılır.)
Evre IB1 (<2 cm)
- Radikal trakelektomi + pelvik lenf nodu diseksiyonu
Evre IB (>2 cm)
- Öncelikle neoadjuvan kemoterapi uygulanabilir, ardından konizasyon veya trakelektomi yapılabilir.
Not: Bu tedavi seçeneği yalnızca gebelik arzusu güçlü olan hastalarda değerlendirilir. Eğer çocuk sahibi olma planı yoksa, standart radikal cerrahi ilk tercih olarak düşünülür.
Unutulmamalıdır ki, bu tür doğurganlık koruyucu cerrahiler hâlâ deneysel kabul edilmekte olup, hekiminiz size avantajları ve riskleri detaylı olarak açıklayacaktır.
Lokal İleri Evre Serviks Kanseri İçin Tedavi Seçenekleri
Kemoradyoterapi
Lokal ileri evre serviks kanserinde birincil ve standart tedavi seçeneğidir. Genellikle sisplatin bazlı kemoterapi ile kombine edilir. Hem dıştan uygulanan radyoterapi (eksternal) hem de içten uygulanan brakiterapi aynı tedavi protokolünde yer alabilir. Kemoradyoterapi, lokal ileri evre hastalık için altın standarttır.
Neoadjuvan Kemoterapi
Bazı hastalarda, tümörün boyutunu küçültmek amacıyla ameliyat öncesi (neoadjuvan) kemoterapi uygulanabilir. Alternatif olarak, kemoterapi sonrası radyoterapi de düşünülebilir.
Bu yaklaşım, halen klinik araştırmalarda değerlendirilmektedir ve standart bir uygulama değildir.
Metastatik Serviks Kanseri İçin Tedavi Seçenekleri
Metastatik serviks kanseri tamamen tedavi edilemez, ancak semptomların hafifletilmesi ve yaşam kalitesinin artırılması mümkündür.
Kemoterapi
Palyatif (destekleyici) kemoterapi, genel durumu iyi olan ve tedaviyi tolere edebilecek hastalara uygulanır. İlk basamakta sıklıkla kullanılan ilaçlar:
Paklitaksel + Sisplatin
Bu kombinasyon, bevacizumab adlı hedefe yönelik tedaviyle birlikte verilebilir. Sisplatin tolere edilemeyen hastalarda karboplatin veya topotekan gibi alternatif ilaçlar da kullanılabilir.
Hedefe Yönelik Tedaviler
Bevacizumab (VEGF inhibitörü), Avrupa ve ABD'de metastatik ya da nüks serviks kanseri tedavisinde onay almıştır. Kullanım şekli:
- Paklitaksel + Sisplatin ile kombinasyon
- Paklitaksel + Topotekan ile, özellikle platin bazlı tedaviyi tolere edemeyen hastalarda
Bu kombinasyon, Avastin ürün bilgisine (SPC, 2018) göre metastatik hastalıkta 1. basamak tedavide etkilidir.
Radyoterapi
Nüks hastalıkta veya bazı lenf nodu metastazlarında kullanılabilir. Ayrıca:
- Ağrıyı azaltmak
- Metastazlara bağlı semptomları kontrol altına almak
- Yavaş büyüyen akciğer metastazlarını yönetmek
için de tercih edilebilir.
Serviks Kanseri ve Gebelik
Serviks kanseri tedavileri, doğmamış bebek için zararlı olabilir. Eğer gebeyseniz, doktorunuz hem bebeğin alabileceği riskleri hem de gebeliğin tedavi planını nasıl etkileyebileceğini detaylı olarak açıklayacaktır.
Kanser evresine bağlı olarak, tedavi doğum sonrasına ertelenebilir. Bazı hastalarda gebelikte de kemoterapi uygulanabilir. Örneğin: Platin bazlı ilaçlar, gerekirse paklitaksel ile kombinasyon halinde verilebilir.
Evre IA1 hastalarında vajinal doğum mümkün olabilir. Ancak çoğu hastada sezaryenle doğum gerekebilir. Bazı durumlarda gebeliğin sonlandırılması da gündeme gelebilir. Bu kararlar oldukça zorlayıcı olabilir, ancak doktorunuz tüm seçenekler konusunda sizi bilgilendirerek destekleyecektir.
Klinik Araştırmalar
Doktorunuz size bir klinik araştırmaya katılmayı teklif edebilir. Bu çalışmaların amacı:
- Yeni tedavilerin etkinliğini test etmek
- Mevcut tedavilerin kombinasyonlarını veya dozlarını daha etkili hale getirmek
- Yan etkileri azaltmak Kanser tedavilerinin nasıl çalıştığını daha iyi anlamak
Klinik araştırmalara katılmak bilimsel bilgiye katkı sağlarken, sizin için de yeni tedavi fırsatları sunabilir. Ancak bazı yeni tedaviler, beklenenden az etkili olabilir veya yan etkileri faydalarının önüne geçebilir.
Deneysel İmmünoterapiler
- Nivolumab: PD-1 adlı proteini bloke ederek bağışıklık sistemini aktive eder.
- Pembrolizumab (Keytruda): PD-L1 pozitif tümörlerde, kemoterapi sonrası ilerleyen nüks/metastatik vakalarda FDA onaylıdır.
Katılım tamamen gönüllüdür. Reddetmeniz halinde tedavinde hiçbir hak kaybı yaşanmaz. Eğer doktorunuz size araştırmadan bahsetmezse, siz yine de yakında bir klinik çalışma olup olmadığını sorabilirsiniz.
Destekleyici ve Tamamlayıcı Müdahaleler
Tedavi süresince yaşam kalitesini artırmak için destekleyici uygulamalar çok önemlidir. Bu müdahaleler, komplikasyonların önlenmesini, semptomların hafifletilmesini ve psikososyal desteği kapsar. Bu destekler genellikle bir multidisipliner ekip tarafından sağlanır:
- Diyetisyen
- Sosyal hizmet uzmanı
- Fizyoterapist
- Psikolog/ manevi danışman
- Lenfödem terapisti
Destekleyici Bakım: Kanserin ve tedavinin neden olduğu semptomların ve yan etkilerin yönetimi.
Palyatif Bakım: İleri evre hastalarda; ağrı, vajinal akıntı, fistül, kanama, ishal, idrar kaçırma, beslenme bozukluğu, bacak ödemi ve bası yaralarının kontrolü. Aynı zamanda duygusal destek ve yaşam sonu planlama içerir.
Serviks Kanseri Tedavisine Bağlı Olası Yan Etkiler
Tüm tıbbi tedavilerde olduğu gibi, kanser tedavileri de bazı yan etkilere neden olabilir. Her hasta aynı yan etkileri yaşamaz, ancak bu etkilerle baş etmek mümkündür. Yan etkiler 1’den 4’e kadar “derece” ile sınıflandırılır:
- 1: Hafif
- 2: Orta
- 3: Şiddetli
- 4: Hayatı tehdit eden
Unutmayın: Herhangi bir şikayetini mutlaka doktorunuza bildirmelisiniz. Yan etkiler zamanında yönetilirse, yaşam kalitesi korunur.
En Yaygın Genel Yan Etkiler
Yorgunluk (fatigue): En sık görülen semptomdur. Yeterli uyku, dengeli beslenme ve hafif egzersiz önerilir.
İştahsızlık, kilo kaybı: Yağ ve kas kaybı yaşam kalitesini düşürür. Bir diyetisyen ile beslenme desteği alınabilir.
Cerrahiye Bağlı Yan Etkiler
- Hafif vajinal kanama (birkaç gün sürebilir)
- Ağrılı veya düzensiz adet (trakelektomi sonrası)
- İdrar yapma güçlüğü, geçici kateter ihtiyacı
- Pelvik taban zayıflığı: İdrar kaçırma, cinsel tatminde azalma. Pelvik taban egzersizleri önerilir.
Lenfödem Riski
Eğer lenf nodları çıkarıldıysa bacaklarda şişlik olabilir.
Korunmak için:
- İdeal kiloda kalın
- Düzenli egzersiz yapın
- Cildi nemli tutun
- Enfeksiyon belirtisi olursa hemen doktora bildirin
Radyoterapiye Bağlı Yan Etkiler
Dıştan uygulanan (pelvik) radyoterapi:
- Yorgunluk
- Cilt tahrişi
- Mesane iltihabı
- İshal
- Vajinal kuruluk
- Kanama
Brakiterapi (içten uygulanan):
- Vajinal yanma
- Tahriş
- Vajinanın kısalması / esnekliğini kaybetmesi
Cildi korumak için nemlendirici, güneş kremi ve uygun iç çamaşırı kullanımı önerilir. Hipobarik oksijen tedavisi, iyileşmeyen doku hasarlarında kullanılabilir. Vajinal kayganlaştırıcılar ve dilatörler, vajinal darlık ve kuruluğu azaltmak için önerilir.
Kemoterapiye Bağlı Yan Etkiler
Kemoterapi çoğunlukla hızla bölünen hücreleri etkiler; kemik iliği, saç folikülleri, sindirim sistemi gibi.
Sık Görülen Yan Etkiler:
- Kan hücre düşüklüğü (anemi, nötropeni, trombositopeni
- Ağız yaraları, tat değişikliği (metal tadı)
- Saç dökülmesi, bulantı, kusma, enfeksiyon riski
- Tat kaybı, kulak çınlaması, doğurganlık kaybı da olabilir
Karboplatin
Olası Yan Etkiler
- Anemi (kansızlık)
- Kabızlık
- Yorgunluk
- Karaciğer toksisitesi
- Enfeksiyon riski
- Bulantı / Kusma
- Nötropeni (beyaz kan hücresi düşüklüğü)
- Böbrek toksisitesi
- Trombositopeni (kanama riski)
Yönetimi
- Kan değerleri düzenli izlenir, gerekirse doz ayarlanır.
- Enfeksiyonlardan korunmak için hijyen önerileri verilir.
- Böbrek ve karaciğer fonksiyonları izlenir, bol sıvı alımı önerilir.
- Bulantı/iştahsızlık için destekleyici ilaçlar verilir.
Sisplatin
Olası Yan Etkiler
- Anemi
- İştahsızlık
- Böbrek fonksiyonlarında bozulma
- Doğurganlıkta azalma
- İshal, bulantı/kusma
- Yorgunluk
- Damar tıkanıklığı riski
- Nötropeni
- Periferik nöropati (el/ayakta uyuşma)
- Tat değişikliği (metal tadı)
- Ağız yaraları
- Trombositopeni
- Kulak çınlaması / işitme kaybı
Yönetimi
- Kan değerleri izlenir, nötropeni ve anemiye göre tedavi planı revize edilir.
- Böbrek fonksiyonları ve işitme düzenli kontrol edilir.
- Stomatit için ağız hijyeni ve steroid gargara önerilir.
- Tat değişikliği ve iştah kaybı için beslenme desteği sağlanır.
- Nöropati belirtileri hekime bildirilmelidir.
Paklitaksel
Olası Yan Etkiler
- Saç dökülmesi
- Anemi, kanama
- Eklem ve kas ağrısı
- Düşük tansiyon
- Ağız yaraları
- Bulantı, kusma, ishal
- Nötropeni, lökopeni
- Periferik nöropati
- Alerjik reaksiyonlar
Yönetimi
- Kan sayımıyla enfeksiyon riski takip edilir.
- Mide-bağırsak şikayetleri için ilaç tedavisi verilir.
- Nöropati belirtileri izlenir.
- Ağız yaraları için steroidli gargara önerilir.
- Saç dökülmesine karşı bilgilendirme ve bazı merkezlerde soğuk başlık (cold cap) desteği sağlanabilir.
Topotekan
Olası Yan Etkiler
- Karın ağrısı
- Saç dökülmesi
- Anemi
- İştahsızlık
- Kabızlık, ishal
- Yorgunluk
- Ateş
- Enfeksiyon riski
- Lökopeni, nötropeni
- Trombositopeni
- Ağız yaraları
- Kusma
Yönetimi
- Gerekirse kan transfüzyonu yapılabilir.
- G-CSF (kemik iliğini uyarıcı ilaç) enjeksiyonları verilebilir.
- Şiddetli ishal için ilaç verilir.
- Kabızlıkta lifli beslenme ve bol sıvı önerilir.
- Saç dökülmesine karşı destek ve bilgilendirme sağlanır.
Bevacizumab (Avastin)
Olası Yan Etkiler
- İştahsızlık
- Yorgunluk
- Eklemlerde ağrı, baş ağrısı
- Hipertansiyon (yüksek tansiyon)
- Kanama, yara iyileşme problemleri
- Cilt döküntüleri
- Tat değişiklikleri
- Nötropeni, lökopeni, trombositopeni
- Ağız yaraları
- Kabızlık, ishal
- Nefes darlığı
- Burun akıntısı
Yönetimi
- Kan değerleri ve tansiyon düzenli izlenir.
- Nefes darlığında opioidler ve gerektiğinde steroidler verilebilir.
- Yara iyileşmesi tamamlanmadan tedavi başlanmaz.
- Cilt reaksiyonlarında destekleyici krem veya ilaç verilebilir.
- Ağız bakımı ve mide-bağırsak yan etkileri için destekleyici tedavi uygulanır.
Tedavi Sonrası Takip ve Sağlık Takip Programı
- İlk 2 yıl: Her 3-6 ayda bir
- 3. yıldan sonra: 6-12 ayda bir
- 5 yıldan sonra: Yılda bir Pelvik ve rektal muayene ve gerekiyorsa PET/BT ile görüntüleme yapılır.
Kanser Tekrarlarsa Ne Olur?
Pelvis içinde sınırlı nüks olur ise radyoterapi veya pelvik ekzanterasyon; uzak organlara yayılım olur ise kemoterapi ve hedefe yönelik tedavi uygulanmaktadır.
Uzun Dönem Etkiler
Serviks kanserinde tedavilere bağlı bazı uzun dönem etkiler görülmektedir. Bu etkiler aşağıda tedavilere göre kategorize edilip sunulmuştur:
Radyoterapiye bağlı
- Bağırsak ve mesane hasarı, lenfödem, cilt değişiklikleri
- Cinsel sorunlar, vajinal daralma, cinsel isteksizlik
- Kalıcı sıcak basmaları, yorgunluk, beden imgesi bozulması
Cerrahiye bağlı
- Kalıcı stoma, mesane/bağırsak hasarı
- Menopoz, idrar kaçırma, pelvik organ sarkması
Serviks Kanserinde Fizik Tedavi
Serviks kanseri tedavileri (radikal cerrahi, radyoterapi, kemoterapi) vücutta birçok sistem üzerinde etki yaratır. Fizik tedavi ve rehabilitasyon, bu tedavilerin yol açtığı fonksiyonel kısıtlılıkları önlemek veya azaltmak, hastanın bağımsızlığını korumak ve yaşam kalitesini yükseltmek amacıyla uygulanır.
Fizik Tedavinin Hedefleri
- Pelvik taban fonksiyonlarının korunması
- Lenfödemin önlenmesi ve yönetimi
- Postoperatif mobilitenin geri kazanılması
- Ağrı yönetimi
- Cinsel fonksiyonların desteklenmesi
- Kronik yorgunluk ve kas kaybının azaltılması
- Psikososyal iyilik halinin desteklenmesi
Serviks Kanseri Sonrası Sık Görülen Fonksiyonel Problemler
Serviks kanserinde, kanserin kendisine bağlı ve tedavi yöntemlerine bağlı olarak bazı fonksiyonel problemler gelişebilir. Bunlardan en sık görülenler:
- Pelvik taban disfonksiyonu: İdrar kaçırma, vajinal sarkma hissi Lenfödem (özellikle bacakta) Mobilite kaybı, kas gücü azalması
- Kronik pelvik ağrı
- Cinsel disfonksiyon: Vajinal daralma, ağrılı ilişki (disparoni)
- Yorgunluk, denge ve koordinasyon bozuklukları
- Postüral değişiklikler, bel-sırt ağrısı
Fizik Tedavi Yaklaşımları
Pelvik Taban Rehabilitasyonu
Pelvik taban, mesane, rahim ve bağırsak gibi organları alttan destekleyen kas ve bağ dokularından oluşur. Bu yapılar; idrar ve dışkı kontrolü, cinsel fonksiyonlar ve pelvik organların stabilitesinde önemli rol oynar.
Pelvik taban rehabilitasyonu, bu bölgedeki kasların güçlendirilmesi, esnekliğinin artırılması ve fonksiyonlarının yeniden kazandırılması amacıyla uygulanan özel fizik tedavi yöntemlerini kapsar. Özellikle kanser tedavileri sonrası gelişen idrar kaçırma, vajinal darlık, pelvik ağrı gibi sorunların yönetiminde önemli yer tutar.
Pelvik taban rehabilitasyonu adı altında uygulanan yöntemler aşağıdakiler gibidir:
- Kegel egzersizleri: Pelvik kasları güçlendirir, idrar kaçırmayı azaltır.
- Biofeedback eğitimi: Kas kasılmalarının farkındalığını artırır.
- Elektrostimülasyon: Kas aktivitesini uyarmak için düşük doz elektrik uygulanır.
- Manuel terapi: Vajinal darlık ve skar dokusu üzerindeki gerginlik azaltılır.
- Vajinal dilatör eğitimi: Vajinal kısalma/sertlik için uygulanır; ilişki öncesi hazırlık olarak kullanılır. Cerrahiden sonra 6–8 hafta içinde başlanması uygundur.
Lenfödem Yönetimi
Lenfödem, lenf sıvısının dokularda birikmesi sonucu oluşan, genellikle kol veya bacaklarda şişlikle kendini gösteren kronik bir durumdur.
Serviks kanseri tedavisinde uygulanan lenf nodu diseksiyonu veya radyoterapi, lenfatik drenaj yollarını bozarak lenfödem gelişimine neden olabilir. Bu durum, özellikle pelvik bölge ve alt ekstremitelerde ağrı, ağırlık hissi ve hareket kısıtlılığı gibi semptomlara yol açabilir. Lenfödem gelişmesi durumunda bu durumu yönetmeniz için uygulanabilecek yöntemler aşağıdakiler gibidir:
- Kompresyon bandajı/çorap kullanımı
- Manuel lenf drenajı
- Egzersiz: Dolaşımı ve lenf akımını destekler (örneğin: pompalama egzersizleri)
- Cilt bakımı: Enfeksiyon riskini azaltmak için çok önemlidir.
- Pneumatik cihazlar: Bazı durumlarda hastanede uygulanır. Lenfödemin erken evrede tanınması, yaşam boyu süren komplikasyonları önler.
Yorgunlukla Başa Çıkma (Kanser İlişkili Yorgunluk)
Serviks kanserinde uygulanan bazı tedaviler veya kanserin yol açtığı durumlarda yorgunluk ve halsizlik hissedebilirsiniz. Bu durumla başa çıkmanıza yardımcı olacak yöntemler aşağıdakiler gibidir:
- Aerobik egzersizler: Yürüyüş, yüzme, pilates (haftada 3–5 gün, orta şiddette)
- Kas kuvvetlendirme: Theraband, ağırlıkla egzersiz
- Solunum egzersizleri: Nefes kontrolü ile enerji yönetimi sağlanır
- Uyku hijyeni, stres yönetimi ve ritmik egzersiz takvimi oluşturulması
Postür ve Mobilite Eğitimi
Özellikle histerektomi sonrası oluşabilecek postür bozukluklarına karşı omurga stabilizasyonu eğitimi verilir. Lomber egzersizler, denge çalışmaları, esneme programları, gerekiyorsa yürüme yardımcıları (walker, baston vb.) ile desteklenir.
Cinsel Rehabilitasyon
Serviks kanseri tedavileri (özellikle cerrahi, radyoterapi ve kemoterapi) kadınlarda cinsel işlev bozukluklarına yol açabilir. Vajinal kuruluk, daralma, ağrılı ilişki (disparoni), libido kaybı ve beden algısında değişiklik gibi etkiler, hem fiziksel hem de duygusal yönden yaşam kalitesini düşürebilir.
Cinsel rehabilitasyon, bu sorunların yönetilmesine yardımcı olmayı ve hastaların güvenli, tatmin edici bir cinsel yaşama yeniden uyum sağlamasını hedefleyen çok boyutlu bir yaklaşımdır. Cinsel rehabilitasyonda uygulanan yöntemler aşağıdakiler gibidir:
- Vajinal kayganlaştırıcılar, dilatör eğitimi, psikolojik destek
- Fizyoterapist eşliğinde güvenli yeniden cinsel aktivite planlaması
- Partnerle iletişim ve danışmanlık desteği
- Özellikle radyoterapi sonrası vajinal elastikiyetin korunması için özel programlar planlanır.
Psikososyal Destekle Entegre Yaklaşım
Beden algısı, anksiyete, depresyon, yalnızlık hissi gibi sorunlar fizyoterapi seanslarında göz önünde bulundurulmalı. Grup egzersizleri, dans/müzik terapisi, mindfulness gibi alternatif yöntemler motivasyonu artırır.
Takip ve Değerlendirme Süreci
Fizyoterapist, onkolog ve pelvik taban uzmanı multidisipliner çalışmalıdır. Düzenli ölçümler (kas kuvveti, yorgunluk skalası, pelvik taban değerlendirme) ile ilerleme izlenir. Her program kişiye özel planlanmalı, gerekirse modifiye edilmelidir.
Serviks Kanserinde Beslenme
Serviks kanseri tanısı alan birçok kadın için tedavi süreci; cerrahi, radyoterapi, kemoterapi ve hedefe yönelik tedavilerin bir kombinasyonunu içerebilir. Bu yoğun süreç, hem bağışıklık sistemini hem de genel vücut direncini önemli ölçüde etkileyebilir.
Beslenme, bu noktada sadece yaşam kalitesini değil, aynı zamanda tedaviye yanıtı, enfeksiyon riskini, iyileşme süresini ve psikolojik dengeyi de doğrudan etkileyen bir faktör haline gelir.
Tedavi Sürecinde Beslenme Neden Bu Kadar Önemli?
Yorgunluk, iştahsızlık, bulantı, ağız yaraları, tat değişikliği gibi tedaviye bağlı semptomlar, yemek yeme isteğini azaltabilir. Radyoterapiye bağlı ishal, kabızlık veya bağırsak hassasiyetleri, besin emilimini etkileyebilir.
Kilo kaybı sadece yağdan değil, kas ve protein dokusundan da olabilir. Bu da bağışıklığın zayıflamasına, güç kaybına ve hatta tedaviye ara verilmesine neden olabilir.
İyi bir beslenme programı, kemoterapi ve radyoterapinin yan etkilerini hafifletir, infeksiyonlarla savaşmayı kolaylaştırır ve vücut direncini artırır.
Temel Beslenme İlkeleri
Serviks kanserinde beslenme tedavinin etkinliğinin artması ve kişinin hayat kalitesinin bozulmaması açısından çok önemlidir. Aşağıda serviks kanseri hastalarının beslenmesi açısından önemli noktaları bulabilirsiniz.
Yeterli Enerji ve Protein Alımı
- Her öğünde protein: Yumurta, tavuk, balık, yoğurt, peynir, kuru baklagiller tercih edilmelidir.
- Enerji yoğun gıdalar: İştahtan kaybedildiği durumlarda küçük ama kalorili öğünler planlanmalıdır (örneğin; zeytinyağlı avokado, ceviz, fındık, yoğurt + bal karışımları).
Bağışıklığı Güçlendiren Besinler
- C vitamini: Kivi, portakal, kırmızı biber
- A vitamini: Havuç, kabak, ıspanak
- Çinko: Kabak çekirdeği, kırmızı et
- Selenyum: Brezilya cevizi, yumurta
- Probiyotikler: Kefir, yoğurt, turşu
Sindirim Sistemine Dost Gıdalar
- Radyoterapiye bağlı ishal varsa: Pirinç lapası, muz, yoğurt, patates, havuç çorbası gibi posasız ve bağlayıcı gıdalar tercih edilmeli.
- Kabızlık varsa: Lifli gıdalar (kuru erik, kayısı, yulaf ezmesi) ve bol su tüketimi desteklenmelidir.
Yeterli Sıvı Alımı
Günde en az 2–2.5 litre su içilmelidir. Bitki çayları (nane, papatya, rezene) mide bulantısını hafifletmede yardımcı olabilir. Kemoterapi sonrası toksin atılımı için sıvı alımı hayati öneme sahiptir.
İştahsızlıkla Baş Etme Yolları
- Öğün sayısını artırmak (günde 5–6 küçük öğün)
- Görsel sunumu iştah açıcı tabaklar
- Sevilen yiyeceklerin kokusunu, sunumunu kullanmak
- Besin destekleri veya ev yapımı smoothielerle kaloriyi yoğunlaştırmak
Uzak Durulması Gerekenler
- Rafine şeker ve şekerli içecekler
- İşlenmiş et ürünleri (salam, sucuk, sosis)
- Aşırı tuz ve yağ içeren fast foodlar (hazır yemekler)
- Alkol (bağışıklık sistemini baskılayabilir, bazı ilaçlarla etkileşime girebilir)
- Gıda güvenliği riski olan çiğ et ve süt ürünleri (özellikle bağışıklığı baskılanmış hastalarda dikkat edilmelidir)
Profesyonel Destek Alın
Her bireyin metabolizması ve tedaviye verdiği yanıt farklıdır. Bu nedenle bir diyetisyen desteği alınması önemlidir. Kilo kaybı >%5’e ulaşırsa veya beslenme 1 haftadan fazla bozulursa, mutlaka doktor ve diyetisyen ile iletişime geçilmelidir.
Unutmayın, yemek sadece fiziksel değil aynı zamanda duygusal bir ihtiyaçtır. Destek grupları, terapi, ve aile ile yemek paylaşımları bu süreçte beslenmeye dolaylı olarak katkı sağlar.
Duygusal Destek
Kanser tanısı ve tedavisi sonrasında kaygı, depresyon ve gelecek korkusu normaldir.
- Doktorunuz sizi bir psikolog veya destek grubuna yönlendirebilir.
- Diğer hastalarla konuşmak duygusal olarak çok rahatlatıcı olabilir.
Serviks kanseri tanısı almak, sadece fiziksel değil, aynı zamanda ruhsal olarak da derin etkiler bırakabilen bir süreçtir. Tanı anındaki şok, tedavi sürecindeki belirsizlikler, beden imajında değişiklikler ve geleceğe dair kaygılar; hastalarda anksiyete, depresyon ve yalnızlık duygularına neden olabilir. Bu duygular tamamen doğaldır ve bastırılmak yerine ifade edilmesi, paylaşılması sağlıklı bir iyileşme süreci için oldukça önemlidir.
Duygusal destek, sadece psikolojik danışmanlıkla sınırlı değildir. Aile üyeleri, yakın arkadaşlar, destek grupları ve deneyimli sağlık profesyonelleriyle kurulan samimi ilişkiler de hastanın duygusal yükünü hafifletmede büyük rol oynar.
Psiko-onkolojik destek alan hastaların tedaviye uyumları, yaşam kaliteleri ve umutla geleceğe bakma kapasiteleri önemli ölçüde artmaktadır. Bazı hastalar için yazmak, çizmek ya da meditasyon gibi kişisel ifade yolları da güçlü bir rahatlama kaynağı olabilir. Duygularını bastırmak yerine, onları anlamaya ve dönüştürmeye çalışmak, bu yolculuğu daha dayanılır ve anlamlı hale getirebilir.
1. European Society for Medical Oncology (ESMO). Cervical Cancer: Guide for Patients. Lugano: ESMO Publications; 2023.
Available from: https://www.esmo.org/content/download/6675/115556/1/EN-Cervical-Cancer-Guide-for-Patients.pdf
2. ESMO Clinical Practice Guidelines – Cervical Cancer, 2024
3. American Physical Therapy Association (APTA) – Oncology Section Guidelines
Pereira et al. (2021) – Pelvic Floor Muscle Training in Women Treated for Cervical Cancer: A Systematic Review
4. Stout Gergich et al. (2008) – Lymphedema and Physical Therapy Interventions in Cancer Survivors
5. Yoo et al. (2019) – Exercise Intervention in Cervical Cancer Survivors: Effects on Quality of Life
6. Türkiye Fizyoterapistler Derneği – Onkolojik Rehabilitasyon Rehberi, 2022
7. ESMO Patient Guide – Cervical Cancer, 2024
8. National Cancer Institute (NCI) – Nutrition in Cancer Care
9. American Institute for Cancer Research (AICR) – Diet & Cancer
10. Cancer.Net – Nutrition Recommendations During Cancer Treatment
11. Arends J et al. ESPEN Guidelines on Nutrition in Cancer Patients. Clin Nutr. 2017
12. Clinical Nutrition in Oncology – Aksoy & Demirel, 2021
13. Onkolog Diyetisyenler Derneği – Serviks Kanserinde Beslenme Rehberi, 2022






