
Rektum Kanseri Belirtileri, Evreleri ve Tedavisi – Hasta Rehberi
Rektum Kanseri Rehberinin Amacı ve Kapsamı
Rehberin amacı, rektum kanseri hakkında kapsamlı ve anlaşılır bir bilgi kaynağı sunmaktır. Rektum kanseri, sindirim sistemi kanserleri arasında önemli bir yere sahiptir ve erken teşhis ile tedavi şansı yüksek olan bir hastalıktır. Bu rehber, hastalığın nedenleri, belirtileri, tanı yöntemleri ve tedavi seçeneklerini detaylı bir şekilde ele alarak hem hastalara hem de sağlık profesyonellerine rehberlik etmeyi hedeflemektedir.
Rehber, rektum kanserinin tanı ve tedavi süreçlerine ek olarak, yaşam kalitesini artırmaya yönelik stratejilere de odaklanmaktadır. Bu kapsamda, egzersiz, rehabilitasyon, kanıta dayalı tamamlayıcı terapiler, vitamin ve takviye kullanımı gibi konular detaylandırılacaktır. Amacımız, hastaların tedavi sürecini daha iyi anlamalarına ve yaşam kalitelerini en üst seviyeye çıkarmalarına yardımcı olmaktır. Ayrıca, Türkiye'deki rektum kanseri istatistikleri ve bu alandaki en güncel araştırmalar ışığında, yerel ve küresel düzeyde bilgilendirici bir kaynak sunulacaktır.
Bu rehber, Prof. Dr. Mustafa Özdoğan ve ekibi tarafından, en güncel klinik araştırmalar, kapsamlı incelemeler ve uzman görüşlerine dayanan kanıtlardan yararlanılarak hazırlanmıştır. İçerikteki bilgiler, doktorunuzun size özel tavsiyelerinin yerine geçmeyi amaçlamamaktadır. Doktorunuz, tıbbi geçmişinizi en iyi şekilde bilen kişi olarak, size en uygun tedavi planını belirlemede rehberlik edecektir.
İçindekiler
- Rektum Nedir?
- Rektumun Bölgeleri
- Rektum Kanseri Nedir?
- Rektum ve Kolon Kanseri Arasındaki Farklar
- Rektum Kanserinin Türkiye’deki Görülme Sıklığı
- Rektum Kanserinin Nedenleri (Etiyolojisi)
- Rektum Kanserinin Risk Faktörleri
- Rektum Kanserinin Belirtileri
- Rektum Kanserinde Tanı Yöntemleri
- Rektum Kanserinde Görüntüleme Teknikleri
- Rektum Kanserinde Herediter (Kalıtsal) Genetik Testler
- Rektum Kanseri Evreleri ve TNM Evreleme Sistemi (Kanserin Yayılım Dereceleri)
- Tedavide Evrelemenin Önemi
- Rektum Kanserinde Tedavi Seçenekleri /Ameliyat Türleri ve Teknikleri
- Rektum Kanserinde Neoadjuvan Tedavi Nedir ve Ne Amaçla Uygulanır?
- Lokal ve Lokal İleri Evre Rektum Kanserinde Tedavi Yaklaşımları
- Radyoterapi Sırasında ve Sonrasında Karşılaşılabilecek En Önemli Sorunlar ve Yönetimi
- Rektum Kanserinde Kemoterapi ve Yan Etkilerin Yönetimi
- Rektum Kanserinde Neoadjuvan Uzun Süreli Kemo-Radyoterapi Kimler İçin Uygundur?
- Rektum Kanserinde Total Neoadjuvan Terapi (TNT) Nedir?
- Rektum Kanserinde Total Neoadjuvan Terapi Uygulamaları
- Rektum Kanserinde Klasik Radyokemoterapi Kimlere Tercih Edilir?
- Rektum Kanserinde Rektumun Korunmasının Önemi
- Rektum Kanseri Kemoradyoterapi Sürecinde Hasta Nelere Dikkat Etmeli?
- Lokalize veya Lokal İleri Evre dMMR/MSI High Rektum Kanserinde Neoadjuvan İmmünoterapinin Rolü
- Metastatik (Dördüncü Evre) Rektum Kanserinde Tedavi
- Metastatik Rektum Kanserli pMMR / MSI-Stabil İnkürabl (Cerrahiye Hiçbir Koşulda Uygun Olmayan) Hasta Grubu
- Rektum Kanseri Hastalarında Cerrahi, Radyoterapi ve Kemoterapi İlişkili Cinsel Problemler
- Metastatik Kolorektal Kanser Hastalarında Kişiye Özel Tedavi Seçimi
- Metastatik Rektum Kanserli pMMR / MSI-Stabil İnkürabl Hasta Grubunda Sistemik Tedavinin Amacı ve Beklentiler
- NGS (Next Generation Sequencing) Nedir? Metastatik Rektum Kanserinde Kullanım Alanı Nedir?
- Cinsel Problemlerle Başa Çıkma ve Tedavi Yöntemleri
- Erken Evre ve Metastatik Rektum Kanserli Hastada Egzersiz ve Beslenme
- Metastatik Olmayan Erken Evre Rektum Kanserli Aşırı Kilolu veya Obez Hastalar için Beslenme Önerileri
- Metastatik Rektum Kanserli Hastada Egzersiz ve Beslenme
- Kolorektal Kanserde Vitamin ve Takviyeler
- Rektum Kanseri Riskini Azaltmanın Yolları
- Rektum Kanserinde Psikolojik Destek ve Yaşam Kalitesinin Önemi
Rektum Nedir?
Rektum, sindirim sisteminin son kısmını oluşturan ve anüsle birleşen bir yapıdır.
Anatomi ve fizyoloji açısından rektumun tanımı ve fonksiyonları aşağıdaki gibidir:
Rektumun Tanımı: Rektum, kalın bağırsağın son bölümüdür ve sigmoid kolon ile anal kanalla arasında yer alır. Rektum, genellikle pelvik boşlukta bulunur ve anal kanalla birleştiği noktada sonlanır.
Rektumun Uzunluğu: Ortalama olarak 12-15 cm uzunluğundadır.
Rektumun Konumu: Pelvik kemikler yani leğen kemiği olarak bilinen alanın içinde bulunur ve mesanenin arkasında yer alır.
Rektumun Anatomik Yapısı: Rektum, seröz, kas ve mukozal tabakalardan oluşur. Üst ve orta kısımlar seröz bir tabaka ile kaplıdır, alt kısmı ise mukozal tabakaya sahiptir.
Rektumun Fonksiyonları: Rektum, sindirilmiş yiyeceklerin son atıklarını (gaita) geçici olarak depolar. Bu depolama süreci, dışkının düzenli bir şekilde ve uygun zamanlamayla atılmasını sağlar. Gaita rektumda biriktiğinde, rektumun duvarları gerilir ve bu gerilme sinir uçlarını uyararak dışkı yapma ihtiyacını bildirir. Rektum, dışkının anüse doğru iletilmesini sağlar ve anal sfinkter kasları yardımıyla dışkı kontrolünü mümkün kılar. Anal sfinkterler, dışkının istemsiz olarak boşaltılmasını engeller ve dışkı yapma zamanı geldiğinde bu kaslar gevşer. Rektum, aynı zamanda mukus salgılar ve bu mukus dışkının kayganlaşmasını sağlar, böylece dışkılama süreci daha rahat gerçekleşir. Rektumun iç yüzeyi, dışkının kaygan bir şekilde geçmesini sağlayan mukus üreten bezler içerir. Gaz ve dışkı biriktiğinde, rektum bu maddelerin geçici olarak depolanmasını sağlar. Bu birikim, dışkılama refleksinin ve gaz atılımının zamanlamasını kontrol eder. Rektumun genişleme kapasitesi, dışkı ve gazın geçici olarak saklanabilmesine olanak tanır, böylece kişinin dışkılama ihtiyacını kontrol etmesine yardımcı olur.
Rektumun anatomik ve fonksiyonel özellikleri, birçok klinik durumun değerlendirilmesinde ve tedavi edilmesinde önemlidir. Örneğin, rektum kanserlerinde hastalığın yerleşimi, prognozu ve tedavi stratejileri üzerinde doğrudan etkili olabilir. Rektumun işlevlerini ve anatomisini anlamak, hastalıkların teşhis ve tedavisinde kritik bir rol oynar.
Aşağıda, mide-bağısak sisteminin basit anatomisi ve rektumun yerleşim yeri görülebilir:
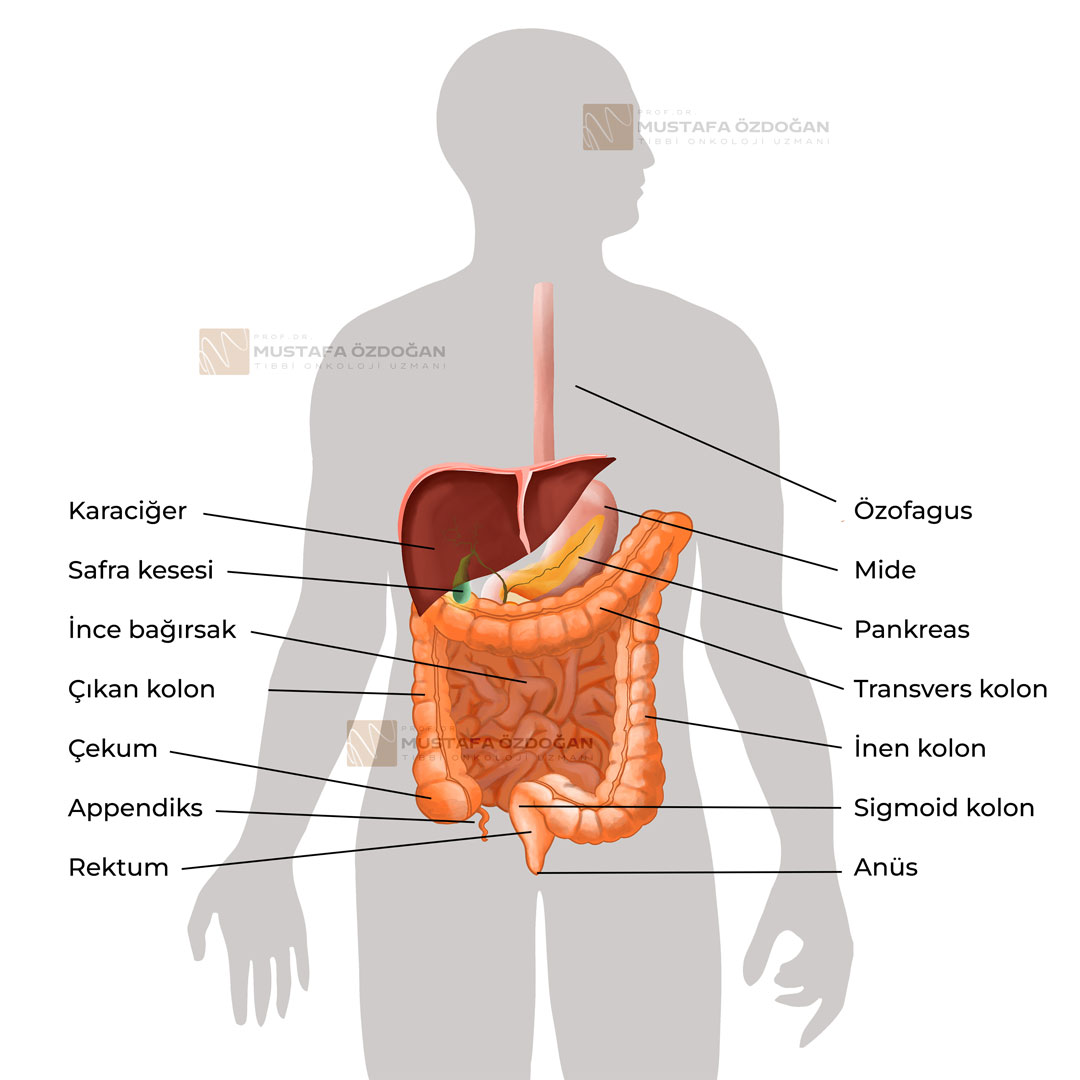
Rektumun Bölgelere Ayrılması
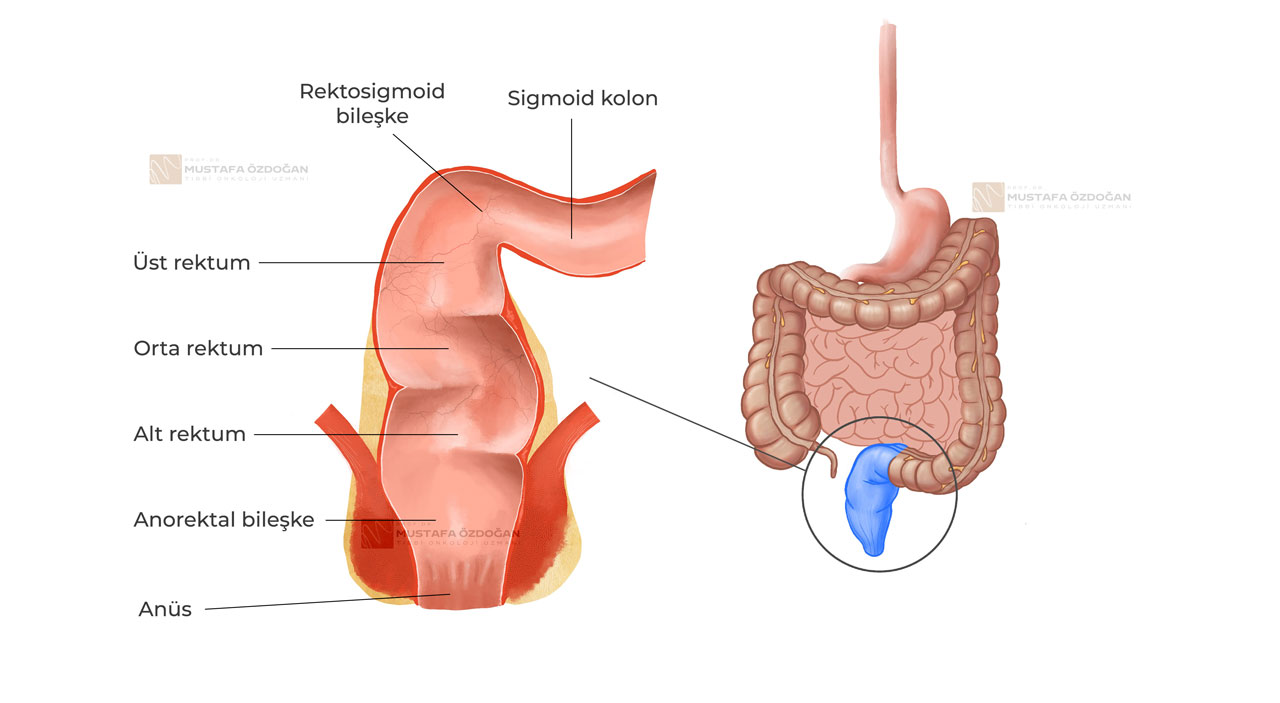
Üst Rektum (Proksimal Rektum): Üst rektum, sigmoid kolonun devamı olarak başlar ve genellikle rektumun ilk 5-7 cm'lik kısmını kapsar. Bu bölge, seröz tabaka (karın zarı) ile kaplı olup pelvik kemikler içinde bulunur. Üst rektum kanserleri genellikle sigmoid kolon kanserlerine benzer histopatolojik özellikler gösterir ve tedavi yaklaşımı genellikle cerrahi odaklıdır.
Orta Rektum: Orta rektum, üst rektum ile alt rektum arasındaki bölgedir. Yaklaşık 5-7 cm uzunluğundadır. Orta rektum hem seröz hem de mukozal tabakalar içerir. Radyoterapi ve kemoterapi tedavilerine duyarlılığı açısından bu bölge özel bir klinik önem taşır. Bu bölgede yer alan kanserler genellikle neoadjuvan tedavi stratejileri ile tedavi edilir. Radyoterapi ve kemoterapi bu bölgedeki tümörlerin küçültülmesi ve cerrahi müdahale öncesi optimizasyonu amacıyla kullanılır.
Alt Rektum (Distal Rektum): Alt rektum, orta rektumdan anüse kadar olan bölgedir ve genellikle rektumun son 5-7 cm'lik kısmını kapsar. Alt rektum, anal kanalla geçiş yaptığı için mukozal tabaka ve anal sfinkter ile ilgili yapıları içerir. Alt rektum kanserleri, anal sfinktere (anüs) yakınlık nedeniyle daha agresif olabilir ve genellikle daha geniş bir cerrahi müdahale veya kombine tedavi gerektirebilir.
Neoadjuvan kemoradyoterapi, alt rektum kanserlerinin tedavisinde sıklıkla tercih edilmektedir. Son yıllarda, alt rektum kanserlerinde ameliyat öncesi uygulanan kemoterapi ve radyoterapi ile hastalıktan ameliyatsız kurtulma oranı %30'ları geçmiştir. Bu tedavi yaklaşımı, tümörlerin küçülmesini sağlar ve bir grup hastanın ameliyatsız iyileşmesini sağlarken ameliyat zorunlu olan hastalarda ise cerrahiyi daha az invaziv (tahrip edici) hale getirir.
Alt rektum kanserlerinin cerrahi tedavisinde kolostomi (kalıcı torba) gereksinimi, hastaların yaklaşık üçte birinde modern tedavi yaklaşımları sayesinde önlenebilmektedir. Ayrıca, mikrosatellit instabilitesi yüksek (MSI-high) olarak tanımlanan hastalar tüm kolon-rektum kanserlerinin yaklaşık %5 ila %10'unda görülür ve bu hasta grubunun sadece immünoterapilerle hastalıktan ameliyatsız kurtulma oranı neredeyse %100'e yaklaşmaktadır. Bu nedenle, distal rektumda yerleşen tümörlerin tedavisi son yıllarda büyük önem kazanmıştır.
Rektum Kanseri Nedir?
Rektum, kalın bağırsağın son altı inçlik (yaklaşık 15 cm) bölümüdür ve kolon ile rektumdan oluşan sindirim sisteminin bir parçasıdır. Kolon ve rektum kanserleri, bağırsakların iç yüzeyini döşeyen hücrelerden kaynaklanır. Rektum kanseri, kolon kanserine benzer şekilde başlamasına rağmen, tedavi yaklaşımları farklılık gösterir çünkü rektumun anatomik yapısı ve hastalığın yayılma potansiyeli farklıdır.
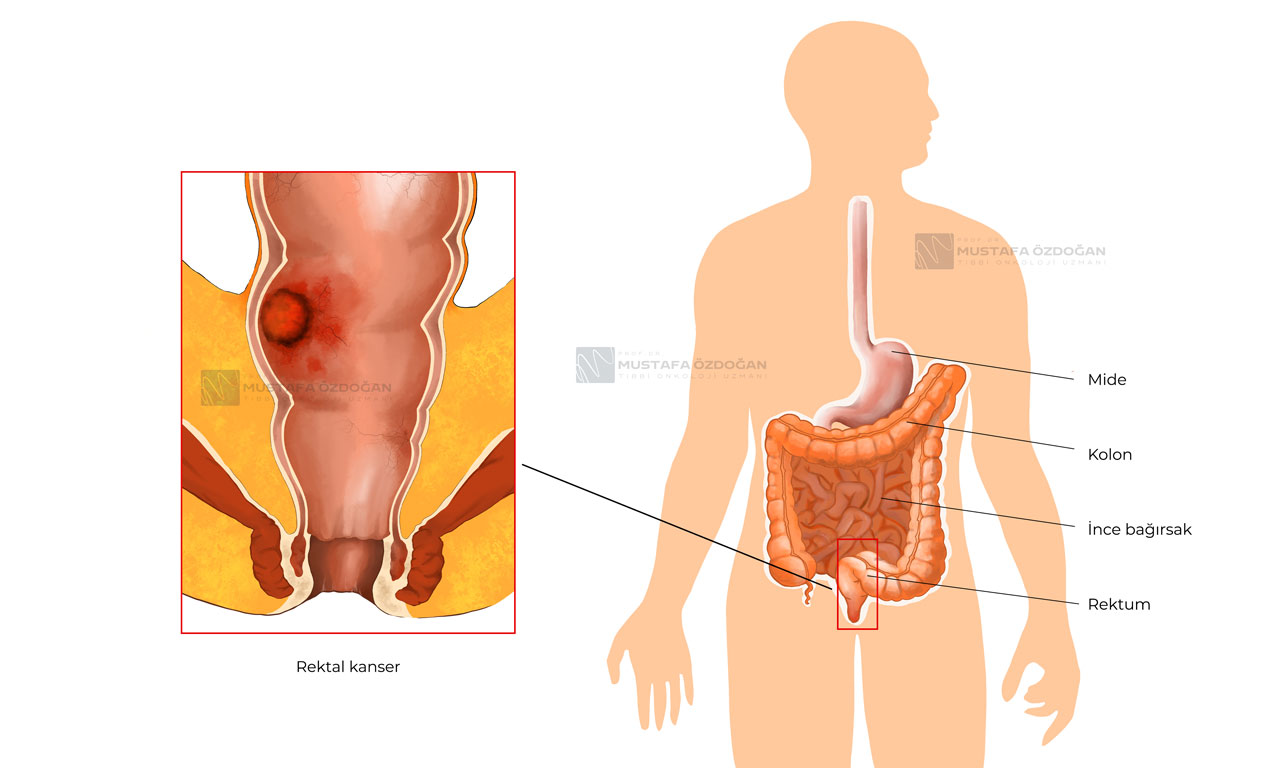
Amerika Birleşik Devletleri'nde kolon ve rektum kanserleri en yaygın dördüncü kanser türüdür. 2022 yılında, yaklaşık 151,030 yeni kolon ve rektum kanseri vakası teşhis edilmiş ve bu kanserlerden yaklaşık 52,580 ölüm gerçekleşmiştir. Bir bireyin yaşamı boyunca kolon veya rektum kanseri geliştirme riski yaklaşık %4,1'dir. Erken evrelerde teşhis edildiğinde, rektum kanserinde tedavi başarısı oldukça yüksektir.
Rektum ve Kolon Kanseri Arasındaki Farklar
Rektum ve kolon kanseri, genel olarak "kolorektal kanser" adı altında birlikte anılsa da, vücudun farklı bölgelerinde ortaya çıkarlar ve bazı farkları vardır. Bu farklar, kanserin bulunduğu bölgeye, yayılım şekline, belirtilerine ve tedavi yöntemlerine yansır.
Anatomik Farklılıklar
Kolon: Kalın bağırsağın yaklaşık 1.5 metre uzunluğundaki ilk kısmıdır ve sindirilmiş gıdaların vücuttan atılmadan önceki son işlemleri burada gerçekleşir. Kolon, dört ana bölümden oluşur: çıkan kolon, transvers kolon, inen kolon ve sigmoid kolon.
Rektum: Kolonun hemen bitiminde yer alan 12-15 cm uzunluğundaki son kısımdır. Rektum, dışkının geçici olarak depolandığı yerdir ve anüs ile bağlanır.
Kanserin Yerleşimi ve Yayılma Eğilimi
Kolon kanseri, kolonun herhangi bir bölümünde gelişebilir. Kanser hücreleri bu bölgelerde çoğalmaya başladığında, tümör kolonun iç yüzeyinde büyümeye başlar ve zamanla daha derin tabakalara yayılabilir.
Rektum kanseri ise, rektumda başlar. Rektum, pelvik bölgede yer aldığı için, bu bölgedeki kemikler, kan damarları ve sinirlerle olan yakınlık nedeniyle cerrahi tedavi daha karmaşık olabilir ve kanserin yayılma riski daha yüksektir.
Rektum Kanserine Genel Bakış
Rektum kanseri rehberimizin ana başlıkları aşağıda kısaca işlenmiştir. Rehberin devamında her bir alt başlık çok daha detaylı anlatılmaktadır.
1. Rektum Kanseri Belirtileri
Kolon kanseri genellikle karın ağrısı, şişkinlik, kabızlık veya ishal gibi daha genel sindirim sistemi sorunları ile kendini gösterir. Ayrıca dışkıda kan, açıklanamayan kilo kaybı ve kronik yorgunluk da sık görülen belirtiler arasındadır.
Rektum kanseri ise, bağırsak alışkanlıklarında değişiklikler (örneğin, sık tuvalete çıkma, dışkıda kan, tenesmus – tam olarak boşalmamış hissi), makat bölgesinde ağrı ve rektal kanama gibi daha belirgin lokal semptomlar gösterebilir.
2. Tanı ve Evreleme
Kolon ve rektum kanserlerinin tanısı genellikle benzer yöntemlerle konur: kolonoskopi, biyopsi, BT ve MR gibi görüntüleme yöntemleri ile kesin tanı konur. Ancak rektum kanseri vakalarında pelvik bölgenin detaylı incelenmesi için ek MR taramaları gerekebilir.
Evreleme her iki kanser türünde de aynıdır (evre 0-IV arası). Ancak rektum kanseri evreleme sürecinde pelvik lenf düğümlerine yayılma riski daha yüksek olduğu için bu bölgenin dikkatle incelenmesi gereklidir.
3. Tedavi Yöntemleri
Kolon kanseri tedavisi, genellikle cerrahi (kolektomi) ile tümörün çıkarılması, ardından kemoterapi ile devam eder. Cerrahiden sonra bağırsağın geri kalanı genellikle normal fonksiyonuna dönebilir.
Rektum kanseri tedavisi, cerrahi müdahalenin yanı sıra radyoterapi ile de desteklenir. Rektumun pelvik bölgede yer alması, ameliyatı daha zor hale getirir ve bazı hastalarda kalıcı ostomi gerekebilir. Ayrıca, cerrahi sonrası bağırsak fonksiyonlarında daha uzun süreli sorunlar yaşanabilir.
4. Cerrahi Farklılıklar
Kolon kanseri için yapılan cerrahilerde genellikle kolonun kanserli kısmı çıkarılır ve sağlıklı bağırsak uçları birbirine bağlanır. Bu, genellikle kalıcı bir değişiklik yaratmaz.
Rektum kanseri cerrahisinde, özellikle ileri evrelerde, tümörün boyutuna ve yayılımına bağlı olarak ostomi (bağırsağın vücut dışına açılması) gerekebilir. Rektumun tamamen çıkarılması durumunda, kalıcı bir kolostomi ihtiyacı doğabilir.
5. Nüks Riski
Rektum kanseri, kolon kanserine göre tekrarlama riski daha yüksektir. Bu durum, rektumun pelvis içindeki yapısından ve tedavi sırasında tam temizlenmesinin zorluğundan kaynaklanabilir.
Kolon kanserinde ise, nüks riski daha düşüktür, ancak evreye ve tedavinin başarısına bağlı olarak değişebilir.
6. Prognostik Farklılıklar
Rektum kanseri genellikle daha karmaşık bir tedavi sürecine sahip olduğundan, yaşam kalitesi ve tedavi sonrası süreç daha zorlu olabilir. Özellikle pelvik bölgeye yapılan cerrahi müdahaleler ve radyoterapi, hastanın yaşam kalitesini etkileyebilir.
Kolon kanserinde, erken teşhis ve tedavi ile tam iyileşme şansı genellikle daha yüksektir.
Rektum Kanserinin Türkiye'deki Görülme Sıklığı
Rektum kanseri, Türkiye'de yaygın olarak görülen kanser türlerinden biridir ve kolorektal kanser grubuna dahildir. 2020 yılı verilerine göre, kolorektal kanserler, Türkiye'de en sık görülen üçüncü kanser türüdür ve hem erkeklerde hem de kadınlarda ciddi bir sağlık sorunu teşkil etmektedir. Türkiye'de 2020 yılında yaklaşık 233.834 yeni kanser vakası teşhis edilmiş olup, bu vakaların önemli bir kısmını kolorektal kanserler oluşturmaktadır. Kolorektal kanserlerin yüksek sıklığı, bu kanser türlerinin erken teşhis ve tedavisinin önemini vurgulamaktadır.
Erkeklerde en sık görülen kanser türleri arasında üçüncü sırada yer alan kolorektal kanserler, aynı zamanda kadınlarda da en yaygın üçüncü kanser türüdür. Türkiye'deki genel kanser istatistikleri incelendiğinde, 75 yaş öncesi her dört kişiden birinin kanser teşhisi aldığı ve kolorektal kanserlerin bu kapsamda önemli bir yer tuttuğu görülmektedir.
Rektum Kanserinin Nedenleri (Etyolojisi)
Rektum kanserinin etyolojisi, karmaşık bir etkileşim ağına dayanmaktadır ve genetik faktörler, çevresel maruziyetler, yaşam tarzı seçimleri ve enfeksiyonlar gibi birçok değişkenin bir araya gelmesiyle şekillenir.
1. Rektum Kanserinde Genetik Faktörler
Rektum kanseri vakalarının önemli bir kısmı genetik yatkınlık ile ilişkilidir. Aile öyküsü, özellikle birinci derece akrabalarda rektum veya kolorektal kanser öyküsü olan bireylerde, kanser riskini önemli ölçüde artırır. Lynch sendromu (Hereditary Nonpolyposis Colorectal Cancer - HNPCC) ve Ailevi Adenomatöz Polipozis (FAP) gibi kalıtsal sendromlar, rektum kanseri gelişme riskini ciddi şekilde artıran genetik mutasyonlar içerir. Bu genetik bozukluklar, DNA tamir mekanizmalarındaki hatalar nedeniyle hücrelerde karsinojenik değişikliklerin birikmesine yol açar.
2. Rektum Kanserinde Çevresel Faktörler
Rektum kanseri gelişiminde çevresel maruziyetler önemli rol oynar. Özellikle uzun süreli maruziyetler, hücresel düzeyde DNA hasarına neden olarak karsinojenik süreçleri tetikleyebilir. Örneğin, asbest ve ağır metal gibi kimyasal maddelerle temas, kanser riskini artırabilir. Ayrıca, radon gibi radyoaktif gazlara maruziyetin de risk faktörleri arasında olduğu belirtilmiştir.
3. Rektum Kanserinde Yaşam Tarzı ve Diyet
Diyet ve yaşam tarzı alışkanlıkları, rektum kanseri oluşumunda belirleyici unsurlardır. Yüksek yağlı, kırmızı et ve işlenmiş et ürünlerinden zengin bir diyet, liften yoksun beslenme, aşırı alkol tüketimi ve sigara kullanımı rektum kanseri riskini artıran başlıca faktörlerdir. Fiziksel aktivite eksikliği ve obezite de bağırsaklarda karsinojen süreçleri destekleyen risk faktörlerindendir. Ayrıca, yüksek vücut kitle indeksi, insülin direnci ve kronik enflamasyon gibi metabolik bozukluklarla ilişkilendirilmiştir.
4. Rektum Kanserinde Enfeksiyonların Rolü
Enfeksiyonlar, özellikle belirli virüs ve bakteriler, rektum kanseri gelişiminde katkıda bulunabilir. Örneğin, insan papilloma virüsü ve Helicobacter pylori enfeksiyonları, gastrointestinal sistemde karsinojenik değişikliklerin ortaya çıkmasına yol açabilmektedir. Bu mikroorganizmalar, hücresel DNA'ya doğrudan zarar vererek veya kronik enflamasyon yoluyla kanser gelişimine zemin hazırlayabilirler. Rektum kanserinin nedenleri, bu faktörlerin bireysel veya kombinasyon halinde etkileşimleri ile şekillenir ve bu nedenle hem genetik hem de çevresel risk faktörlerinin değerlendirilmesi önem taşır.
5. Rektum Kanserinde Yaş ve Cinsiyetin Önemi
Rektum kanseri riski, yaşla birlikte önemli ölçüde artar. Özellikle 50 yaşın üzerindeki bireylerde rektum kanseri görülme sıklığı daha yüksektir. Bu durum, yaş ilerledikçe hücrelerde biriken DNA hasarlarının ve bağışıklık sisteminin etkinliğinin azalmasının bir sonucu olarak değerlendirilmektedir. Ayrıca, erkeklerde rektum kanseri görülme oranı kadınlara göre daha yüksektir; bu fark, kısmen yaşam tarzı faktörleri ve hormonal farklılıklara bağlanabilir.
6. Rektum Kanserinin Sigara ve Alkol Kullanımı ile İlişkisi
Sigara ve alkol kullanımı, rektum kanseri riskini artıran önemli yaşam tarzı faktörlerindendir. Sigara, içerdiği karsinojen maddeler yoluyla bağırsak hücrelerinde DNA hasarına neden olabilir. Alkol ise özellikle aşırı tüketildiğinde, rektum ve kolon kanserleri için bir risk faktörü olarak kabul edilmektedir. Kronik alkol kullanımı, bağırsak mukozasında tahrişe ve kronik enflamasyona yol açarak kanser gelişimine zemin hazırlar.
7. Rektum Kanserininde Kronik Hastalıklar ve Bağışıklık Sistemi Problemleri
İltihaplı bağırsak hastalıkları, özellikle Crohn hastalığı ve ülseratif kolit gibi kronik inflamatuar durumlar, rektum kanseri gelişme riskini artırır. Bu hastalıklar, bağırsak mukozasında sürekli inflamasyona ve hücresel düzeyde değişikliklere yol açarak kansere neden olabilir. Ayrıca, bağışıklık sistemini baskılayan hastalıklar veya tedaviler (örneğin, organ nakli sonrası bağışıklık baskılayıcı ilaçlar) da kanser riskini artırmaktadır. Bağışıklık sisteminin zayıflaması, kanser hücrelerinin tanınmasını ve yok edilmesini zorlaştırır.
Bu risk faktörlerinin farkında olunması, özellikle yüksek risk grubundaki bireylerde tarama programlarına katılımı teşvik ederek, rektum kanserinin erken teşhis edilmesine ve tedavi başarısının artırılmasına yardımcı olabilir.
Rektum Kanserinin Belirtileri (Semptomları)
Rektum kanseri, başlangıçta belirgin semptomlar vermeyebilir; bu durum, erken teşhisi zorlaştırır. Ancak, hastalık ilerledikçe hem hastalığa özel ve hastalığa özel olmayan semptomlar ortaya çıkabilir.
1. Rektum Kanserinin Erken Belirtileri
Rektum kanserinin erken belirtileri genellikle hafif ve belirsizdir, bu da sıklıkla ihmal edilmelerine yol açar. En yaygın erken belirti, dışkıda kan görülmesidir (rektal kanama). Bunun yanı sıra dışkılama alışkanlıklarında değişiklikler, örneğin ishal veya kabızlık gibi semptomlar, bağırsak hareketlerinin sıklığında veya şeklinde değişiklikler de erken evrede gözlemlenebilir. Ayrıca, sürekli olarak tuvalete çıkma isteği (tenesmus) veya bağırsakta tam boşalmama hissi gibi semptomlar da rektum kanserinin erken bulguları arasında yer alabilir.
2. Rektum Kanserinin İleri Aşama Belirtileri
Hastalık ilerledikçe, semptomlar daha belirgin ve şiddetli hale gelir. İleri evrelerde görülen belirtiler arasında, rektal bölgede ağrı, dışkıda daha fazla kanama, karın ağrısı ve kilo kaybı yer alır. Ayrıca büyük tümörler bağırsak tıkanıklığına yol açabilir; bu da karında şişkinlik, bulantı, kusma ve tam bağırsak tıkanıklığı durumunda acil cerrahi müdahale gerektiren ciddi komplikasyonlara neden olabilir.
3. Rektum Kanserine Özel ve Özel Olmayan Belirtiler
Rektum kanserinin spesifik semptomları, hastalığın doğrudan etkileriyle ilişkilidir; örneğin rektal kanama, bağırsak alışkanlıklarında belirgin değişiklikler ve dışkılama sırasında ağrı gibi belirtiler hastalığa özel semptomlar olarak kabul edilir. Özel olmayan semptomlar ise daha genel ve diğer birçok hastalıkla karıştırılabilecek belirtilerdir. Bu semptomlar arasında genel halsizlik, yorgunluk, iştahsızlık ve anemi sayılabilir. Anemi (kansızlık), kronik kan kaybına bağlı olarak gelişir ve genellikle yorgunluk ve solgunluk gibi belirtilerle kendini gösterir.
Bu semptomların farkında olmak, rektum kanserinin erken teşhisini kolaylaştırabilir ve tedavi başarısını artırabilir. Bu nedenle, bu tür belirtileri yaşayan bireylerin tıbbi danışmanlık alması büyük önem taşır.
Rektum Kanserinde Tanı Yöntemleri
Rektum kanserinin erken ve doğru teşhisi, tedavi başarısını doğrudan etkileyen en önemli faktörlerden biridir. Tanı yöntemleri, hastalığın evresini ve yayılımını belirlemek için çeşitli test ve prosedürleri içerir. Bu bölümde, rektum kanserinin teşhisinde kullanılan başlıca yöntemler hakkında bilgi bulabilirsiniz.
1. Rektum Kanserinde Fiziksel Muayene
Fiziksel muayene, rektum kanseri tanısının ilk adımıdır. Doktorunuz, bu muayene sırasında genel sağlık durumunuzu değerlendirir ve rektumda veya anüs çevresinde herhangi bir anormal durum olup olmadığını kontrol eder. Dijital Rektal Muayene olarak adlandırılan basit bir testle, doktor rektuma parmakla muayene yaparak kitle veya anormalliklerin varlığını hissedebilir. Bu muayene sırasında ağrı veya rahatsızlık hissedilebilir, ancak işlem genellikle kısa sürer ve önemli bilgiler sağlar. Bu muayene yöntemi cerrahi öncesi uygulanan radyoterapi ve kemoterapi gibi uygulamalar sonrası da yapılarak tümörün tedaviye verdiği yanıt değerlendirilir.
2. Rektum Kanserinde Laboratuvar Testleri
Rektum kanserinin tanısında kullanılan laboratuvar testleri, vücudunuzdaki genel sağlık durumunu, karaciğer, böbrek gibi organların fonksiyonunu ve belirli tümör belirteçlerinin seviyelerini değerlendirmek için yapılır.
a. Tam Kan Sayımı (Hemogram Testi)
Bu test, kanınızdaki farklı hücrelerin sayısını ölçer. Özellikle, düşük kırmızı kan hücresi sayısı (anemi) rektal kanama veya bağırsak kanseri belirtisi olabilir. Bu test ile kanımızda yer alan eritrosit olarak adlandırdığımız kırmızı küreler (alyuvarlar) dışında immün sitemimizi düzenleyen beyaz kan hücrelerinin (akyuvarlar) yanı sıra pıhtılaşma sürecimizden sorumlu trombosit ölçümü yapılır.
b. Rektum Kanserinde Kan Tümör Testlerinden Karsinoembriyonik Antijen (CEA)
Kanserin bazı türleri, kan dolaşımında bulunabilen belirli proteinlerin (tümör belirteçleri) seviyelerini yükseltebilir. CEA, rektum kanseri tanısında kullanılan bir tümör belirtecidir. Yüksek CEA seviyeleri, kanserin varlığını veya tedavi sonrası nüks olasılığını gösterebilir. Ancak, yüksek CEA seviyesi her zaman kanser anlamına gelmez ve bu nedenle diğer tanı yöntemleriyle birlikte değerlendirilmelidir.
c. Rektum Kanserinde Kan Tümör Testlerinden CA 19-9 Testi
CA 19-9, özellikle gastrointestinal sistem kanserlerinde yükselme gösterebilen bir diğer tümör belirtecidir. Rektum kanseri tanısında CA 19-9 testi rutin olarak kullanılmasa da bu markerin seviyeleri bazen rektum kanserli hastalarda da yükselebilir. CA 19-9'un yüksek olması, özellikle karaciğer ve pankreas metastazı gibi durumların araştırılması gerektiğini gösterebilir. Ancak, CA 19-9 düzeylerinin yüksekliği sadece kanserle sınırlı kalmayabilir; bu yüzden diğer klinik bulgularla birlikte değerlendirilmesi önemlidir.
Rektum kanserinde yapılan bu testler tedavi süresince zaman zaman yapılarak tedavi yan etkilerinin yanı sıra tedavi etkinliğini takip etmek amacı ile de kullanılabilir.
3. Rektum Kanserinde Görüntüleme Teknikleri (MRG, BT, PET vb.)
Görüntüleme teknikleri, tümörün boyutunu, yerini ve yayılımını değerlendirmek için kullanılır. Bu yöntemler, cerrahi planlama ve tedavi stratejilerini belirlemek açısından hayati öneme sahiptir.
a. Rektum Kanserinde Manyetik Rezonans Görüntüleme (MRG)
MRG, yumuşak dokuları ayrıntılı bir şekilde görüntülemek için radyo dalgaları ve güçlü manyetik alanlar kullanır. Rektum kanseri tanısında, tümörün rektum duvarına ne kadar derin yayıldığını ve yakın lenf düğümlerine veya organlara yayılıp yayılmadığını belirlemek için tercih edilir. MRG, özellikle pelvik (karın alt bölgesi) bölgedeki detayları değerlendirmek için idealdir.
MR'ın Avantajları ve Akademik Veriler
MRG, tümörün evresini belirlemede (%85-90) gibi yüksek doğruluk oranlarına sahiptir. MRG ile rektum kanseri hastalarında, evreleme doğruluğu açısından klinik faydalar sağladığı gösterilmiştir. Özellikle lokal invazyonun ve tümörün lenf nodlarına yayılımının değerlendirilmesinde MRG'nin doğruluk oranı %76-89 arasında değişmektedir. MRG, tümörün mesafesini ve rektal mezenterik fasya invazyonunu değerlendirme konusunda daha üstündür, bu da cerrahi sonuçları iyileştirmek için önemlidir.
MRG ile Tümör Yayılımı (Evresi) Değişimi
MRG kullanımı, hastaların yaklaşık %15-20’sinde tümör evresinde "upstage" veya "downstage" yaparak yani daha doğru tümör evresini saptayarak tedavi planını değiştirme potansiyeline sahiptir. MRG’nin bu evreleme doğruluğu ve potansiyel değişim oranı, özellikle neoadjuvan tedavi yani cerrahi öncesinde verilecek tedavilerin planlanmasında önem taşır.
b. Rektum Kanserinde Bilgisayarlı Tomografi (CT) Tarama
CT taraması, vücudun iç yapılarının üç boyutlu görüntülerini sağlar. Rektum kanserinin komşu organlara veya uzak organlara (karaciğer, akciğerler gibi) yayılımını (metastaz) tespit etmek için kullanılır.
c. Rektum Kanserinde Pozitron Emisyon Tomografisi (PET) Tarama
PET taraması, vücut içindeki aktif kanser hücrelerinin yayılma alanlarını belirlemek için radyoaktif şeker (Florodeoksiglukoz) kullanır. Bu test, kanserin vücudun diğer bölgelerine yayılıp yayılmadığını ve tedaviye yanıtı değerlendirmek için kullanılır. CT taraması ile birleştirilmiş PET (PET-CT), hem anatomik hem de metabolik (tümörde aktivite, canlılık) bilgi sağlayarak daha kesin tanı koyma olanağı sunar.
PET-CT'nin Avantajları
PET-CT, klasik CT'ye göre kanserin metabolik aktivitesini değerlendirme kabiliyeti sayesinde daha hassastır. Rektum kanseri vakalarında PET-CT, özellikle lenf nodu ve uzak metastaz değerlendirmede %15-20 oranında ek bilgi sağlayarak tümör evresinin değişimine neden olabilir. Ayrıca, PET-CT’nin yanlış negatif ve yanlış pozitif oranlarının daha düşük olduğu gösterilmiştir; bu da yanlış evreleme oranlarını azaltır.
4. Rektum Kanserinde Biyopsi ve Patolojik İnceleme
Biyopsi, rektum kanserinin kesin tanısı için en güvenilir yöntemdir. Bu işlem sırasında, rektumdan küçük bir doku örneği alınır ve mikroskop altında incelenir. Patolog, bu doku örneğinde kanser hücrelerinin varlığını ve türünü doğrular. Biyopsi sonuçları, kanserin derecesini (grade) ve histolojik özelliklerini belirler, bu da tedavi planlaması için kritik öneme sahiptir.
a. Rektum Kanserinde Endoskopik Biyopsi
Kolonoskopi veya sigmoidoskopi gibi endoskopik prosedürler sırasında biyopsi yapılabilir. Bu prosedürler, doktorun rektum ve kolonun iç yüzeyini incelemesine ve gerektiğinde anormal doku örneklerini almasına olanak tanır.
5. Rektum Kanserinde Genetik Testler ve Biomarkerlar
Genetik testler ve biyomarker analizleri, rektum kanseri için kişiselleştirilmiş tedavi yaklaşımlarını belirlemede giderek daha fazla önem kazanmaktadır. Rektum Kanserinde Genetik testler iki ana kategoriye ayrılabilir:
6. Rektum Kanserinde Herediter (Kalıtsal) Genetik Testler
Rektum kanseri, bazen ailevi bir genetik yatkınlık sonucu ortaya çıkabilir. Kalıtsal genetik testler, bu yatkınlıkları belirlemek amacıyla yapılır.
Rektum Kanseri ve Lynch Sendromu İlişkisi: Lynch sendromu, rektum ve kolon kanserlerinin yanı sıra diğer kanser türleri için de yüksek risk taşıyan kalıtsal bir hastalıktır. Ailesinde rektum kanseri veya Lynch sendromu öyküsü olan kişiler, bu genetik duruma yönelik testlerle değerlendirilmelidir. Lynch sendromu varlığı, rektum kanseri riskini artırabilir ve bu kişilerin daha sık ve erken yaşta tarama testlerine tabi tutulması gerekebilir.
Lynch sendromu (Herediter Non-Polipozis Kolorektal Kanser, HNPCC), kalıtsal bir kanser sendromudur ve kolon, rektum, endometriyum (rahim), mide, yumurtalık, ince bağırsak, beyin, üreter ve böbrek pelvisindeki kanserler dahil olmak üzere birçok kanser türü için artmış risk taşır. Lynch sendromuna sahip bireylerde, özellikle kolon ve rektum kanseri gelişme olasılığı daha yüksektir ve bu kanserler genellikle daha genç yaşlarda ortaya çıkar. Lynch sendromu, DNA’daki hataları düzelten DNA onarım genlerindeki (MLH1, MSH2, MSH6, PMS2 ve EPCAM) kalıtsal mutasyonlardan kaynaklanır. Bu genlerdeki mutasyonlar, hücrelerin genetik materyalindeki hataları tamir edememesine ve sonuç olarak kanserin gelişmesine neden olabilir. Bu nedenle, Lynch sendromu olan kişilerde yaşam boyu kolon ve rektum kanseri riski genel popülasyona göre %50-80 oranında daha yüksektir.
Lynch sendromu tanısı, genetik testler ve aile öyküsünün değerlendirilmesi yoluyla konur. Lynch sendromunun varlığını belirlemek için mikrosatellit instabilitesi (MSI) testi veya immünohistokimya testi gibi moleküler testler kullanılır. Eğer bu testlerde bir anormallik saptanırsa, genetik danışmanlık ve doğrulayıcı genetik testler önerilir.
7. Rektum Kanserinde Diğer Kalıtsal Genetik Bozukluklar
Bazı diğer genetik bozukluklar da rektum kanseri riskini artırabilir. Bu bozuklukların tespiti için yapılan genetik testler, bireylerin ve ailelerinin risk yönetimi stratejilerini geliştirmelerine yardımcı olabilir.
Rektum Kanserinde Tümör Genetik Dizileme Testleri (NGS)
Tümör genetik testleri, kanserin biyolojik özelliklerini daha iyi anlamak için doğrudan tümör dokusundan alınan DNA üzerinde yapılan testlerdir. Bu testler, tedavi planlamasında önemli bilgiler sağlar.
Yeni Nesil Tümör Genetik Dizileme (NGS)
NGS, kanser hücrelerindeki genetik değişiklikleri (mutasyonları) belirlemek için kullanılan bir tekniktir. Özellikle KRAS, NRAS ve BRAF gibi genlerdeki mutasyonlar, rektum kanseri tedavisinde belirli hedefe yönelik tedavilere yanıtı öngörmek için test edilir. Bu genetik değişikliklerin tespiti, tedavi sürecinin kişiselleştirilmesine ve hastanın belirli tedavilere yanıt verip vermeyeceğinin tahmin edilmesine yardımcı olabilir.
Rektum kanseri bilimsel verileri sıklıkla kolon ve rektum kanserlerinin birlikte dahil edildiği çalışmalardan elde edilir. Kolorektal kanser (KRK) tedavisinde, KRAS, NRAS ve BRAF mutasyonlarının yanı sıra, yeni nesil tümör genetik dizileme teknikleri sayesinde farklı genetik hedefler de belirlenmiştir. Bu genetik değişiklikler, hastalara daha kişiselleştirilmiş ve etkili tedavi seçenekleri sunmaktadır. Aşağıda kolorektal kanserlerden elde edilme bilimsel veriler doğrultusunda rektum kanserinde hedeflenebilecek diğer önemli genetik değişiklikler ve bunlara yönelik tedavi yaklaşımları bilimsel veriler eşliğinde açıklanmaktadır:
HER2 aşırı ifadesi: HER2 (ERBB2) reseptörünün aşırı ekspresyonu, kolon ve rektum kanseri yaklaşık %2-3'ünde görülmektedir.
- Trastuzumab: Meme kanseri tedavisinde kullanılan bu monoklonal antikor, HER2 pozitif KRK hastalarında da etkinlik göstermiştir.
- Pertuzumab: Trastuzumab ile kombinasyon halinde kullanıldığında etkinliği artırmaktadır.
- Lapatinib ve Tukatinib: Küçük molekül tirozin kinaz inhibitörleri olarak HER2 sinyal yolunu hedefler.
- Trastuzumab derukstekan: HER2 hedefli bir antikor-ilaç konjugatıdır (ADC). Trastuzumab'a bağlı bir Topoisomeraz I inhibitöründen oluşan bir kemoterapötik ajan içerir. HER2 pozitif hücrelere bağlanarak bu kemoterapi ajanını hücre içine taşır ve hedef hücrede DNA hasarı oluşturarak hücre ölümünü sağlar. DESTINY-CRC01 adlı Faz II çalışmada, Trastuzumab derukstekan, HER2 pozitif, daha önce tedavi almış metastatik kolorektal kanserli hastalarda %45'lik bir objektif yanıt oranı göstermiştir. Bu, HER2 hedefli tedavilerin kolorektal kanserli hastalarda etkin olabileceğini ve Trastuzumab derukstekanın bu alandaki potansiyelini ortaya koymaktadır.
NTRK Füzyonları: NTRK gen füzyonları nadir olmakla birlikte, çeşitli solid tümörlerde olduğu gibi KRK'de de görülmektedir.
- Larotrektinib ve Entrektinib: NTRK gen füzyonlarını hedefleyen ve tümör tipi bağımsız olarak onaylanan ilaçlardır. Çeşitli Faz I ve II çalışmalarda, bu ilaçların yüksek yanıt oranları ve uzun süreli yanıtlar sağladığı gösterilmiştir. NTRK füzyonları nadirdir ve tüm hastaların %0.2-0.4'ünde ortaya çıkar. NTRK füzyonlu KRK hastalarında Larotrektinib ile yapılan çalışmalarda, objektif yanıt oranı yaklaşık %30-50 arasında değişmiştir. Bu oran, tümör tipine ve hastanın genel durumuna bağlı olarak değişiklik gösterebilir.
PIK3CA Mutasyonları: PIK3CA gen mutasyonları kolorektal kanserli hastalarının yaklaşık %10-20'sinde görülür ve PI3K/AKT/mTOR yolunun aktivasyonuna neden olur.
- Alpelisib: Kolorektal kanserde PIK3CA mutasyonlarının, hastaların yaklaşık %10-20'sinde görüldüğünü biliyoruz. Bu mutasyonlar, PI3K yolunu etkileyerek tümör hücrelerinin büyümesine katkıda bulunuyor. Alpelisib, bu mutasyonları hedefleyen bir PI3K inhibitörü olarak dikkat çekiyor. Çeşitli klinik çalışmalarda Alpelisibin etkinliği araştırıldı. Örneğin, FAIRLANE çalışmasında, PIK3CA mutasyonlu hastalarda Alpelisib ve Panitumumab kombinasyonu %16 yanıt oranı sağladı ve ortanca progresyonsuz sağkalım süresi 5.3 ay olarak raporlandı. CESAR çalışmasında ise Alpelisib ve Setuksimab kombinasyonu %13.3'lük bir yanıt oranı ve 3.7 aylık progresyonsuz sağkalım süresi gösterdi. Ayrıca, ProSpect Trial'da Alpelisib ve irinotekan kombinasyonu %18.5'lik bir yanıt oranı sağladı ve progresyonsuz sağkalım süresi 4.1 ay olarak bildirildi.
Bu sonuçlar umut verici olsa da yanıt oranlarının halen düşük olduğunu ve daha fazla araştırma gerektiğini vurgulamak önemli. Gelecekteki çalışmalar, bu mutasyonların daha etkin bir şekilde hedeflenmesi için bize rehberlik edecektir. mTOR İnhibitörleri: Everolimus gibi ilaçlar, bu yolun inhibisyonunda kullanılmaktadır. Erken faz çalışmalarda, PI3K ve mTOR inhibitörlerinin sınırlı fakat belirgin etkinlik gösterdiği bildirilmiştir.
MET, ALK ve ROS Amplifikasyonu ve Mutasyonları
MET proto-onkogenindeki amplifikasyon ve mutasyonları ve füzyonları, tümör hücrelerinin kontrolsüz büyümesi ve metastazı ile ilişkilidir. Kolorektal kanserde nadir görülen bazı genetik değişiklikler, özellikle MET amplifikasyonu ve ROS1/ALK füzyonları, tedaviye dirençli olabilen hastalarda yeni hedefler sunuyor. Krizotinib ve kabozantinib, bu hedeflere yönelik tedaviler olarak incelenmiştir.
- Krizotinib: MET amplifikasyonu veya ROS1/NTRK füzyonları olan kolorektal kanser hastalarında Krizotinibin etkinliği araştırıldı. Örneğin, çeşitli Faz II çalışmalarında, MET amplifikasyonu olan hastalarda Krizotinibin objektif yanıt oranı %10-20 arasında değişmiştir. ROS1 veya NTRK füzyonları olan hastalarda da umut verici sonuçlar elde edilmiştir, ancak bu mutasyonların kolorektal kanserde nadir olması nedeniyle geniş çaplı veriler sınırlıdır.
- Kabozantinib: MET amplifikasyonu veya RET/NTRK füzyonları taşıyan kolorektal kanser hastalarında kabozantinib incelenmiştir. Özellikle MET amplifikasyonu olan hastalarda, kabozantinibin yanıt oranları %15-25 arasında raporlanmıştır. Ayrıca, RET füzyonları olan hastalarda da benzer yanıtlar gözlemlenmiştir.
Her iki ilaç da belirli alt gruplarda etkinlik göstermiş olsa da yanıt oranlarının halen sınırlı olduğunu ve daha fazla araştırmaya ihtiyaç duyulduğunu vurgulamak önemlidir. Bu tedaviler, ileri evre kolorektal kanserde spesifik hedeflere yönelik kişiselleştirilmiş tedavi seçenekleri sunmaktadır.
BRAF V600E Mutasyonu
Hastaların yaklaşık %8-10'unda görülen ve genellikle kötü prognozla ilişkilendirilen bir genetik değişikliktir. Bu mutasyon, hücre içi sinyal yollarını aktif hale getirerek tümör hücrelerinin kontrolsüz büyümesine neden olur.
- BRAF İnhibitörleri: BRAF V600E mutasyonlu kolorektal kanser hastalarında, BRAF inhibitörleri, özellikle Enkorafenib etkili olabilir. Ancak, tek başına kullanıldığında genellikle sınırlı bir yanıt sağlar çünkü tümör hücreleri alternatif yollarla tedaviye direnç geliştirebilir.
- Kombinasyon Tedavileri: Yapılan çalışmalar, BRAF inhibitörlerinin MEK inhibitörleri ve anti-EGFR tedavileri ile kombinasyon halinde kullanıldığında daha etkili olduğunu göstermiştir. Örneğin, BEACON CRC çalışmasında, Enkorafenib, Binimetinib ve Setuksimab kombinasyonu %26'lık bir yanıt oranı sağladı ve progresyonsuz sağkalım süresi ortalama 4.3 ay olarak bildirildi. Genel sağkalım süresi ise 9.3 ay olarak ölçüldü.
FGFR Alterasyonları
Fibroblast Büyüme Faktörü Reseptörü (FGFR) genindeki mutasyonlar ve füzyonlar, KRK'de nadir görülür. Bu çalışmada, kolorektal kanserli hastalarda FGFR2 ve FGFR3 mutasyonlarının sıklığı araştırılmıştır. FGFR2 mutasyonları kolorektal kanserlerde yaklaşık %5-10 oranında ve FGFR3 mutasyonlarının ise daha düşük bir sıklıkta görülür.
- Erdafitinib ve Pemigatinib: Çalışma, FGFR inhibitörlerinin bazı hastalarda yanıt oranlarını artırabileceği, ancak tedaviye yanıtın genellikle kısa süreli olabileceğini vurgulamaktadır. FGFR hedefli tedavi stratejilerinin, kombinasyon terapileri ve bireyselleştirilmiş yaklaşımlar ile daha etkili hale getirilebileceği öne sürülmektedir.
RET Füzyonları: RET gen füzyonları nadir olmakla birlikte, tespit edildiklerinde hedeflenebilir.
- Selperkatinib ve Pralsetinib: RET inhibitörleri olarak kullanılmaktadır. RET füzyonlu solid tümörlerde bu ilaçların etkinliği gösterilmiştir, ancak kolorektal kansere özel veriler sınırlıdır.
Yeni nesil tümör genetik dizileme, kolorektal kanser tedavisinde kişiselleştirilmiş yaklaşımların geliştirilmesine önemli katkılar sağlamaktadır. Hastaların tümör profillerinin detaylı analizi, uygun hedefli tedavilerin seçilmesini ve böylece tedavi etkinliğinin artırılmasını mümkün kılmaktadır. Klinik pratikte, kapsamlı genetik testlerin rutin hale getirilmesi ve güncel klinik rehberlerin takip edilmesi, hastaların en iyi tedavi seçeneklerine erişimini sağlayacaktır.
Not: Bu bilgiler, 2023 yılı Ekim ayına kadar olan bilimsel veriler ve klinik çalışmalar ışığında derlenmiştir. Tedavi seçiminde her zaman multidisipliner bir yaklaşım ve güncel klinik rehberlerin dikkate alınması önemlidir.
Mikrosatellit İnstabilitesi (MSI) Testi
MSI, hücrelerin DNA onarım mekanizmalarındaki bir kusurdan kaynaklanan genetik bir değişikliktir. Yüksek MSI seviyeleri, immünoterapiye daha iyi yanıt verme potansiyeli gösterebilir ve bu, tedavi seçeneklerinin belirlenmesinde önemli bir faktör olabilir.
Genetik testler hem kalıtsal risklerin değerlendirilmesi hem de tümörün moleküler profilinin belirlenmesi için kritik öneme sahiptir. Bu testler, tedavi kararlarının alınmasında ve hastaların yönetiminde daha hedefe yönelik yaklaşımlar geliştirilmesine olanak tanır.
Rektum kanserinin tanısında birden fazla yöntem kullanılarak hastalığın tam bir değerlendirmesi yapılır. Her bir tanı yöntemi, hastalığın özelliklerine göre belirli bir amaç için kullanılır ve genellikle birden fazla yöntem bir arada kullanılarak en doğru tanı konur. Doktorunuz, size en uygun tanı yöntemlerini belirleyecek ve bu süreçte size rehberlik edecektir.
Minimal Rezidüel Hastalık (MRD) Testi ve Rektum Kanseri
Minimal Rezidüel Hastalık (MRD), tedavi sonrası vücutta kalan ve standart görüntüleme veya fiziksel muayene yöntemleriyle tespit edilemeyen, düşük seviyedeki kanser hücrelerini ifade eder. Rektum kanseri için MRD testi, hastalığın tedavi yanıtını değerlendirmek ve tekrarlama riskini tahmin etmek amacıyla kullanılabilecek hassas bir moleküler analiz yöntemidir.
Rektum Kanserinde MRD Testinin Önemi
- Tedavi Yanıtının Değerlendirilmesi: Rektum kanserinde tedavi sonrası MRD testi, tedaviye verilen yanıtı değerlendirmede kritik bir rol oynar. Özellikle cerrahi ve neoadjuvan tedavi (kemoterapi ve/veya radyoterapi) sonrasında, MRD testi vücutta kalan mikroskobik kanser hücrelerinin varlığını tespit eder. MRD pozitifliği, hastalığın tamamen ortadan kalkmadığını ve tedaviye rağmen kalan kanser hücrelerinin nüks riskini artırabileceğini gösterir.
- Nüks Riskinin Belirlenmesi: MRD testi, tedavi sonrası hastalığın nüks etme riskini değerlendirmede yardımcı olabilir. MRD pozitif olan hastalarda nüks riski genellikle daha yüksek olup, bu durum ek tedavi stratejilerini gerektirebilir. MRD negatif hastalar ise tedavi sonrası daha düşük bir nüks riski taşıyabilir. Bu, klinik kararların kişiselleştirilmesine ve takip stratejilerinin belirlenmesine olanak tanır.
- Tedavi Stratejilerinin Şekillendirilmesi :MRD testi sonuçlarına göre, tedavi sonrası izleme ve müdahale stratejileri geliştirilebilir. MRD pozitif hastalar için ek tedavi planları (örneğin, ek kemoterapi, radyoterapi veya hedefe yönelik tedaviler) uygulanabilir. Ayrıca, MRD negatif hastalarda tedavi yoğunluğunun azaltılması veya takip sürecinin basitleştirilmesi gibi tedavi planları yapılabilir.
- Erken Müdahale ve İzleme: MRD testi, hastalığın erken dönemde tekrarlamasını belirleyebilir, bu da erken müdahaleyi mümkün kılar. Klinik semptomlar başlamadan önce MRD pozitifliği, hastalığın tekrarlama eğiliminde olduğunu gösterebilir ve erken müdahale ile tedaviye başlama fırsatı sunar. Bu, hastanın genel prognozunu iyileştirebilir.
Rektum Kanseri Evreleri ve TNM Evreleme Sistemi (Kanserin Yayılım Dereceleri)
Rektum kanserinde "stage" (evre), kanserin ne kadar ilerlemiş olduğunu ve vücudun diğer bölgelerine yayılıp yayılmadığını tanımlayan bir terimdir. Evreleme, tümörün boyutunu, lenf düğümlerine yayılıp yayılmadığını ve vücudun uzak bölgelerine metastaz yapıp yapmadığını belirlemek için kullanılır. Rektum kanserinde en yaygın kullanılan evreleme sistemi, Amerikan Ortak Kanser Komitesi (AJCC) tarafından geliştirilen TNM evreleme sistemidir.
TNM Evreleme Sistemi
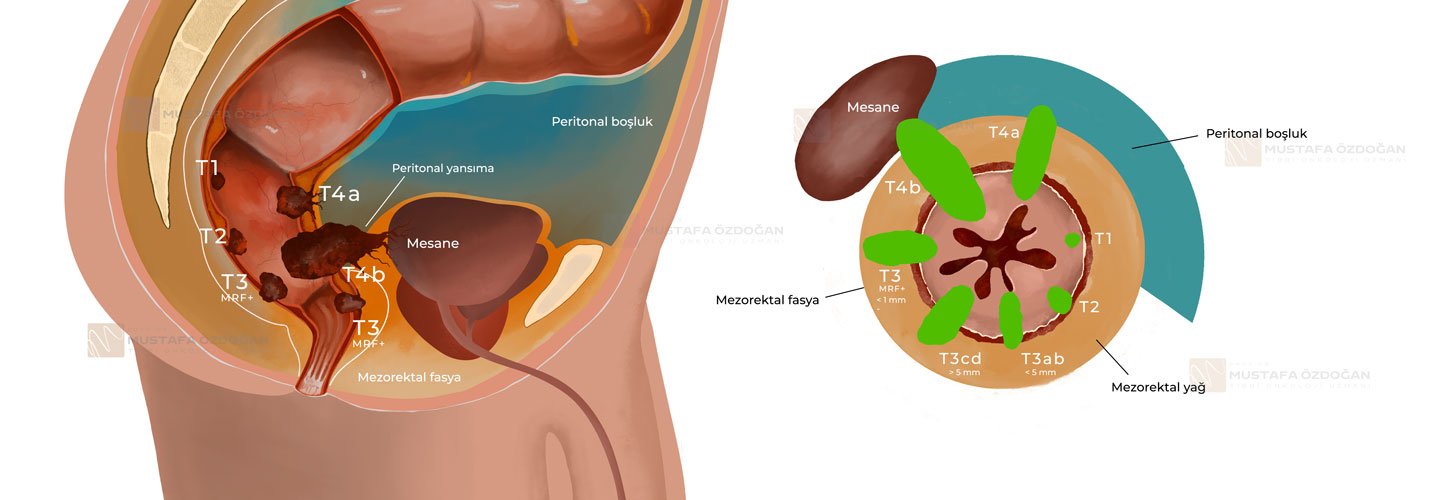
T – Primer Tümör
TX: Primer tümör değerlendirilemez
T0: Primer tümör kanıtı yok
Tis: Karsinoma in situ: Lamina proprianın invazyonu
T1: Tümör submukozaya invazyon yapar
T2: Tümör muscularis propriya invazyon yapar
T3: Tümör subserozaya veya peritonealize olmayan perikolik veya perirektal dokulara invazyon yapar
T4: Tümör doğrudan diğer organlara veya yapılara invazyon yapar ve/veya visseral peritonu perforasyon yapar
- T4a: Tümör visseral peritonu perforasyon yapar
- T4b: Tümör doğrudan diğer organlara veya yapılara invazyon yapar
N – Bölgesel Lenf Nodları
NX: Bölgesel lenf nodları değerlendirilemez
N0: Bölgesel lenf nodu metastazı yok
N1: 1 ila 3 bölgesel lenf nodunda metastaz
- N1a: 1 bölgesel lenf nodunda metastaz
- N1b: 2–3 bölgesel lenf nodunda metastaz
- N1c: Bölgesel lenf nodu metastazı olmaksızın subserozada veya peritonealize olmayan perikolik veya perirektal yumuşak dokularda tümör depozitleri (uydu nodüller)
- N2: 4 veya daha fazla bölgesel lenf nodunda metastaz
- N2a: 4–6 bölgesel lenf nodunda metastaz
- N2b: 7 veya daha fazla bölgesel lenf nodunda metastaz
Aşağıda rektum bölgesi lenf nodları resmedilmiştir:
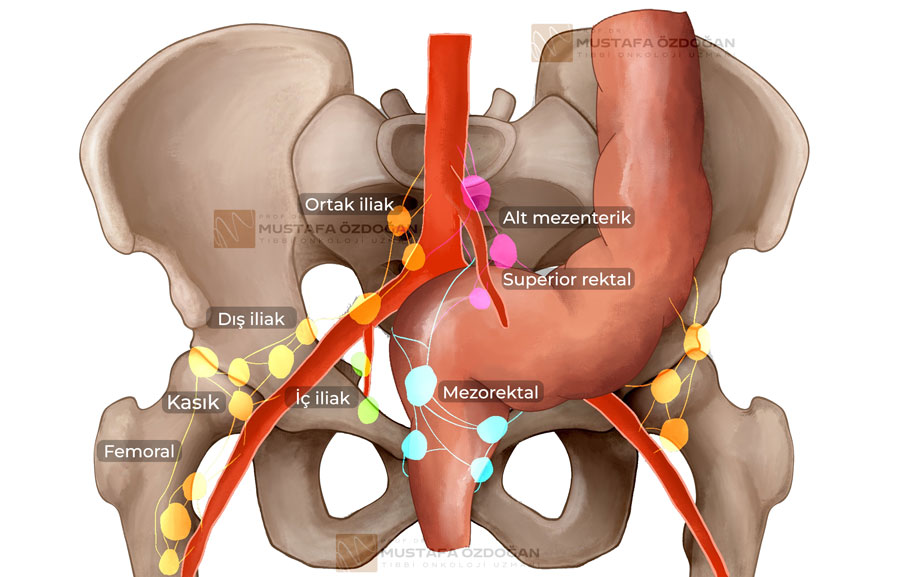
M – Uzak Metastaz
M0: Uzak metastaz yok
M1: Uzak metastaz var
- M1a: Peritoneal metastaz olmaksızın bir organa (karaciğer, akciğer, yumurtalık, bölgesel olmayan lenf nodları) sınırlı metastaz
- M1b: Birden fazla organa metastaz
- M1c: Organ tutulumu olsun ya da olmasın peritoneuma metastaz
Rektum kanserinde, T evresi N evresinden daha prognostik değere sahiptir: Evre IIIA hastalığı (T1–2) olan hastalar, evre IIA (T3), IIB (T4a) ve IIC (T4b) rektum kanserine sahip hastalardan daha uzun rektum kanseri spesifik sağkalıma sahiptir.
Rektum Kanseri Evreleri
Rektum kanserinin evreleri genellikle dört ana gruba ayrılır:
- Evre I: Kanser, rektumun iç tabakalarında bulunur ve çevre dokulara veya lenf düğümlerine yayılmamıştır. Tedavide genellikle cerrahi yeterli olabilir.

- Evre II: Kanser rektum duvarının dışına çıkmış ancak yakındaki lenf düğümlerine yayılmamıştır. Cerrahiye ek olarak kemoterapi ve/veya radyoterapi gerekebilir.

- Evre III: Kanser yakındaki lenf düğümlerine yayılmış, ancak uzak organlara yayılmamıştır. Cerrahiye ek olarak kemoterapi ve radyoterapi genellikle önerilir.

- Evre IV: Kanser, uzak organlara (karaciğer, akciğer gibi) metastaz yapmıştır. Tedavi genellikle cerrahi, kemoterapi, hedefe yönelik tedaviler ve/veya immünoterapinin kombinasyonunu içerir.

Metastatik hastalık, metastazların yalnızca bir bölgeye/katı organa (primer tümörün bölgesel drenaj alanı dışındaki lenf nodları dahil) yayılması durumunda M1a olarak sınıflandırılır. M1b, peritoneal karsinomatoz hariç olmak üzere, birden fazla uzak bölgeye veya katı organa metastaz yayılımı olduğunda kullanılır. Peritoneal metastazı olan hastalar, peritoneal tutulumu olmayanlara göre daha kısa progresyonsuz sağkalım (PFS) ve genel sağkalım (OS) süresine sahiptir.
Tedavide Evrelemenin Önemi
Evre, tedavi kararlarını yönlendirmede kritik bir rol oynar.
- Erken evre (Evre I ve II): Cerrahi genellikle ana tedavi yöntemidir ve bazı hastalarda küratif (tam iyileşme sağlayıcı) olabilir. Ek olarak kemoterapi veya radyoterapi kullanılabilir.
- Orta evre (Evre III): Cerrahi ile birlikte sistemik tedaviler (kemoterapi, radyoterapi) genellikle kullanılır.
- İleri evre (Evre IV): Tedavi yaklaşımı daha karmaşıktır ve sistemik tedavilere (kemoterapi, hedefe yönelik tedaviler, immünoterapi) ve bazen de cerrahi müdahalelere odaklanır.
Sonuç olarak, evreleme, rektum kanseri tedavisinin planlanmasında ve hastanın prognozunu tahmin etmede hayati bir rol oynar. Tedavi, her hasta için bireyselleştirilir ve evreleme sonuçlarına göre belirlenir. Evreleme ayrıca tümörün derecesine karar vermek üzere alınan doku örneğinin (biyopsi) incelenmesini de içerir. Düşük evredeki tümörler yavaş büyüme ve yayılma eğilimindedir. Aksine ileri evre tümörler hızla büyür ve yayılır, bu sebeple daha şiddetli tedaviye ihtiyaç olabilir.
Rektum Kanserinde Tedavi Seçenekleri
Rektum Kanserinde Cerrahinin Yeri ve Rolü
Rektum kanserinde cerrahi, genellikle tedavinin temel taşını oluşturur. Ameliyat, tümörün ve çevre dokuların tamamen çıkarılmasını hedefler. Erken evre rektum kanserlerinde cerrahi tedavi, iyileşme şansını artırır ve hastalığın yayılma riskini azaltır. Cerrahinin rolü, tümörün tipine, evresine ve hastanın genel sağlık durumuna bağlı olarak değişir. Cerrahi seçenekler belirlenirken, doktor tümörün anüse ne kadar yakın olduğunu bilmelidir. Bu, yapılacak cerrahi türünü belirlemeye yardımcı olur ve tümörün anal sfinktere (bağırsak hareketi sırasında dışkının çıkmasını engelleyen kas yapısı) yayılıp yayılmadığını değerlendirmek önemlidir.

Rektum Kanserinde Ameliyat Türleri ve Teknikler
- Polipektomi ve Lokal Eksizyon: Erken evre rektum kanserlerinin bazıları ve çoğu polip, kolonoskopi sırasında çıkarılabilir. Kolonoskopi, anüsten girilerek rektuma kadar uzatılan ucunda küçük bir video kamera bulunan uzun, esnek bir tüp ile yapılan bir işlemdir. Kanser polip ile birlikte, mantar sapına benzer bir tabandan kesilerek çıkarılır. Bu genellikle polibi rektum duvarından elektrik akımıyla kesen bir tel halka kullanılarak yapılır. Saptanan rektum kanseri polip içine sınırlı ve cerrahi sınırlarda tümör saptanmaz ise çoğunlukla yapılan cerrahi lokal eksizyon yeterli bulunur ve hasta klinik takibe alınır. Ancak tümör polip cerrahi sınırda devam ediyor ve yüksek riskli bir hastalık ise rektumun tümörlü alanı kapsamlı cerrahi ile çıkarılır.
- Rektum Kanserinde Laparoskopik Cerrahi: Minimal invaziv bir yaklaşım olan laparoskopik cerrahi, küçük kesiler aracılığıyla gerçekleştirilir. Bu yöntem, daha hızlı iyileşme süreci ve daha az ağrı ile ilişkilidir.
- Rektum Kanserinde Açık Cerrahi: Geleneksel cerrahi yönteminde, daha büyük bir kesi yapılır. Bu yöntem, bazı durumlarda tümörün daha geniş bir alandan çıkarılmasını sağlar.
- Rektum Kanserinde Transanal Cerrahi: Erken evre tümörler için kullanılan bu teknik, tümörü rektumdan doğrudan çıkarmayı içerir.
Bu cerrahi yöntem, erken evre (Evre I) rektum kanserlerinin çıkarılması için kullanılabilir. TAE işlemi, anal kanal aracılığıyla yapılan ve karın bölgesinde kesiye ihtiyaç duyulmayan bir işlemdir. Lokal anestezi altında yapılır ve hasta işlem sırasında uyanık olur. Bu ameliyat sırasında, rektum duvarının tüm katmanları kesilerek kanser ve çevresindeki sağlıklı doku çıkarılır. Lenf düğümleri bu cerrahi sırasında çıkarılmadığı için, cerrahi sonrası kanserin yayılma belirtilerine bağlı olarak radyasyon ve/veya kemoterapi önerilebilir.
- Transanal Endoskopik Mikrocerrahi (TEM): Erken evre kanserler rektumun daha yukarısında olduğunda ve standart transanal rezeksiyonla ulaşılamadığında kullanılabilir. Bu yöntemde, rektuma anüsten özel olarak tasarlanmış bir büyütme cihazı yerleştirilir ve hassas bir şekilde transanal rezeksiyon yapılır. Bu operasyon, özel ekipman ve eğitim gerektirir.
- Anterior Rezeksiyon (Low Anterior Rezeksiyon= LAR): CT2-4 rektum kanseri olan ve normal çalışan anorektal sfinkteri bulunan hastalarda, sfinkter fonksiyonunu korumak amacıyla düşük anterior rezeksiyon (LAR) önerilebilir. Bu ameliyat sırasında karın bölgesine yapılan birkaç küçük kesi ile kanserli bölge ve çevresindeki normal doku, lenf düğümleri ile birlikte çıkarılır. Kolon daha sonra kalan rektuma yeniden bağlanır, böylece kalıcı bir kolostomiye gerek kalmaz.
- Kolonanal Anastomoz: Alt uçtaki rektum kanserlerinde özellikle Evre II ve III kanserlerde rektumun tamamen çıkarılması gerekebilir. Kolon, anüse bağlanarak (kolonanal anastomoz) hastanın normal şekilde dışkı yapması sağlanır. Bazen bu prosedür sırasında bir kolonik J-Pouch veya koloplasti oluşturularak dışkı için bir depolama alanı sağlanabilir.
- Abdominoperineal Rezeksiyon (APR): Bu cerrahi, LAR’dan daha kapsamlıdır ve anal sfinkterin etkilendiği durumlarda önerilir. APR sırasında, rektum, anüs ve çevresindeki dokular, sfinkter kası dahil olmak üzere çıkarılır. Bu durumda, kalıcı bir kolostomi (barsağın uç kısmının karın alt bölgesine ağızlaştırılması ve hastanın karına yerleştirilen bir torba aracılığı ile dışkı yapması) gereklidir.
- Pelvik Ekzenterasyon: T4 rektum kanseri olan (rektum kanserinin komşu organları da istila ettiği durum) ve metastaz bulunmayan hastalarda, rektumun yanı sıra kanserin yayıldığı yakın organların da çıkarıldığı cerrahiye pelvik ekzenterasyon cerrahisi adı verilir. Bu büyük bir ameliyattır ve iyileşme süreci oldukça uzun olabilir.
- Diversiyon Kolostomi: Bazı hastalarda rektumda tıkanıklık yapan ve yayılmış olan rektum kanseri durumunda, rektumun tıkanıklığını gidermek için cerrahi yapılabilir. Bu durumda, kanser içeren rektum bölgesi çıkarılmaz, ancak kolonun üst kısmı ciltte açılan bir stomaya bağlanır.
- Cerrahinin Olası Yan Etkileri: Cerrahinin yan etkileri operasyonun kapsamına ve hastanın genel sağlık durumuna bağlıdır. Ameliyat sonrası kanama, enfeksiyon ve kan pıhtılaşması gibi sorunlar görülebilir. Bağırsak bağlantılarının düzgün iyileşmemesi nadir de olsa ciddi komplikasyonlara yol açabilir.
- Kolostomi veya Ileostomi: Bazı hastalarda geçici veya kalıcı kolostomi (veya ileostomi) gerekebilir. Bu, yaşam tarzında bazı ayarlamalar gerektirebilir. Özel eğitimli ostomi hemşireleri bu konuda hastalara rehberlik edebilir ve gerekli destek gruplarına yönlendirebilir.
Rektum Kanserinde Neoadjuvan Tedavi Nedir ve Ne Amaçla Uygulanır?
Neoadjuvan tedavi, cerrahi öncesinde uygulanan tedavi yöntemidir. Bu strateji, tümörün boyutunu küçültmek, cerrahi işlemin daha etkili olmasını sağlamak ve kanser hücrelerini yayılmadan önce kontrol altına almak amacıyla uygulanır. Bir grup hastada da rektumun korunmasına katkı sağlar.
Ameliyat Öncesi Tedavi Stratejileri
- Neoadjuvan Kemoradyoterapi: Kemoterapi ve radyoterapinin kombinasyonu, tümörü küçültmek ve cerrahiye daha uygun hale getirmek için kullanılır. Bu tedavi, tümörün boyutunu azaltabilir ve cerrahi sonuçları iyileştirebilir.
- Kemoterapi: Kanser hücrelerini öldüren veya büyümelerini engelleyen ilaçların kullanımıdır. Neoadjuvan kemoterapi, tümörlerin küçülmesini sağlar ve cerrahi başarı şansını artırabilir.
- Radyoterapi: Yüksek enerjili ışınlar kullanarak kanser hücrelerini yok eder. Neoadjuvan radyoterapi, tümörün küçülmesine ve cerrahiye uygun hale gelmesine yardımcı olabilir. Sıklıkla kemoterapi ile birlikte kullanılır. Kısa süreli uygulanabilmekle birlikte uzun süreli tedavi olarak adlandırdığımız 6 hafta süresince kemoterapi ile birlikte uygulanışı sıklıkla tercih edilmektedir.
- Neoadjuvan Kemoradyoterapi (Kemoterapi ve Radyoterapinin Birlikte Kullanımı): Neoadjuvan kemoradyoterapi, hem kemoterapi hem de radyoterapiyi içerir. Bu kombinasyon, tümörü etkili bir şekilde küçültebilir ve cerrahiye daha iyi bir yanıt alınmasını sağlar. Ameliyat öncesi uygulanan bu neoadjuvan tedaviler ile tümörün boyutunu azaltma ve metastaz riskini azaltma avantajları sağlar. Ancak, kemoradyoterapi yan etkiler ve komplikasyon risklerini de beraberinde getirebilir. Bu yüzden hasta takibi önemlidir.
Lokal ve Lokal İleri Evre Rektum Kanserinde Tedavi Yaklaşımları
Rektum kanseri tedavisinde, hastalık profiline göre iki ana grup olarak değerlendirilir: MSI high ve MSI stabil. Bu iki grubun tedavi stratejileri farklılık göstermektedir. Aşağıda her iki grubun oranları ve tedavi yaklaşımları ayrıntılı olarak ele alınmıştır.
Rektum Kanserinde MSI-High (Mikrosatellit Instabilitesi Yüksek) Hastalar
MSI-high (MSI-H), kanser hücrelerinde mikrosatellit bölgelerde yüksek derecede instabilite (kararsızlık) görüldüğünü ifade eder. Rektum kanserli hastaların yaklaşık %10-15'inde bu özellik gözlemlenir. MSI-high hastalar, genetik olarak tümörlerinin immün yanıtı artırma potansiyeline sahip olduğu bir alt gruptur. İmmünoterapiler: MSI-high hastalar için immünoterapiler, önemli bir tedavi seçeneğidir. PD-1 veya PD-L1 inhibitörleri gibi immünoterapiler, MSI-high tümörlerde oldukça etkili olabilir.
Rektum Kanserinde MSI Stabil (Mikrosatellit Instabilitesi Stabil) Hastalar
MSI stabil hastalar, mikrosatellit bölgelerde stabilite gösteren kanser hücrelerine sahip hastalardır. Bu grup, rektum kanserli hastaların yaklaşık %85-90'ını oluşturmaktadır.
Orta ve özellikle alt rektum bölgesinde saptanan lokal (Evre 2) ve lokal ileri evre (Evre 3) rektum kanseri tedavisinde, MSI stabil hastalarda neoadjuvan kemoradyoterapi yaygın olarak uygulanır. Bu tedavi, tümörün boyutunu küçültmek ve ameliyat öncesi tedavi başarısını artırmak amacıyla kullanılır.
Neoadjuvan kemoradyoterapinin, lokal ileri evre rektum kanserinde tümör boyutunu küçültme oranı %70-80 arasında değişebilir, bu da ameliyat sonrası başarı oranını artırabilir.
Tedavi Stratejileri
Kemoterapi ve radyoterapi kombinasyonları, MSI stabil hastalarda daha etkili olmaktadır. Tedaviye yanıt veren hastalarda, özellikle distal yani rektumun alt bölge yerleşimli tümörlerinde tümörlerin cerrahi olarak çıkarılma olasılığını artırırken aynı zamanda bir grup hastada (neredeyse hastaların üçte biri) tam iyileşme sağlayarak ameliyatsız hastalıktan kurtulma oranlarını da artırır.
Ameliyat ve Postoperatif Tedavi
Ameliyat sonrasında, ek tedavi olarak adjuvan kemoterapi uygulanabilir. Bu, hastalığın tekrarlama riskini azaltmak için kullanılır ve başarı oranı %60-70 civarındadır.
Rektum kanserinde tedavi yaklaşımları, hastalığın mikrosatellit instabilitesi durumuna göre belirgin şekilde farklılık göstermektedir. MSI-high hastalar için immünoterapiler ön plandadır ve bu tedavilerin yüksek yanıt oranları gözlemlenmiştir. MSI stabil hastalarda ise neoadjuvan kemoradyoterapi ve cerrahi müdahale standart tedavi yöntemleri arasında yer almaktadır. Her iki grubun da tedavi sürecinde başarılı sonuçlar elde etmek için hastalığın özelliklerine uygun kişiselleştirilmiş yaklaşımlar kullanılmalıdır.
Rektum Kanserinde Total Neoadjuvan Tedavi (TNT)
Kemoterapi, radyoterapi ve diğer tedavilerin tanımlanmış bir protokol dahilinde birlikte kullanımı olarak tanımlanabilir. TNT, kemoterapi ve radyoterapinin birlikte uygulandığı bir yaklaşımdır. Bu tedavi, tümörün etkili bir şekilde küçülmesini sağlayarak cerrahi sonrası nüks riskini azaltmayı amaçlar.
Rektum Kanseri Hastalarda Radyoterapi (Işın Tedavisi)
Bu bölümde radyoterapi ile tedavi yöntemleri, cihazlar ve yan etkilerin yönetiminden bahsedilecektir.
Rektum Kanserinde Radyoterapi: Radyoterapi, yüksek enerjili ışınlar kullanarak kanser hücrelerini yok etmeyi amaçlar. Işınlar, DNA’ya hasar vererek kanser hücrelerinin bölünmesini ve çoğalmasını engeller. Radyoterapi, genellikle tümörlerin büyümesini sınırlamak ve semptomları hafifletmek amacıyla kullanılır. Rektum kanserinde radyoterapi, hastalığın lokal kontrolünde ve tedavi başarısının artırılmasında önemli bir rol oynar. Rektum kanseri tedavisinde radyoterapi genellikle tümörün boyutunu küçültmek, cerrahi öncesi tümörün lokal kontrolünü sağlamak veya cerrahi sonrası kalan mikroskopik kanser hücrelerini yok etmek için kullanılır.
Tedavi Planlaması: Radyoterapi öncesi, hastanın BT (bilgisayarlı tomografi) veya MRG (manyetik rezonans görüntüleme) gibi görüntüleme yöntemleri ile detaylı bir değerlendirmesi yapılır. Bu değerlendirme, tedavi alanını belirlemek ve sağlıklı dokuların korunmasını sağlamak için gereklidir.
Simülasyon: Tedavi planlamasında kullanılan simülasyon aşaması, hastanın tedavi masasında doğru pozisyonda sabitlenmesini ve tedavi alanlarının kesin olarak işaretlenmesini içerir. Bu aşamada hastaya özel maske veya immobilizasyon cihazları kullanılabilir.
Tedavi Uygulaması: Radyoterapi genellikle haftada 5 gün, belirli bir süre boyunca (örneğin, 5-6 hafta) uygulanır. Her seans, birkaç dakika sürer ve hasta tedavi sırasında herhangi bir acı hissetmez.
Radyoterapide Kullanılan Yöntem ve Cihazlar: Rektum kanseri tedavisinde farklı radyoterapi yöntemleri ve cihazları kullanılabilir. Bu cihazlar arasındaki farklar, tedavi şekli ve hastaya sağlanan konfor açısından önem taşır.
Dış (Eksternal) Radyoterapi: Lineer Akseleratör (LINAC) eksternal radyoterapide en sık kullanılan cihazdır. Yüksek enerjili X-ışınları üreterek kanserli bölgeyi hedefler. Lineer akseleratör, radyasyon ışınlarının tümör bölgesine tam olarak odaklanmasını sağlayarak çevredeki sağlıklı dokuların zarar görmesini minimize eder.
Yoğunluk Ayarlı Radyoterapi (IMRT): IMRT, radyasyon dozunu tümörün şeklini izleyerek hassas bir şekilde ayarlayan bir tekniktir. Bu yöntem, radyasyonun sağlıklı dokulara olan zararını azaltmak için kullanılır.
Görüntü Kılavuzluğunda Radyoterapi (IGRT): IGRT, tedavi sırasında tümörün konumunu gerçek zamanlı görüntüleme ile doğrulayan bir yöntemdir. Bu yöntem, tümör hareketlerini (örneğin, nefes alma) hesaba katarak radyasyonun doğruluğunu artırır.
İç (Brakiterapi) Radyoterapi: Bu yöntem, radyoaktif kaynakların doğrudan tümör içine veya tümör yakınlarına yerleştirilmesiyle uygulanır. Brakiterapi, genellikle düşük veya yüksek doz hızında uygulanabilir ve özellikle tümörlerin çevresindeki sağlıklı dokuları korumak için kullanılır.
Cihazlar Arasındaki Farklar: Lineer akseleratörler (LINAC) ve IMRT, tümörlerin şekline ve konumuna göre radyasyonun hassas bir şekilde hedeflenmesini sağlar. Bu cihazlar, radyasyon dozunu maksimum tümör kontrolü ve minimum yan etki ile dağıtmak için kullanılır. Gerçek zamanlı görüntüleme (IGRT) eşliğinde radyoterapi tedavi sırasında tümörün konumunu doğrulamak için gerçek zamanlı görüntüleme teknikleri kullanarak tedavi doğruluğunu artırır. Bu özellik, tümörün hareketli olduğu durumlarda özellikle önemlidir.
Tedavi Süresi ve Seans Sayısı: Rektum kanserinde sıklıkla eksternal radyoterapi kullanılır. Cerrahi öncesi tümörü tamamen iyileştirmek veya tümörü küçültüp cerrahi başarıyı artırmak, ameliyat sonrası riskli hastalarda bölgesel hastalık yenilemesini azaltmak yani lokal kontrolü artırmak amacı ile sıklıkla kemoterapi ile eş zamanlı kullanılır.
Brakiterapi, genellikle daha az sayıda seans gerektirir ve tümörün etrafındaki sağlıklı dokulara daha az zarar verir.
Rektum Kanseri Tedavisinde Kısa Süreli Radyoterapi (SCRT) ve Konvansiyonel (Uzun Süreli) Radyoterapi: Doz, Uygulama Süresi, Yan Etkiler ve Etkinlik
Rektum kanserinin tedavisinde kullanılan radyoterapi yöntemleri arasında kısa süreli radyoterapi (SCRT) ve klasik uzun süreli radyoterapi yer alır. Bu iki yaklaşım, farklı doz rejimleri, uygulama süreleri ve tedavi etkinlikleri ile yan etki profilleri açısından farklılık gösterir.
Kısa süreli (SCRT) radyoterapide kısa zaman aralığında yüksek doz radyoterapi uygulanması anlamına gelir ve genellikle rektum kanseri tedavisinde cerrahi öncesi kullanılır.
Kısa Süreli Radyoterapide Doz ve Uygulama Süresi
Genellikle 5 gün boyunca günde 5 Gy olmak üzere toplamda 25 Gy’lik bir doz uygulanmasını içerir. Tedavi süresi toplamda 5 gün sürer, bu da tedavinin tamamlanması açısından hızlı bir yaklaşım sağlar. Sıklıkla bu tedavi yöntemi cerrahi öncesinde tümörü küçültmek ve cerrahinin başarısını artırmak amacı ile tercih edilir. Kısa dönem radyoterapinin yan etkileri genellikle kısa dönemde ortaya çıkar ve çoğunlukla hafif ila orta şiddette olur. Bunlar arasında rektal mukozanın radyasyona bağlı tahrişi sonucu gelişen rektit, ishal, karın ağrısı ve hafif cilt reaksiyonları bulunur. Uzun vadede ise pelvik fibrozis ve cinsel işlev bozuklukları gibi komplikasyonlara yol açabilir. Ancak, kısa süreli tedavi süresi nedeniyle bu yan etkiler genellikle daha sınırlıdır.
Klasik Uzun Süreli Radyoterapide daha düşük dozlarda daha uzun süreli radyoterapi anlamına gelir ve genellikle kısa dönem radyoterapiye alternatif olarak kullanılır. Genellikle 1.8-2 Gy/fraksiyon dozlarıyla toplamda 45-50.4 Gy olacak şekilde uygulanır. Tedavi süresi genellikle 5-6 hafta sürer ve bu da tedavi sürecinin daha uzun sürdüğü anlamına gelir. Bu yöntem hem neoadjuvan (cerrahi öncesi) hem de adjuvan (cerrahi sonrası) olarak kullanılabilir.
Kısa dönem yan etkileri arasında gastrointestinal semptomlar (isal, rektit), üriner semptomlar (idrarda yanma ve acıma, sık idrara çıkma) ve cilt reaksiyonları gibi daha belirgin yan etkiler görülebilir. Tedavi süresinin uzun olması nedeniyle bu yan etkiler zaman içinde birikebilir ve hastanın yaşam kalitesini etkileyebilir. Uzun vadeli yan etkiler arasında pelvik bölgedeki sağlıklı dokuların fibrozisi (doku sertleşmesi), cinsel işlev bozuklukları, bağırsak hareketlerinde kronik değişiklikler ve nadiren osteoradyonekroz yer alır.
Tümör Yanıtı ve Patolojik Tam Yanıt Oranı
Uzun süreli kemoradyoterapi, özellikle lokal olarak ileri evre rektum kanserlerinde, tümörün küçülmesini ve çevre dokulara olan invazyonunun azaltılmasını sağlayarak cerrahi müdahalenin başarısını artırır. Kemoradyoterapi sonrası, patolojik tam yanıt (pCR) oranları daha yüksek olabilir, bu da hastaların uzun dönem sağkalım oranlarını iyileştirebilir.
Kısa süreli radyoterapi ve uzun süreli kemoradyoterapi, rektum kanseri tedavisinde kullanılan etkili radyoterapi yöntemleridir. Kısa süreli radyoterapi kısa sürede yüksek doz radyasyon vererek hızlı bir tedavi imkanı sunarken, uzun süreli radyokemoterapide daha düşük dozlarda, daha uzun süreli tedavi ile daha yüksek lokal kontrol ve patolojik tam yanıt oranları sağlayabilir. Tedavi seçimi, hastanın genel durumu, tümör evresi, cerrahi plan ve hastanın kişisel tercihleri doğrultusunda belirlenmelidir. Klinik çalışmalar, her iki yaklaşımın da uygun hasta popülasyonlarında yüksek etkinlik ve tolere edilebilir yan etki profilleri sunduğunu göstermektedir. Tedavi kararları, multidisipliner bir ekibin iş birliğiyle, hastaya özel faktörler dikkate alınarak verilmelidir.
Radyoterapi Sırasında ve Sonrasında Karşılaşılabilecek En Önemli Sorunlar ve Yönetimi
Radyoterapi sırasında ve sonrasında çeşitli yan etkiler ortaya çıkabilir. Bu yan etkiler, tedavinin dozu, süresi ve hastanın genel sağlık durumu gibi faktörlere bağlı olarak değişiklik gösterebilir.
Cilt Reaksiyonları (Yanık ve Tahriş)
Radyoterapi, ciltte kızarıklık, kuruluk, soyulma ve yanma hissine neden olabilir. Cilt reaksiyonları genellikle tedavi alanında sınırlıdır ve radyasyonun başlangıcından birkaç hafta sonra ortaya çıkabilir. Hafif cilt reaksiyonları genellikle nemlendirici kremler ve nazik cilt bakımı ile kontrol altına alınabilir. Daha ciddi durumlarda, steroid kremler veya özel pansumanlar gerekebilir.
Bağırsak ve Mesane (İdrar Kesesi) Problemleri (İsal ve Bağırsak Hareketlerinde Değişiklikler)
Radyoterapi, bağırsak mukozasını (yüzey örtüsü) etkileyerek ishal, karın ağrısı ve bağırsak hareketlerinde artışa neden olabilir.
Mesane (İdrar Kesesi) İrritasyonu (Sistit)
Mesane mukozasının (yüzey örtüsü) radyasyon nedeniyle tahriş olması, sık idrara çıkma ve idrar yaparken yanma hissine neden olabilir.
İshal için diyet değişiklikleri (düşük lifli besinler tüketmek) ve ishal önleyici ilaçlar önerilebilir. Mesane irritasyonu olan hastalar için bol sıvı alımı ve mesane ağrısını hafifletici ilaçlar kullanılabilir.
Yorgunluk ve Enerji Azalması
Radyoterapi vücudun enerji depolarını etkileyerek genel bir yorgunluk ve halsizliğe neden olabilir. Yorgunlukla başa çıkmak için düzenli hafif egzersizler, yeterli uyku ve dengeli bir diyet önerilir. Hastalar ayrıca, günlük aktivitelerini planlayarak enerjilerini daha iyi yönetebilirler.
Pelvik Fibrozis, Yapışıklıklar ve Nedenleri
Radyasyon, pelvis bölgesindeki dokularda fibrozis ve yapışıklıklara neden olabilir, bu da bağırsak hareketlerinde ağrı ve cinsel işlev bozukluklarına yol açabilir. Fibrozis ve yapışıklıkların yönetiminde fizyoterapi, özel egzersizler ve gerektiğinde cerrahi müdahale gerekebilir.
Rektum kanseri tedavisinde radyoterapi, tümör kontrolünü artıran ve cerrahi başarıyı destekleyen önemli bir tedavi yöntemidir. Ancak, tedavi süreci ve sonrasında karşılaşılan yan etkilerin yönetimi, hastaların yaşam kalitesini korumak için büyük önem taşır. Hastaların radyoterapi sürecinde ve sonrasında multidisipliner bir ekiple iş birliği içinde olmaları, tedavi sonuçlarını iyileştirebilir ve yaşam kalitesini artırabilir.
Rektum Kanserinde Kemoterapi
Kemoterapi, kanser hücrelerini öldüren veya büyümelerini engelleyen ilaçların kullanımıdır. Rektum kanserinde kullanılan bazı kemoterapi ilaçları şunlardır:
5-FU (5-Fluorouracil), Leucovorin, Oxaliplatin, Capecitabine, İrinotekan, Regorafenib, Triflorudin tipirasil, Bevacizumab.
Kemoterapi ilaçları genellikle kombinasyon halinde kullanılır, bu da tedavi etkinliğini artırabilir.
Rektum Kanserinde Kullanılan Kemoterapilerin Yan Etkileri ve Yönetimi
Kemoterapi, mide bulantısı, kusma, saç dökülmesi, bağışıklık sisteminin zayıflaması ve ağız yaraları gibi yan etkilere neden olabilir. Bu yan etkiler genellikle yönetilebilir ve tedavi sırasında destekleyici tedavi yöntemleri ile hafifletilebilir.
- İmmünoterapi: İmmünoterapi, bağışıklık sistemini kanser hücrelerini tanıyıp yok etmek için uyarır. Kanser hücrelerine özgü antikorlar veya bağışıklık sistemini aktive eden ilaçlar kullanılarak uygulanır. İmmünoterapi, özellikle dMMR veya MSI-high olarak tanımlanan belirli genetik özelliklere sahip lokalize veya lokal ileri evre rektum kanserlerinde etkili olur. Rektum kanseri tedavisinde, belirli immünoterapötik ajanların dMMR ve/veya MSI-high pozitif olan rektum kanserli hastalarda oldukça etkin olduğu çalışmalar ile gösterilmiştir.
- Hedefe Yönelik Tedaviler (Moleküler Hedefler ve İlaçlar): Hedefe yönelik tedaviler, kanser hücrelerinin spesifik moleküler hedeflerine karşı etki gösterir. Rektum kanserinde kullanılan hedefe yönelik tedaviler, tümörlerde bulunan belirli genetik değişikliklere veya moleküler hedeflere yönelik olabilir.
Kişiselleştirilmiş Tedavi Yaklaşımları
Kişiselleştirilmiş tedavi, hastanın genetik profiline, tümör özelliklerine ve diğer bireysel faktörlere göre uyarlanmış tedavi stratejilerini içerir. Bu yaklaşım, tedavi etkinliğini artırabilir ve yan etkileri azaltabilir. Kişiselleştirilmiş yaklaşımlar, genetik testler ve biyomarkerler kullanılarak belirlenen en uygun tedavi yöntemlerini içerir.
Rektum Kanserinde Neoadjuvan Uzun Süreli Kemoradyoterapi (LCCRT)
Rektum kanseri tedavisinde kullanılan bir tedavi yöntemidir. Bu tedavi, tümörü küçültmek ve ameliyat için uygun hale getirmek amacıyla uygulanır. LCCRT, hem radyoterapi (ışın tedavisi) hem de kemoterapi (ilaç tedavisi) içerir.
Rektum Kanseri Uzun Süreli Radyoterapi Planı
Radyoterapi: 5-6 hafta süren radyoterapi seansları yapılır. Toplam doz 45-54 Gy arasında değişir ve genellikle haftada 5 gün (hafta içi günleri) 25-28 seans şeklindedir.
Rektum Kanseri Uzun Süreli Radyoterapi Süresince Uygulanan Kemoterapi: Kapesitabin isimli ilaç kullanılır. Bu ilaç, haftanın beş günü, her gün 825 mg/m² dozunda uygulanır.
Tedavinin Amacı
Kanserli dokuyu küçültmek (downstage etmek) ve ameliyat sırasında tümörün tamamen çıkarılmasına (R0 resection) olanak sağlamaktır. Bazı hastalar tedavi sonrasında tamamen yanıt alabilir ve bu durumda "klinik olarak tamamen yanıt (cCR)" elde edilebilir.
Rektum Kanserinde Neoadjuvan Uzun Süreli Kemo-Radyoterapi Kimler İçin Uygundur?
Genel Sağlık Durumu (PS) 2 Olan Hastalar: Genel sağlık durumu daha düşük olan hastalar için LCCRT tercih edilebilir.
70 Yaş Üstü Hastalar: 70 yaş üstü hastalarda LCCRT uygulanabilir, ancak yaşa bağlı toksisite ve tedaviye uyum gibi faktörler göz önünde bulundurulmalıdır. Bu durumda, LCCRT uygulanabilir ve yeniden değerlendirme yapılabilir.
Bu tedavi ameliyat öncesi uygulanabileceği gibi ameliyat sonrası adjuvan yani koruyucu, hastalığın yenileme riskini azaltıcı amaçla da uygulanabilir. Bu hasta grubu ameliyat sonrası hastalığın yenileme riski yüksek olan (tümör volümü yüksek, lenf bezi pozitif ve/veya cerrahi sınır pozitif olan hastalar) hastalardır. Eğer hastada sadece CRM pozitiflik (cerrahi margin pozitifliği) varsa ve diğer olumsuz radyolojik veya histolojik bulgular yoksa, LCCRT uygun bir tedavi seçeneği olabilir.
Tedavi planı, hastanın durumu, yaşı, genel sağlık durumu ve diğer risk faktörlerine bağlı olarak multidisipliner ekip tarafından belirlenir. Ekip, LCCRT'nin en uygun seçenek olup olmadığına karar verir.
Rektum Kanserinde Total Neoadjuvan Terapi (TNT) Nedir?
Total Neoadjuvan Terapi, rektum kanseri tedavisinde kullanılan yenilikçi bir yöntemdir. TNT, hastalığı cerrahi müdahaleden önce kapsamlı bir şekilde tedavi ederek, tümörü küçültmeyi ve tedavi sonuçlarını iyileştirmeyi amaçlar. Bu yaklaşım, hem radyoterapi (ışın tedavisi) hem de kemoterapi (ilaç tedavisi) kombinasyonunu içerir.
Rektum Kanserinde TNT, çeşitli nedenlerle bilimsel ve klinik anlamda önem kazanmıştır: TNT, rektum kanserinin erken aşamalarında agresif bir tedavi sunar. Bu tedavide amaç tümörü tamamen yok ederek hastanın ameliyat ile kaybedeceği rektumunu yani makatını kurtarmaktır. Bunun mümkün olmadığı hastalarda tümörü daha küçük boyutlarda ameliyat etmeyi mümkün kılarken aynı zamanda gözle görülemeyen tümörün oluşumu sırasında vücuda yayılan mikrometastatik hastalığı yok ederek sonrası hastalığın nüksetme riskini azaltabilir.
Rektum Kanserinde Organ Koruma Stratejileri
TNT, bazı hastalar için organ koruma stratejilerini destekleyebilir. Örneğin, patolojik tam yanıt (pCR) elde eden hastalarda cerrahiyi atlama seçeneği sunarak, gereksiz cerrahiden kaçınabilir ve organın korunmasına yardımcı olabilir. Bu durum, hastaların yaşam kalitesini artırabilir ve ameliyat sonrası komplikasyonları azaltabilir.
Rektum Kanserli Yüksek Riskli Hastalar İçin Etkinlik
TNT, yüksek riskli rektum kanseri hastalarında etkili bir tedavi seçeneği olarak öne çıkar. Büyük ve distal yerleşimli tümörlerde kemoterapi ve radyoterapi kombinasyonu, hastalığın kontrol altında tutulmasına yardımcı olabilir.
Rektum Kanseri Tedavisinde Sonuçların İyileştirilmesi
Klinik çalışmalarda TNT protokollerinin başarılı sonuçlar verdiği gösterilmiştir. Özellikle RAPIDO ve PRODIGE-23 çalışmaları, TNT tedavisinin hastalıkla ilgili tedavi başarısını artırdığını ve uzak metastaz oranlarını azalttığını ortaya koymuştur.
RAPIDO Çalışması
RAPIDO çalışmasında, yüksek riskli rektum kanseri hastalarına uygulanan yeni bir tedavi yöntemi, standart tedaviye göre daha iyi sonuçlar verdi. Bu yeni yöntemle hastaların hastalığıyla ilgili tedavi başarısı %23.7 oranında, uzak metastaz riski ise %20 oranında azaldı. Ayrıca, bu tedavi ile tümörlerin tamamen yok olma oranı %28’e çıktı, yani birçok hasta tedavi sonucunda tümörden tamamen kurtulabildi.
PRODIGE-23 Çalışması
PRODIGE-23 çalışmasında ise, iki farklı tedavi yöntemi karşılaştırıldı. Yeni tedavi yöntemini uygulayan hastaların, standart tedavi görenlere göre hastalıksız kalma oranı %75.7 olarak bulundu. Bu oran, standart tedavi görenlerde %68.5’ti. Yani, yeni tedavi yöntemi hastaların hastalıksız kalma şansını artırdı.
Ortaya Çıkan Sağlık Problemleri ve İyileşme Süreci
TNT, ameliyat sonrası morbiditeyi azaltma potansiyeline sahiptir. Parçalı veya tam mezorektal eksizyon sonrası yüksek morbidite riski, TNT’nin etkili bir şekilde uygulanmasıyla azaltılabilir. Bu, hastaların iyileşme süreçlerini olumlu yönde etkileyebilir.
TNT, rektum kanseri tedavisinde önemli bir gelişme olarak kabul edilmektedir. Bu kapsamlı tedavi yöntemi, tümörü küçültmeyi, nüks riskini azaltmayı ve organ koruma stratejilerini mümkün kılmayı hedefler. TNT’nin bilimsel olarak desteklenen başarıları, rektum kanseri tedavisinde önemli bir seçenek olarak değerlendirilmesini sağlamaktadır.
Rektum Kanserinde Total Neoadjuvan Terapi Uygulamaları
1. Klasik Neoadjuvan Protokolü
Kemoterapi: İlk olarak, 12 hafta süresince FOLFOX (5-Fluorourasil, Leucovorin ve Oxaliplatin) veya FOLFIRINOX (5-Fluorourasil, Leucovorin, Oxaliplatin ve Irinotecan) kemoterapileri uygulanır.
Radyoterapi: Kemoterapiden sonra, 5-6 hafta boyunca (25-28 seans) radyoterapi yapılır.
Dinlenme: Radyoterapi sonrasında 6-8 hafta hasta dinlendirilir.
Değerlendirme: Tedavi sonrası, tam yanıt elde edilmişse hasta takip edilir. Tam yanıt alınamamışsa cerrahi müdahale planlanır.
Sonraki Tedavi: Tam yanıt elde edilmişse takip devam eder; aksi takdirde cerrahiden sonra 6 ay süreyle sistemik tedavi (kemoterapi) uygulanır.
2. Alternatif Neoadjuvan Protokolü
Kısa Süreli Radyoterapi: Tedaviye başlarken, 5 gün boyunca yüksek doz ve kısa süreli radyoterapi uygulanır.
Kemoterapi: Radyoterapiden 11-18 gün sonra, 18 hafta süresince kemoterapi uygulanır.
Değerlendirme: Kemoterapi bitiminden 2-4 hafta sonra, tam yanıt elde edilmişse hasta takip edilir. Tam yanıt alınamamışsa ek radyoterapi uygulanır.
Total Neoadjuvan Tedavi, özellikle yüksek volümlü ve distal yerleşimli dMMR (mismatch repair deficient) ve MSI-high (mikrosatellit instabilitesi yüksek) olmayan rektum kanseri hastalarının tedavisinde tercih edilen bir yaklaşımdır.
Rektum Kanserinde Klasik Radyokemoterapi Kimlere Tercih Edilir?
Neoadjuvan Tedavi Seçenekleri: Total Neoadjuvan Terapi (TNT), tümörü küçültmek ve tedavi sonuçlarını iyileştirmek amacıyla geniş çapta uygulanan bir tedavi yöntemidir. Ancak bazı hasta gruplarında TNT yerine klasik radyokemoterapi tercih edilebilir. İşte bu gruplar:
Genel Sağlık Durumu Daha Kötü Olan Hastalar
Performans Durumu (PS) 2 veya Üzerinde
Klasik radyokemoterapi, genel sağlık durumu veya performans durumu daha kötü olan hastalarda tercih edilebilir. Bu hastalar, daha agresif TNT protokollerini tolere edemeyebilirler.
Yaşlı Hastalar: 70 Yaş Üzeri Hastalar
70 yaşın üzerindeki hastalarda, yaşa bağlı olarak tedaviye bağlı yan etkiler ve tolerans sorunları yaşanabilir. Bu durumda, klasik radyokemoterapi, daha az yan etki riski ve daha iyi tolerans profili sunabilir. Ancak yaş sınırı kesin değildir ve hastanın genel sağlık durumu göz önünde bulundurulmalıdır.
CRM Pozitif Hastalar (Sadece Bu Risk Faktörü Varlığında)
CRM Pozitif (Circumferential Resection Margin) Ancak Diğer Olumsuz Özellikler Yok: CRM pozitif hastalarda bazen klasik radyokemoterapi uygun olabilir, özellikle diğer ciddi olumsuz radyolojik veya histolojik özellikler mevcut değilse. Ancak, CRM pozitif hastalarda TNT önerilebilir; klasik radyokemoterapi bu hastalar için alternatif bir seçenek olabilir.
Yan Etki Riskleri ve Tolerans Sorunları
TNT’nin yoğun ve uzun süreli tedavi rejimleri, bazı hastalarda yüksek yan etki riski taşıyabilir. Klasik radyokemoterapi, yan etkileri azaltma açısından daha uygun olabilir.
Klasik radyokemoterapi, Total Neoadjuvan Terapi’nin uygulanamayacağı veya tercih edilmeyeceği hastalarda bir alternatif olarak kullanılır. Hastanın genel sağlık durumu, yaş, yan etki toleransı ve spesifik hastalık özellikleri, tedavi seçimini etkileyen önemli faktörlerdir. Her hasta için tedavi yaklaşımı, multidisipliner bir ekip tarafından değerlendirilerek belirlenir.
Rektum Kanserinde Rektumun Korunmasının Önemi
Distal rektum kanserlerinde rektumun korunması hem tedavi süreci hem de hastanın yaşam kalitesi açısından büyük bir öneme sahiptir. Hastanın kalan yaşam süresinde karnına torba takılmaksızın normal yoldan dışkısını yapabilme becerisinin sürdürülmesidir. İşte bu konuyla ilgili bazı önemli noktalar:
- Yaşam Kalitesinin Korunması: Rektumun korunması, hastanın yaşam kalitesini doğrudan etkiler. Özellikle alt rektum yerleşimli tümörlerde rektumun cerrahi olarak çıkarılması, hastanın dışkı kontrolünü önemli ölçüde etkileyebilir ve kolostomiye (karın duvarına dışkı torbası yerleştirilmesi) ihtiyaç duyabilir. Kolostomi, hastanın sosyal ve psikolojik durumunu olumsuz etkileyebilir, bu nedenle rektumun korunması, yaşam kalitesinin yüksek tutulmasına katkıda bulunur.
- Fonksiyonel Sonuçlar: Rektumun korunması, rektal ve anal fonksiyonların mümkün olduğunca korunmasını sağlar. Rektumun çıkarılmasının ardından, anal sfinkter fonksiyonlarını koruyabilmek zor olabilir ve bu da dışkılama problemlerine yol açabilir. Rektumun korunması, anal kontinansın (anüsün dışkıyı tutabilme fonksiyonu) devam etmesini sağlar ve hastaların normal dışkılama alışkanlıklarını koruyabilme şansını artırır.
- Onkolojik Sonuçlar: Rektumun korunması, onkolojik başarıyla ilişkilidir. Özellikle erken evre kanserlerde, tümörün yeterince çıkarılması ve rektumun korunması, hastalığın nüks riskini azaltabilir ve uzun dönem sonuçlarını iyileştirebilir. Ancak, tümörün tam olarak çıkarılması ve kanserin yayılmasının engellenmesi gerektiğinden, cerrahinin kapsamı ve teknikleri dikkatle değerlendirilmelidir.
- Psikolojik ve Sosyal Etkiler: Rektumun korunması, hastanın psikolojik iyilik hali ve sosyal entegrasyonu açısından önemlidir. Kolostomi gereksinimi ve dışkı kontrol sorunları, hastaların sosyal yaşamlarını ve psikolojik durumlarını etkileyebilir. Rektumun korunması, bu tür olumsuz etkileri azaltabilir ve hastaların sosyal ve psikolojik iyilik halleri üzerinde olumlu bir etki yapabilir.
Distal rektum (rektumun alt, anüse komşu son bölümü) kanserlerinde rektumun korunması, tedavi sürecinde önemli bir hedeftir. Bu yaklaşım, yaşam kalitesini artırır, fonksiyonel sonuçları iyileştirir ve hastaların psikolojik ve sosyal iyilik hallerini korur. Modern tedavi yöntemleri ve cerrahi teknikler, rektumun korunmasına olanak tanırken, onkolojik başarıyı da sağlamayı hedefler.
Rektum Kanseri Kemoradyoterapi Sürecinde Hasta Nelere Dikkat Etmeli?
Rektum kanseri tedavisinde kemoradyoterapi, kemoterapi ve radyoterapinin birlikte uygulanması anlamına gelir ve özellikle lokal olarak ilerlemiş rektum kanserlerinde sıkça tercih edilir. Bu tedavi süreci hastalar için fiziksel ve duygusal olarak zorlayıcı olabilir. Bu nedenle, kemoradyoterapi sırasında hastaların dikkat etmesi gereken bazı önemli noktalar vardır.
- Tedavi Planını ve Randevuları Takip Etme: Kemoradyoterapi genellikle haftada 5 gün radyoterapi ve belirli aralıklarla kemoterapi seanslarından oluşur. Tedavi planına sadık kalmak, tedavi etkinliği açısından kritik önem taşır. Hastalar, tüm randevularına zamanında gitmeli ve tedavi programını eksiksiz bir şekilde takip etmelidir. Tedavi sürecinde herhangi bir değişiklik veya gecikme olduğunda, hastaların tedavi ekibiyle sürekli iletişimde kalması gerekir. Bu, olası yan etkilerin yönetimi ve tedavi sürecinin gerektiği gibi ilerlemesi için önemlidir.
- Yan Etki Yönetimi: Kemoradyoterapi, hem kemoterapinin hem de radyoterapinin yan etkilerine yol açabilir. Bu yan etkilerin yönetimi, tedavi sürecinin daha rahat geçmesine yardımcı olur.
- Cilt Reaksiyonları: Radyoterapi alanında ciltte kızarıklık, tahriş ve yanma hissi gelişebilir. Hastalar, ciltlerini temiz ve kuru tutmalı, doktorun önerdiği cilt bakım ürünlerini kullanmalı ve ciltlerini tahriş edecek dar giysilerden kaçınmalıdır.
- Gastrointestinal (mide, barsak ve karaciğer) Yan Etkiler: Kemoterapi ve radyoterapi, ishal, bulantı, kusma ve rektal tahrişe neden olabilir. Hastalar, doktorun önerdiği diyet planını takip etmeli ve bol su içmelidir. Lif oranı düşük, kolay sindirilebilir gıdalar tüketmek, gastrointestinal yan etkilerin azaltılmasına yardımcı olabilir.
- Yorgunluk: Tedavi sırasında birçok hasta yorgunluk hissi yaşar. Bu nedenle hastaların dinlenmeye özen göstermesi, enerji seviyelerini yüksek tutmak için yeterli uyku alması ve kendilerini yorgun hissettiklerinde dinlenmeleri önemlidir.
- Kan Değerleri: Kemoterapi kan hücrelerini etkileyebilir, bu da enfeksiyon riskini artırabilir veya kanama riskini yükseltebilir. Hastalar düzenli kan testleri yaptırmalı ve doktorlarıyla sonuçları hakkında konuşmalıdır. Özellikle ateş, kanama veya enfeksiyon belirtileri fark ettiklerinde hemen doktora başvurmalıdırlar.
- Beslenme ve Sıvı Alımı: Tedavi sırasında, sağlıklı ve dengeli beslenmek vücudun iyileşme sürecini destekler. Protein açısından zengin gıdalar (et, balık, yumurta, süt ürünleri) ve sebzeler tüketmek önemlidir. Aynı zamanda, yeterli miktarda kalori alımına dikkat edilmeli, beslenme yetersizlikleri durumunda besin takviyeleri düşünülmelidir. Bol su içmek, vücudun toksinlerden arınmasına yardımcı olur ve tedavi sırasında oluşabilecek dehidrasyonu önler. Hastalar günde en az 8-10 bardak su içmeli ve susuzluk hissetmeden su tüketmeye özen göstermelidir.
- Fiziksel Aktivite ve Egzersiz: Düzenli, hafif egzersizler (örneğin yürüyüş veya yoga) yorgunlukla başa çıkmaya yardımcı olabilir ve genel sağlık durumunu iyileştirebilir. Ancak, hastalar kendilerini aşırı yormamalı ve egzersiz programlarını doktorlarına danışarak belirlemelidir.
- Psikolojik Destek ve Ruh Sağlığı: Kemoradyoterapi süreci hem fiziksel hem de duygusal olarak zorlayıcı olabilir. Bu süreçte psikolojik destek almak, stres ve kaygı yönetimine yardımcı olabilir. Hastalar, bir terapist veya danışmanla görüşmeyi, destek gruplarına katılmayı veya meditasyon gibi rahatlatıcı aktiviteler yapmayı düşünebilir.
- Aile ve Arkadaş Desteği: Aile ve arkadaşlardan alınan duygusal destek, hastaların moralini yüksek tutmasına yardımcı olabilir. Hastalar, yakınlarıyla duygularını paylaşmaktan çekinmemeli ve gerektiğinde destek istemelidir.
- Reçeteli İlaçlar ve Takviyeler: Tedavi süresince doktor tarafından reçete edilen ilaçlar düzenli olarak kullanılmalıdır. Hastalar, kemoterapi veya radyoterapi ile etkileşime girebilecek herhangi bir vitamin, bitkisel takviye veya reçetesiz ilaç kullanmadan önce mutlaka doktorlarına danışmalıdır.
- Yan Etki Belirtilerini İzleme ve Doktora Bildirme: Kemoradyoterapi sırasında ortaya çıkabilecek yan etkileri izlemek ve bu belirtileri günlük olarak not almak önemlidir. Bu, tedavi ekibine yan etkilerin şiddetini ve tedaviye yanıtı değerlendirme konusunda yardımcı olabilir. Ciddi yan etkiler veya beklenmedik semptomlar ortaya çıktığında, hastaların derhal doktorlarına başvurmaları gerekir. Erken müdahale, yan etkilerin yönetimini ve hastanın tedaviye uyumunu artırabilir.
- Hijyen ve Enfeksiyon Önleme: Tedavi sırasında bağışıklık sistemi zayıflayabileceğinden, enfeksiyon riski artar. Hastalar, ellerini sık sık yıkamalı, kalabalık yerlerden kaçınmalı ve enfekte insanlarla temastan kaçınmalıdır. Ayrıca, kesik ve yaralanmalardan kaçınmak için dikkatli olunmalıdır.
Rektum kanseri tedavisinde kemoradyoterapi süreci zorlu olabilir, ancak doğru yönetim ve dikkat ile bu sürecin yan etkileri en aza indirilebilir ve tedavi etkinliği artırılabilir. Hastaların tedavi sürecinde doktorlarıyla yakın iletişimde olmaları, beslenme ve hidrasyona dikkat etmeleri, fiziksel aktiviteyi ihmal etmemeleri ve duygusal destek almaları önemlidir. Bu öneriler doğrultusunda, hastalar kemoradyoterapi sürecini daha rahat ve etkin bir şekilde geçirebilir. Kemoradyoterapi, hem kemoterapinin hem de radyoterapinin yan etkilerine yol açabilir. Bu yan etkilerin erken tanınması ve doğru yönetimi, tedavi sürecinin daha rahat geçmesine yardımcı olur.
Lokalize veya Lokal İleri Evre dMMR / MSI-High Rektum Kanserinde Neoadjuvan İmmünoterapinin Rolü
dMMR (DNA Mismatch Repair eksikliği) ve MSI (Mikrosatellit Instabilite) yüksek rektum kanserleri, immünoterapilere karşı yüksek yanıt oranları gösterir. dMMR / MSI yüksek (MSI-H) rektum kanserlerinde, neoadjuvan immünoterapiler standart tedavi seçenekleri olarak öne çıkmaktadır. Yapılan son çalışmalar bu alanda umut verici sonuçlar göstermiştir ve tedavi yaklaşımlarında önemli bir değişimi işaret etmektedir.
Cercek ve Arkadaşlarının Çalışması
Prospektif faz 2 çalışmasında, dMMR lokalize ileri evre rektum kanseri (LARC) hastaları, 9 döngü dostarlimab (anti-PD-1) ile tedavi edildiğinde, tüm hastalarda tam klinik yanıt (cCR) gözlemlendi. Bu durum, kemoterapi, radyoterapi ve cerrahiden kaçınmayı mümkün kılmıştır. Takip sürecinde, hastaların %100'ü klinik tam yanıt gösterdi ve 0 ila 36 ay süren takipte nüks bildirilmemiştir. Bu sonuç, dMMR/MSI yüksek rektum kanserlerinde immünoterapinin büyük bir tedavi potansiyeline sahip olduğunu göstermektedir.
NICHE Denemesi
Bu çalışmada, dMMR/MSI yüksek kolon kanserli hastalar, ipilimumab (anti-CTLA-4) ve nivolumab (anti-PD-1) kombinasyonu ile tedavi edilmiştir. 20 hastadan 19'u büyük patolojik yanıt (MPR) gösterirken, 12 hasta patolojik olarak tam yanıt (pCR) aldı. NICHE-2 çalışmasında ise, 112 hasta üzerinde yapılan tedavide %67 patolojik tam yanıt ve %98’inde majör patolojik yanıt oranı elde edildi ve hastaların hiçbirinde nüks gözlemlenmedi.
dMMR / MSI Rektum Kanserlerinde Neoadjuvan İmmünoterapiler
Çalışmalar, immünoterapilerin (dostarlimab, sintilimab vb.) dMMR / MSI yüksek rektum kanserlerinde etkili olduğunu ve bazı hastalarda yaşam kalitesini artırarak radikal cerrahilerin yerini alabileceğini göstermiştir.
Tedavi Süresi ve Kombinasyonlar
Neoadjuvan immünoterapinin etkili olup olmadığını belirlemek için tedavi süresi ve kombinasyon tedavilerinin rolü tartışılmaktadır. dMMR / MSI yüksek rektum kanserlerinde, anti-PD-1 monoterapinin genellikle yeterli olduğu görülürken, kolon kanserinde daha fazla veri gerekmektedir. İmmünoterapilere yanıt gösteren hastaların cerrahiye gerek kalmadan izlenmesi önemlidir. Ancak uzun dönem sonuçlar henüz net değildir ve yerel tekrar riskleri göz önünde bulundurularak sıkı izleme gereklidir.
Biyobelirteçlerin Rolü
İmmünoterapilere yanıtı tahmin edebilmek için biyomarkerlerin belirlenmesi, hasta seçiminde ve tedavi modifikasyonlarında önemli rol oynayacaktır. Neoadjuvan immünoterapiler, dMMR / MSI yüksek rektum kanserlerinde çığır açıcı sonuçlar sunmakta ve potansiyel olarak hastaların kemoterapi, radyoterapi ve cerrahiden kaçınmalarını sağlayabilmektedir. Klinik uygulamada, bu tedavilerin etkinliği ve uzun dönem sonuçları hakkında daha fazla veri toplamak için araştırmalar devam etmektedir.
Metastatik (Dördüncü Evre) Rektum Kanserinde Tedavi
Metastatik Rektum Kanserli dMMR / MSI-high Hasta Grubu
Bu grup için tedavi seçenekleri arasında immünoterapiler öne çıkmaktadır. Bu tedavi yaklaşımları, hastalığın moleküler özelliklerine bağlı olarak daha etkili olabilir ve özellikle bu gruptaki hastalar için umut verici sonuçlar sağlamaktadır.
Metastatik Rektum Kanserli dMMR / MSI-high Hasta Grubunda Sistemik Tedavi
Metastatik rektum kanseri, kanserin rektum dışına yayıldığı durumu ifade eder. dMMR (mismatch repair deficient) veya MSI-high (microsatellite instability-high) olarak tanımlanan hastalar, genetik olarak daha farklı bir profil sergiler ve bu durum tedavi yaklaşımlarını etkiler. Bu hasta grubunda sistemik tedavi, genellikle immünoterapilerle yönlendirilir. dMMR / MSI-high hastalarda immünoterapiler, standart tedavi seçenekleri arasında öne çıkar. Bu tedaviler, bağışıklık sisteminin kanser hücrelerine karşı savaşmasını teşvik eder.
PD-1/PD-L1 İnhibitörleri
Pembrolizumab (Keytruda) ve Nivolumab (Opdivo): Bu ilaçlar, bağışıklık sisteminin tümör hücrelerini tanımasını ve yok etmesini sağlar. dMMR / MSI-high hastalarda, bu tedaviler genellikle yüksek etkinlik gösterir. Pembrolizumab ve nivolumab gibi PD-1 inhibitörleri, bu hasta grubunda yüksek yanıt oranları ile ilişkilidir.
CTLA-4 İnhibitörleri
Ipilimumab (Yervoy): Bu ilaç, bağışıklık sisteminin aktivitesini artırarak kanser hücrelerine karşı etkili bir yanıt oluşturur. Çoğunlukla PD-1/PD-L1 inhibitörleri ile kombinasyon halinde kullanılır.
KEYNOTE-177 Çalışması: Pembrolizumabın, dMMR / MSI-high rektum kanseri hastalarında, kemoterapiye kıyasla daha yüksek bir yanıt oranı ve daha uzun süren progresyonsuz sağkalım sağladığını göstermiştir.
CheckMate 142 Çalışması: Nivolumab ve ipilimumab kombinasyonunun, dMMR / MSI-high hastalarda yüksek oranda objektif yanıt sağladığı ve tedaviye iyi yanıt veren hasta grubunda etkililiğini artırdığı bildirilmiştir.
Kemoterapiler özellikle başlangıç tedavisinde dMMR / MSI-high hastalarda immünoterapilere kıyasla daha az etkili olabilir. Ancak bazı hastalarda, immünoterapinin etkili olmadığı durumlarda kemoterapi kullanılabilir. FOLFOX veya FOLFIRI gibi kemoterapi rejimleri, hastanın genel sağlık durumuna göre tercih edilebilir.
Hedefe yönelik tedaviler, tümörün özel genetik veya moleküler özelliklerine yönelik olarak uygulanır. Ancak, dMMR / MSI-high hastalarda immünoterapiler genellikle daha etkili olduğu için hedefe yönelik tedavi kullanımı sınırlıdır.
Metastatik rektum kanseri ve dMMR / MSI-high profiline sahip hastalarda sistemik tedavi, genellikle immünoterapilere dayanır. PD-1/PD-L1 inhibitörleri, bu hastalarda yüksek etkinlik gösterebilirken, kemoterapi ve hedefe yönelik tedavi, genellikle immünoterapilere ek olarak veya gerektiğinde kullanılır. NGS testleri, tedavi planının kişiselleştirilmesinde ve en uygun tedavi seçeneklerinin belirlenmesinde kritik rol oynar. Tedavi sürecinde hastaların ve ailelerin, tedavi seçenekleri ve beklentiler hakkında doktorlarıyla açık bir iletişim kurmaları önemlidir.
Metastatik Rektum Kanserli pMMR / MSI-Stabil Hasta Grubu
Bu grup, tedavi yaklaşımları açısından daha ayrıntılı bir şekilde incelenmelidir. pMMR/MSI-stabil hastalar şu alt gruplara ayrılabilir:
Metastatik Rektum Kanserli pMMR/MSI-Stabil, Potansiyel Rezeke Edilebilir (Oligometastatik) Hasta Grubu
- Sınırlı Karaciğer Metastazlı Hasta Grubu: Karaciğerde sınırlı sayıda metastaz bulunur ve cerrahi müdahale ile tümörlerin çıkarılması mümkündür. Bu hastalar, genellikle cerrahi tedavi ve ek adjuvan kemoterapi veya radyoterapi seçenekleri ile iyileştirilebilir.
- Sınırlı Rezeke Edilebilir Akciğer Metastazlı Hasta Grubu: Akciğerde sınırlı sayıda metastazı olan ve cerrahi müdahaleyle çıkarılabilecek durumdaki hastalar. Cerrahi müdahale ve takip eden sistemik tedavi önerilir.
- Sınırlı Peritoneal (Karın Zarı) Metastazlı Hasta Grubu: Peritoneumda sınırlı sayıda metastazı olan hastalar. Cerrahi müdahale ve ek tedavi seçenekleri değerlendirilir.
Tüm bu tanımlanan hasta grubunda bilimsel veriler eşliğinde ameliyat öncesi ve/veya sonrası kemoterapi ve hedefe yönelik tedaviler bilimsel veriler ve hekimin tercihi doğrultusunda uygulanır.
Metastatik Rektum Kanserli pMMR/MSI-Stabil Karaciğer Metastazlı, Rezeke Edilemez Ancak Karaciğer Nakline Uygun Hasta Grubu
Bu hasta grubunda, karaciğerde metastazlar cerrahi olarak çıkarılamasa da karaciğer nakli için uygunluk değerlendirilir. Bu hastalarda aranan en önemli koşul karaciğer dışı organlarda metastaz olmaması ve nakil öncesi sistemik tedaviden önemli oranda yarar görmesidir.
TRANSMET çalışması, kemoterapi ve karaciğer naklinin kombinasyonunun bu hastalar üzerindeki etkilerini değerlendirmiştir.
Bu çalışmada FOLFOX ve FOLFIRI gibi kemoterapi rejimleri, metastazları küçültmek ve hastalığın ilerlemesini kontrol altında tutmak amacıyla kullanılmıştır. Nakil öncesinde hastalar genellikle kemoterapi alır. Nakil sonrası da devam eden kemoterapi ile metastazların kontrolü sağlanır.
TRANSMET Çalışması Sonuçları
Genel Sağkalım (OS): Karaciğer nakli ile tedavi edilen hastaların 5 yıllık genel sağkalım oranı %57 iken, sadece kemoterapi alan hastaların oranı %13'tür.
Hastalıkta İlerlemesiz Sağkalım (PFS): Karaciğer nakli yapılan hastalarda 3 yıllık PFS oranı %33, 5 yıllık PFS oranı ise %20 bulunmuştur. Kemoterapi yalnızca tedavi edilen hastalarda bu oranlar %4 ve %0 olarak gözlemlenmiştir.
TRANSMET çalışması, karaciğer naklinin kemoterapiye eklenmesinin metastatik rektum kanseri olan hastalarda yaşam süresi ve hastalığın kontrolü üzerinde olumlu etkiler yarattığını göstermiştir. Karaciğer nakli, metastazların küçülmesini ve uzun vadeli sağkalımı iyileştirmeyi destekler. Ancak, hasta seçimi mutlaka multidsipliner bir ekip tarafınca yapılmalı, hastalar tedavi sürecinde dikkatli izlenmelidir.
Metastatik Rektum Kanserli pMMR/MSI-Stabil İnkürabl (Cerrahiye Hiçbir Koşulda Uygun Olmayan) Hasta Grubu
Bu grup, cerrahi müdahaleye uygun olmayan, geniş metastazlar veya ileri evre hastalığı olan hastalardır. Tedavi genellikle sistemik tedavi ve destekleyici bakım ile sınırlıdır. Bu hastalar için hedeflenmiş tedavi ve kemoterapi seçenekleri değerlendirilir.
Sistemik Tedavi Nedir ve Nasıl Uygulanır?
Metastatik rektum kanseri olan ve cerrahi müdahaleye uygun olmayan hastalarda, tedavi genellikle sistemik tedavi ile yapılır. Bu tedavi, tüm vücutta kanser hücrelerini hedef alarak etkili olmaya çalışır. Sistemik tedavi şu şekildedir:
Kemoterapi
Kemoterapi ilaçları, kanser hücrelerini öldürmek veya büyümelerini durdurmak amacıyla kullanılır. Genellikle damar yoluyla (intravenöz) uygulanır ve birkaç hafta süren kürler halinde yapılır. En yaygın kemoterapi rejimleri: 5FU, Oksaliplatini Lökovorinden oluşan FOLFOX, 5FU, İrinotekan, Lökovorinden oluşan FOLFIRI, 5FU, İrinotekan, Oksaliplatin, Lökovorinden oluşan FOLFIRINOX, Kapesitabin ve Oksaliplatinden oluşan CAPOX, Triflorudin Tipirasil, Kapesitabin monoterapi rejimleridir.
Hedefe Yönelik Tedavi: Bu tedavi, kanser hücrelerinin belirli özelliklerini hedef alır. Kanserin genetik yapısına göre seçilen ilaçlar, kanser hücrelerinin büyümesini engellemeye çalışır. Bu tedavi genellikle tablet şeklinde veya damar yoluyla uygulanır.
NGS (Next Generation Sequencing) Nedir? Metastatik Rektum Kanserinde Kullanım Alanı Nedir?
NGS, kanser hücrelerinin genetik materyalini analiz eden bir testtir. Bu test, tümörün genetik değişikliklerini detaylı bir şekilde inceleyerek, hangi tedavi seçeneklerinin daha etkili olabileceğini belirlemeye yardımcı olur. NGS şu durumlarda yapılmalıdır: Tanı sonrasında mümkün olan en kısa sürede kanserin genetik yapısını anlamak ve en uygun tedavi seçeneğini belirlemek için yapılır.
NGS sonuçları, tümörünüzün genetik yapısını ve özelliklerini belirler. NGS sonuçlarına göre tümörde bulunan özel genetik değişiklikler hedefe yönelik tedavi seçeneklerini belirler. Örneğin, belirli gen mutasyonlarına sahip tümörler için özel ilaçlar kullanılabilir. NGS sonuçlarına göre mevcut tedavi rejimleri değiştirilebilir veya yeni tedavi seçenekleri eklenebilir. Örneğin, belirli genetik değişiklikler immünoterapilerle daha iyi tedavi edilebilir. Kişiselleştirilmiş tedavi planı oluşturulmasında belirleyicidir. NGS verileri, hangi tedavilerin sizin özel durumunuza en uygun olduğunu belirlemeye yardımcı olur.
İnkürabl rektum kanseri hastalarında tedavi, genellikle sistemik tedavi yöntemleri ile yapılır. NGS testleri, kanserin genetik yapısını belirleyerek tedaviye yön verir ve kişiselleştirilmiş tedavi planları oluşturulmasını sağlar. Bu süreçte doktorunuzla detaylı bir şekilde konuşarak, en uygun tedavi planını belirlemek önemlidir.
Metastatik Kolorektal Kanser Hastalarında Kişiye Özel Tedavi Seçimi
Metastatik kolorektal kanser tedavisinde, kişiye özel yaklaşımlar kritik önem taşır. Tedavi planlamasında kullanılan genetik ve moleküler analizler, hastaların yanıt verme olasılıklarını ve tedaviye uygunluklarını belirlemede önemli rol oynar.
Yeni Nesil Tümör Genetik Dizileme (NGS)
NGS, kanser hücrelerindeki genetik değişiklikleri (mutasyonları) belirlemek için kullanılan bir tekniktir. Özellikle KRAS, NRAS ve BRAF gibi genlerdeki mutasyonlar, rektum kanseri tedavisinde belirli hedefe yönelik tedavilere yanıtı öngörmek için test edilir. Bu genetik değişikliklerin tespiti, tedavi sürecinin kişiselleştirilmesine ve hastanın belirli tedavilere yanıt verip vermeyeceğinin tahmin edilmesine yardımcı olabilir.
Rektum kanseri bilimsel verileri sıklıkla kolon ve rektum kanserlerinin birlikte dahil edildiği çalışmalardan elde edilir. Kolorektal kanser (KRK) tedavisinde, KRAS, NRAS ve BRAF mutasyonlarının yanı sıra, yeni nesil tümör genetik dizileme teknikleri sayesinde farklı genetik hedefler de belirlenmiştir. Bu genetik değişiklikler, hastalara daha kişiselleştirilmiş ve etkili tedavi seçenekleri sunmaktadır. Aşağıda kolorektal kanserlerden elde edilme bilimsel veriler doğrultusunda rektum kanserinde hedeflenebilecek diğer önemli genetik değişiklikler ve bunlara yönelik tedavi yaklaşımları bilimsel veriler eşliğinde açıklanmaktadır.
RAS Paneli, BRAF ve NGS Verileri
RAS Mutasyonları
RAS genleri (KRAS ve NRAS), kanser hücrelerinin büyümesini ve çoğalmasını düzenleyen önemli genlerdir. Kolorektal kanserde RAS mutasyonları, tedaviye yanıtı etkileyebilir. Özellikle KRAS ve NRAS mutasyonları, anti-EGFR (epidermal büyüme faktörü reseptörü) tedavilerine yanıtı azaltır. Bu nedenle, RAS genlerinde mutasyon varlığı, anti-EGFR tedavisi için hastaların uygunluğunu belirlemede kullanılır. RAS mutasyonu pozitif hastalarda anti-EGFR tedavileri (örneğin setuksimab veya panitumumab) önerilmez. Bunun yerine, diğer hedefe yönelik tedavi seçeneklerinden olan antianjiojenik ilaçlar (Bevasizumab, Aflibercept) FOLFOX veya FOLFIRI gibi tedavi şemalarına ilave edilir. Ayrıca, RAS mutasyonları negatif olan hastalarda anti-EGFR tedavileri (Setuksimab, Panitimumab) kullanılarak daha iyi yanıtlar elde edilebilir.
BRAF V600E
BRAF mutasyonu, kolorektal kanserde kötü prognozla ilişkilidir ve tedaviye yanıtı etkiler. BRAF V600E mutasyonu taşıyan hastalar genellikle daha olumsuz prognozu gösterirler ve tedavi planları bu mutasyonun varlığına göre şekillendirilir. BRAF mutasyonu pozitif olan hastalarda, BRAF inhibitörleri gibi hedefe yönelik tedaviler kullanılabilir. Ayrıca, BRAF mutasyonu olan hastalar genellikle daha yoğun tedavi yaklaşımlarına ihtiyaç duyarlar ve genellikle kombinasyon tedavileri tercih edilir.
NGS sonuçlarında HER2 amplifikasyonu gibi ek biyomarkerler tespit edildiğinde, meme kanseri tedavisinde olduğu gibi HER2 hedefli tedaviler eklenebilir. Ayrıca, diğer mutasyonlar için uygun hedefe yönelik tedaviler belirlenebilir.
Metastatik kolorektal kanser tedavisinde, RAS paneli, BRAF mutasyonları ve NGS verileri, kişiye özel tedavi yaklaşımlarının belirlenmesinde kritik rol oynar. Bu genetik ve moleküler testler, tedavi seçeneklerini optimize ederek, hastaların tedaviye yanıtını artırabilir ve prognozu iyileştirebilir. Her hastanın genetik profiline göre uyarlanmış bir tedavi planı, tedavi sürecinin etkinliğini ve hastanın yaşam kalitesini önemli ölçüde artırabilir.
HER2 Aşırı İfadesi
ER2 (ERBB2) reseptörünün aşırı ekspresyonu, kolon ve rektum kanseri yaklaşık %2-3'ünde görülmektedir.
- Trastuzumab: Meme kanseri tedavisinde kullanılan bu monoklonal antikor, HER2 pozitif KRK hastalarında da etkinlik göstermiştir.
- Pertuzumab: Trastuzumab ile kombinasyon halinde kullanıldığında etkinliği artırmaktadır.
- Lapatinib ve Tukatinib: Küçük molekül tirozin kinaz inhibitörleri olarak HER2 sinyal yolunu hedefler.
- Trastuzumab derukstecan: HER2 hedefli bir antikor-ilaç konjugatıdır (ADC). Trastuzumab'a bağlı bir topoisomeraz I inhibitöründen oluşan bir kemoterapötik ajan içerir. HER2 pozitif hücrelere bağlanarak bu kemoterapi ajanını hücre içine taşır ve hedef hücrede DNA hasarı oluşturarak hücre ölümünü sağlar. DESTINY-CRC01 adlı faz II çalışmada, trastuzumab derukstecan, HER2 pozitif, daha önce tedavi almış metastatik kolorektal kanserli hastalarda %45'lik bir objektif yanıt oranı göstermiştir. Bu, HER2 hedefli tedavilerin kolorektal kanserli hastalarda etkin olabileceğini ve trastuzumab derukstecanın bu alandaki potansiyelini ortaya koymaktadır.
NTRK Füzyonları: NTRK gen füzyonları nadir olmakla birlikte, çeşitli solid tümörlerde olduğu gibi KRK'de de görülmektedir.
- Larotrektinib ve Entrektinib: NTRK gen füzyonlarını hedefleyen ve tümör tipi bağımsız olarak onaylanan ilaçlardır. Çeşitli faz I ve II çalışmalarda, bu ilaçların yüksek yanıt oranları ve uzun süreli yanıtlar sağladığı gösterilmiştir. NTRK füzyonları nadirdir ve tüm hastaların %0.2-0.4'ünde ortaya çıkar. NTRK füzyonlu KRK hastalarında larotrektinib ile yapılan çalışmalarda, objektif yanıt oranı yaklaşık %30-50 arasında değişmiştir. Bu oran, tümör tipine ve hastanın genel durumuna bağlı olarak değişiklik gösterebilir.
PIK3CA Mutasyonları: PIK3CA gen mutasyonları kolorektal kanserli hastalarının yaklaşık %10-20'sinde görülür ve PI3K/AKT/mTOR yolunun aktivasyonuna neden olur.
- Alpelisib: Kolorektal kanserde PIK3CA mutasyonlarının, hastaların yaklaşık %10-20'sinde görüldüğünü biliyoruz. Bu mutasyonlar, PI3K yolunu etkileyerek tümör hücrelerinin büyümesine katkıda bulunuyor. Alpelisib, bu mutasyonları hedefleyen bir PI3K inhibitörü olarak dikkat çekiyor. Çeşitli klinik çalışmalarda alpelisibin etkinliği araştırıldı. Örneğin, FAIRLANE çalışmasında, PIK3CA mutasyonlu hastalarda alpelisib ve panitumumab kombinasyonu %16 yanıt oranı sağladı ve ortanca progresyonsuz sağkalım süresi 5.3 ay olarak raporlandı. CESAR çalışmasında ise alpelisib ve setuksimab kombinasyonu %13.3'lük bir yanıt oranı ve 3.7 aylık progresyonsuz sağkalım süresi gösterdi. Ayrıca, ProSpect Trial'da alpelisib ve irinotekan kombinasyonu %18.5'lik bir yanıt oranı sağladı ve progresyonsuz sağkalım süresi 4.1 ay olarak bildirildi.
Bu sonuçlar umut verici olsa da, yanıt oranlarının halen düşük olduğunu ve daha fazla araştırma gerektiğini vurgulamak önemli. Gelecekteki çalışmalar, bu mutasyonların daha etkin bir şekilde hedeflenmesi için bize rehberlik edecektir. mTOR İnhibitörleri: Everolimus gibi ilaçlar, bu yolun inhibisyonunda kullanılmaktadır. Erken faz çalışmalarda, PI3K ve mTOR inhibitörlerinin sınırlı fakat belirgin etkinlik gösterdiği bildirilmiştir.
MET, ALK ve ROS Amplifikasyonu ve Mutasyonları
MET proto-onkogenindeki amplifikasyon ve mutasyonları ve füzyonları, tümör hücrelerinin kontrolsüz büyümesi ve metastazı ile ilişkilidir. Kolorektal kanserde nadir görülen bazı genetik değişiklikler, özellikle MET amplifikasyonu ve ROS1/ALK füzyonları, tedaviye dirençli olabilen hastalarda yeni hedefler sunuyor. Krizotinib ve kabozantinib, bu hedeflere yönelik tedaviler olarak incelenmiştir.
- Krizotinib: MET amplifikasyonu veya ROS1/NTRK füzyonları olan kolorektal kanser hastalarında krizotinibin etkinliği araştırıldı. Örneğin, çeşitli faz II çalışmalarında, MET amplifikasyonu olan hastalarda krizotinibin objektif yanıt oranı %10-20 arasında değişmiştir. ROS1 veya NTRK füzyonları olan hastalarda da umut verici sonuçlar elde edilmiştir, ancak bu mutasyonların kolorektal kanserde nadir olması nedeniyle geniş çaplı veriler sınırlıdır.
- Kabozantinib: MET amplifikasyonu veya RET/NTRK füzyonları taşıyan kolorektal kanser hastalarında cabozantinib incelenmiştir. Özellikle MET amplifikasyonu olan hastalarda, kabozantinibin yanıt oranları %15-25 arasında raporlanmıştır. Ayrıca, RET füzyonları olan hastalarda da benzer yanıtlar gözlemlenmiştir.
Her iki ilaç da belirli alt gruplarda etkinlik göstermiş olsa da, yanıt oranlarının halen sınırlı olduğunu ve daha fazla araştırmaya ihtiyaç duyulduğunu vurgulamak önemlidir. Bu tedaviler, ileri evre kolorektal kanserde spesifik hedeflere yönelik kişiselleştirilmiş tedavi seçenekleri sunmaktadır.
- BRAF V600E Mutasyonu: Hastaların yaklaşık %8-10'unda görülen ve genellikle kötü prognozla ilişkilendirilen bir genetik değişikliktir. Bu mutasyon, hücre içi sinyal yollarını aktif hale getirerek tümör hücrelerinin kontrolsüz büyümesine neden olur.
- BRAF İnhibitörleri: BRAF V600E mutasyonlu kolorektal kanser hastalarında, BRAF inhibitörleri, özellikle enkorafenib etkili olabilir. Ancak, tek başına kullanıldığında genellikle sınırlı bir yanıt sağlar çünkü tümör hücreleri alternatif yollarla tedaviye direnç geliştirebilir.
- Kombinasyon Tedavileri: Yapılan çalışmalar, BRAF inhibitörlerinin MEK inhibitörleri ve anti-EGFR tedavileri ile kombinasyon halinde kullanıldığında daha etkili olduğunu göstermiştir. Örneğin, BEACON CRC çalışmasında, enkorafenib, binimetinib ve setuksimab kombinasyonu %26'lık bir yanıt oranı sağladı ve progresyonsuz sağkalım süresi ortalama 4.3 ay olarak bildirildi. Genel sağkalım süresi ise 9.3 ay olarak ölçüldü.
FGFR Alterasyonları: Fibroblast büyüme faktörü reseptörü (FGFR) genindeki mutasyonlar ve füzyonlar, KRK'de nadir görülür. Bu çalışmada, kolorektal kanserli hastalarda FGFR2 ve FGFR3 mutasyonlarının sıklığı araştırılmıştır. FGFR2 mutasyonları kolorektal kanserlerde yaklaşık %5-10 oranında ve FGFR3 mutasyonlarının ise daha düşük bir sıklıkta görülür.
- Erdafitinib ve Pemigatinib: Çalışma, FGFR inhibitörlerinin bazı hastalarda yanıt oranlarını artırabileceği, ancak tedaviye yanıtın genellikle kısa süreli olabileceğini vurgulamaktadır. FGFR hedefli tedavi stratejilerinin, kombinasyon terapileri ve bireyselleştirilmiş yaklaşımlar ile daha etkili hale getirilebileceği öne sürülmektedir.
RET Füzyonları: RET gen füzyonları nadir olmakla birlikte, tespit edildiklerinde hedeflenebilir.
- Selperkatinib ve Pralsetinib: RET inhibitörleri olarak kullanılmaktadır. RET füzyonlu solid tümörlerde bu ilaçların etkinliği gösterilmiştir, ancak kolorektal kansere özel veriler sınırlıdır.
Yeni nesil tümör genetik dizileme, kolorektal kanser tedavisinde kişiselleştirilmiş yaklaşımların geliştirilmesine önemli katkılar sağlamaktadır. Hastaların tümör profillerinin detaylı analizi, uygun hedefli tedavilerin seçilmesini ve böylece tedavi etkinliğinin artırılmasını mümkün kılmaktadır. Klinik pratikte, kapsamlı genetik testlerin rutin hale getirilmesi ve güncel klinik rehberlerin takip edilmesi, hastaların en iyi tedavi seçeneklerine erişimini sağlayacaktır.
Not: Bu bilgiler, 2023 yılı Ekim ayına kadar olan bilimsel veriler ve klinik çalışmalar ışığında derlenmiştir. Tedavi seçiminde her zaman multidisipliner bir yaklaşım ve güncel klinik rehberlerin dikkate alınması önemlidir.
Metastatik Rektum Kanserli pMMR/MSI-Stabil İnkürabl Hasta Grubunda Sistemik Tedavinin Amacı ve Beklentiler
Sistemik tedavi, kanser hücrelerini tüm vücutta hedef alarak etkili olmaya çalışan bir tedavi yöntemidir. Bu tedavi, kanserin yayılmasını durdurmayı, mevcut tümörleri küçültmeyi ve hastalığın ilerlemesini yavaşlatmayı amaçlar.
Sistemik tedavi, tümörlerin büyümesini ve yayılmasını kontrol altına almaya yardımcı olur. Bu, hastalığın ilerlemesini yavaşlatabilir ve hastanın yaşam kalitesini artırabilir.
Kanser, çeşitli semptomlara neden olabilir. Sistemik tedavi, bu semptomları hafifletmeye yardımcı olarak hastanın rahatlamasını sağlar. Örneğin, ağrı, kanama veya sindirim sorunları gibi problemleri azaltabilir.
Tedavi, kanserin ilerlemesini durdurarak veya yavaşlatarak yaşam süresini uzatmayı hedefler. Bu, hastanın daha uzun süre tedavi olabilmesini ve aileleriyle daha fazla zaman geçirebilmesini sağlar.
Sistemik tedavi, tedaviye yanıt verilip verilmediğini izlemek için düzenli aralıklarla yapılan testlerle değerlendirilir. Bu, tedavi planını gerektiğinde değiştirmeyi sağlar.
Sistemik tedavilerin bazı yan etkileri olabilir, ancak bunlar genellikle geçici ve tedavi edilebilir. Yan etkiler hakkında bilgi almak ve bunlarla başa çıkmak için doktorunuzla iletişimde kalmak önemlidir.
Tedavi planı ve ilaçların seçimi hastanın genel sağlık durumu, tümörün özellikleri ve tedaviye yanıt gibi faktörlere göre kişiselleştirilir. Tedavi sürecinde doktorunuz, hastalığın seyrini izleyerek planı gerektiğinde güncelleyebilir.
Sistemik tedavi, metastatik rektum kanseri olan ve cerrahiye uygun olmayan hastalar için önemli bir tedavi seçeneğidir. Tedavi, kanserin kontrol altına alınmasına, semptomların hafifletilmesine ve yaşam süresinin uzatılmasına yardımcı olabilir. Hastanın ve ailesinin tedavi süreci hakkında açık bir iletişim kurarak, tedavi sürecinin yönetilmesi ve olası yan etkilerle başa çıkılması sağlanabilir.
Rektum Kanseri Hastalarında Cerrahi, Radyoterapi ve Kemoterapi İlişkili Cinsel Problemler
Rektum kanseri tedavisi
Cerrahi, radyoterapi ve kemoterapi gibi çeşitli yaklaşımlar içerir. Bu tedavi yöntemleri, hastalığın kontrol altına alınmasında ve tedavisinde önemli bir rol oynasa da, hastaların yaşam kalitesini etkileyebilecek bazı yan etkilere neden olabilir. Cinsel işlev bozuklukları, rektum kanseri tedavisi sonrasında sık karşılaşılan ve hastaların yaşam kalitesini olumsuz etkileyebilen durumlardandır.
Cerrahi Tedavi ve Cinsel Problemler
Rektum kanserinin cerrahi tedavisi, tümörün bulunduğu yere ve büyüklüğüne bağlı olarak değişir. Rektumun tamamının veya bir kısmının çıkarılması gereken ameliyatlar (örneğin, abdominoperineal rezeksiyon veya total mezorektal eksizyon), özellikle erkeklerde cinsel işlev bozukluklarına neden olabilir.
Erektil Disfonksiyon (ED)
Cerrahi sırasında pelvis bölgesindeki sinirler ve damarlar hasar görebilir. Erkeklerde, bu durum erektil disfonksiyona (sertleşme sorunu) yol açabilir. Özellikle abdominoperineal rezeksiyon gibi daha invaziv cerrahilerde, penise giden sinirlerin zarar görme olasılığı daha yüksektir.
Ejakülasyon Problemleri ve Orgazm Değişiklikleri
Erkek hastalarda cerrahinin ardından ejakülasyon güçlükleri ve orgazm hissinde azalma yaşanabilir. Rektum kanseri cerrahisi sonrası bazı erkekler, orgazm sırasında daha az tatmin hissi yaşayabilir.
Kadınlarda Cinsel Fonksiyon Bozuklukları
Kadınlarda, rektumun çıkarılmasının ardından pelvis organları arasında oluşabilecek yapışıklıklar (adezyonlar) cinsel ilişki sırasında ağrıya (disparoni) neden olabilir. Ayrıca, cerrahi sonrası pelvik sinir hasarı, vajinal kuruluk ve orgazm güçlüklerine yol açabilir.
Radyoterapi ve Cinsel Problemler
Radyoterapi, rektum kanserinin lokal kontrolünde sıkça kullanılır. Ancak, pelvik bölgeye uygulanan radyoterapi, hem erkeklerde hem de kadınlarda cinsel işlev bozukluklarına neden olabilir.
Erkeklerde Radyoterapi
Pelvik bölgeye uygulanan radyoterapi, erektil disfonksiyon riskini artırır. Radyasyon, penil damar ve sinir yapılarında hasara yol açabilir ve bu durum, zamanla ereksiyon kaybına neden olabilir. Ayrıca, radyoterapi sonrası ejakülasyon sırasında ağrı ve azalan ejakülat hacmi gibi problemler de görülebilir.
Kadınlarda Radyoterapi
Kadınlarda pelvik radyoterapi, vajinal kuruluk, vajinal darlık (stenoz) ve cinsel ilişki sırasında ağrıya (disparoni) yol açabilir. Vajinal dokulardaki fibrozis ve elastikiyet kaybı, bu semptomların başlıca nedenlerindendir. Ayrıca, radyoterapi sonrası erken menopoz gelişebilir, bu da libido kaybı ve vajinal atrofiye yol açabilir.
Kemoterapi ve Cinsel Problemler
Kemoterapi, rektum kanseri tedavisinde sık kullanılan bir diğer yöntemdir. Kemoterapinin cinsel işlev üzerindeki etkileri genellikle daha sistemiktir ve hem erkeklerde hem de kadınlarda benzer şekilde gözlenebilir.
Libido Kaybı
Kemoterapi sırasında yaygın olarak bildirilen bir yan etki, cinsel istekte (libido) azalmadır. Bu durum, tedavinin fiziksel ve psikolojik yan etkilerine bağlı olarak gelişebilir.
Yorgunluk ve Enerji Azalması
Kemoterapi sonrası yorgunluk, cinsel aktiviteyi sınırlayabilecek bir diğer faktördür. Fiziksel enerji azaldıkça, cinsel aktiviteye olan istek de azalabilir.
Hormonal Değişiklikler
Kemoterapi, hormon seviyelerini etkileyebilir. Erkeklerde testosteron seviyelerinde azalma, kadınlarda ise östrojen seviyelerinde dalgalanmalar görülebilir. Bu hormonal değişiklikler, cinsel istek ve performansı olumsuz yönde etkileyebilir.
Cinsel Problemlerle Başa Çıkma ve Tedavi Yöntemleri
Rektum kanseri tedavisi sonrası gelişen cinsel problemlerle başa çıkmak için multidisipliner bir yaklaşım gereklidir. Hastalar, cinsel sağlık uzmanları, psikologlar ve fizyoterapistlerden destek alabilirler. Cinsel işlev bozukluklarının tedavisinde, PDE5 inhibitörleri (örneğin sildenafil), vajinal nemlendiriciler, dilatör tedavisi ve hormon replasman tedavisi gibi çeşitli yöntemler kullanılabilir. Ayrıca, pelvik taban fizyoterapisi, cinsel problemleri azaltmada etkili olabilir.
Rektum kanseri tedavisi, cerrahi, radyoterapi ve kemoterapi gibi yöntemlerle kanser kontrolünde önemli bir rol oynar. Ancak, bu tedaviler cinsel işlev üzerinde çeşitli olumsuz etkilere neden olabilir. Bu nedenle, hastaların tedavi öncesi ve sonrasında cinsel sağlıkları hakkında bilgilendirilmeleri ve gerektiğinde uzmanlardan destek almaları büyük önem taşır. Hastalar tedavi öncesi cinsel problemler için mutlaka bilgilendirilmeli ve sağlık ekibi hastaların bu sorununa yönelik hastaları sağlık ekibi ile sorunlarını paylaşma konusunda yüreklendirmeli ve çözüm üretme çabası içinde olmalılar.
Erken Evre ve Metastatik Rektum Kanserli Hastada Egzersiz ve Beslenme
Rektum kanseri, çeşitli tedavi stratejileri gerektiren bir hastalıktır. Erken evre ve metastatik rektum kanseri hastalarında egzersiz ve beslenmenin etkileri, tedavi sürecinin bir parçası olarak giderek daha fazla önem kazanmaktadır.
Fiziksel Aktivite
Erken evre rektum kanseri hastalarında egzersiz, tedavi sonrası iyileşme sürecini hızlandırabilir, genel sağlığı iyileştirebilir ve yaşam kalitesini artırabilir. Egzersiz, cerrahi sonrası kas kütlesinin korunmasına ve kardiyovasküler sağlığın desteklenmesine yardımcı olabilir.
Egzersiz Türleri
Yürüyüş, hafif koşu, yüzme ve direnç antrenmanları gibi aerobik ve kuvvet egzersizleri önerilmektedir. Haftada en az 150 dakika orta şiddette egzersiz yapılması tavsiye edilir.
Dengeli Diyet
Erken evre hastalarda, dengeli ve besin değeri yüksek bir diyet önemlidir. Lif açısından zengin gıdalar (sebzeler, meyveler, tam tahıllar) sindirim sistemini destekler ve kabızlık gibi sorunları önler.
Protein ve Kalori
Yeterli protein ve kalori alımı, iyileşme sürecini destekler ve enerji sağlar. Özellikle cerrahi sonrası, protein ihtiyacı artabilir.
Metastatik Olmayan Erken Evre Rektum Kanserli Aşırı Kilolu veya Obez Hastalar için Beslenme Önerileri
Erken evre rektum kanseri tanısı almış aşırı kilolu ve obez hastalar için beslenme yönetimi, tedavi sürecinin önemli bir parçasıdır. Kilo kontrolü ve sağlıklı beslenme hem tedavi sonuçlarını iyileştirmek hem de kanserin nüks riskini azaltmak için kritik öneme sahiptir.
Nüks Riskini Azaltma
Aşırı kilolu ve obez hastalarda, vücut kitle indeksi (VKİ) ile kanser nüksü arasında bir ilişki bulunmuştur. Araştırmalar, yüksek VKİ’nin kanserin nüks riskini artırabileceğini ve tedavi sonuçlarını olumsuz etkileyebileceğini göstermektedir. Örneğin, 2022’de yapılan bir çalışma, obezite ile kolorektal kanserin nüksü arasında güçlü bir ilişki bulmuştur.
Metabolik Sağlık
Obezite, insülin direnci ve inflamasyon gibi metabolik sorunlarla ilişkilidir. Bu durumlar, kanser hücrelerinin büyümesini destekleyebilir ve tedaviye yanıtı etkileyebilir. Kilo vermek, metabolik sağlığı iyileştirebilir ve nüks riskini azaltabilir.
Düşük Kalorili ve Besin Değeri Yüksek Diyet
Kanser hastalarında sağlıklı bir diyet, kilo kontrolünü destekler ve genel sağlık durumunu iyileştirebilir. Lif açısından zengin, düşük kalorili besinler (sebzeler, meyveler, tam tahıllar) sindirim sistemini destekler ve kilo kaybına yardımcı olabilir.
Anti-inflamatuar Besinler
Yüksek anti-inflamatuar özelliklere sahip besinler (zeytinyağı, omega-3 yağ asitleri içeren balık, yeşil yapraklı sebzeler) kanserle ilişkili inflamasyonu azaltabilir ve tedavi sürecini destekleyebilir.
Kalori Kısıtlaması
Günlük kalori alımının azaltılması, kilo vermeye yardımcı olabilir. Kalori kısıtlaması, aşırı kilolu ve obez hastalar için uygun bir strateji olarak önerilmektedir. Kalori azaltma, yağ kütlesinin azaltılmasına ve sağlıklı bir kilonun korunmasına yardımcı olabilir.
Lif ve Protein
Lif açısından zengin gıdalar, sindirim sağlığını destekler ve uzun süre tokluk hissi sağlar. Yeterli protein alımı ise kas kütlesini korur ve iyileşme sürecini destekler.
Sınırlı Şeker ve İşlenmiş Gıdalar
Şeker ve işlenmiş gıdaların sınırlanması, kilo kontrolünü destekler ve metabolik sağlık üzerinde olumlu etkiler sağlar. İşlenmiş gıdalar genellikle yüksek kalori ve düşük besin değeri içerir.
Düzenli Egzersiz
Egzersiz, kilo verme sürecini destekler ve metabolizmayı iyileştirir. Haftada en az 150 dakika orta şiddette egzersiz yapmak, kilo kontrolünü destekleyebilir ve genel sağlık durumunu iyileştirebilir.
Erken evre rektum kanseri olan aşırı kilolu ve obez hastalar için kilo kontrolü ve sağlıklı beslenme, tedavi sürecinde kritik öneme sahiptir. Kilo vermek ve sağlıklı bir diyet uygulamak, kanserin nüks riskini azaltabilir, tedavi sonuçlarını iyileştirebilir ve genel sağlığı destekleyebilir. Beslenme planları, kişiye özel olarak düzenlenmeli ve tedavi ekibi tarafından desteklenmelidir.
Metastatik Rektum Kanserli Hastada Egzersiz ve Beslenme
Egzersizin Faydaları
Metastatik rektum kanseri hastalarında egzersiz, fiziksel işlevi artırabilir, yorgunluğu azaltabilir ve tedavi yan etkileriyle başa çıkabilir. Egzersiz ayrıca psikolojik iyilik hali üzerinde de olumlu etkiler sağlayabilir. Metastatik hastalarda egzersiz programları kişiselleştirilmelidir. Düşük etkili egzersizler, örneğin hafif yürüyüşler ve esneme hareketleri, genellikle önerilmektedir. Egzersizler hastanın genel durumu ve tedavi yan etkilerine göre uyarlanmalıdır.
Özel Beslenme İhtiyaçları
Metastatik hastalarda beslenme stratejileri, genellikle tedaviye bağlı yan etkiler ve hastalığın seyrine göre ayarlanmalıdır. Örneğin, iştahsızlık, mide bulantısı veya ishal gibi yan etkiler beslenme planını etkileyebilir.
Yüksek Kalorili ve Proteinli Gıdalar
Metastatik hastalarda, kilo kaybını önlemek ve besin eksikliklerini gidermek amacıyla yüksek kalorili ve proteinli gıdalar önerilir. Sık sık küçük porsiyonlar tüketmek ve sıvı takviyeleri yapmak yararlı olabilir.
Yapılan çalışmalarda, egzersizin kanser hastaları üzerindeki olumlu etkileri gösterilmiştir. Örneğin, 2021’de yayınlanan bir meta-analiz, egzersizin kanser tedavisi gören hastalarda yaşam kalitesini iyileştirdiğini ve tedaviye bağlı yan etkileri azalttığını göstermiştir. Egzersizin, kanser yorgunluğunu azaltma ve genel fiziksel performansı artırma üzerinde etkili olduğu bulunmuştur.
Beslenme ile ilgili yapılan araştırmalar, özellikle yüksek proteinli ve kalorili diyetlerin, kanser hastalarının iyileşme süreçlerini destekleyebileceğini göstermektedir. 2022’deki bir çalışmada, erken evre ve metastatik kanser hastalarında beslenme müdahalelerinin genel sağlığı iyileştirdiği ve tedavi sonuçlarını olumlu etkilediği bulunmuştur.
Erken evre ve metastatik rektum kanserli hastalarda egzersiz ve beslenme, tedavi sürecinin önemli bir parçasıdır. Egzersiz, fiziksel ve psikolojik iyilik hali üzerinde olumlu etkiler sağlarken, uygun beslenme hastalığın seyrini destekleyebilir ve tedavi yan etkilerini yönetebilir. Her iki strateji de kişiye özel olarak uygulanmalı ve tedavi ekibi tarafından düzenli olarak değerlendirilmelidir.
Kolorektal Kanserde Vitamin ve Takviyeler
Kolorektal kanser tedavisinde beslenme ve vitamin takviyeleri, hastaların genel sağlık durumlarını destekleyebilir ve tedavi süreçlerine katkıda bulunabilir. Özellikle bazı vitamin ve takviyelerin, kanserin tedavi ve önlenmesinde rol oynayıp oynamadığını anlamak önemlidir.
D Vitamininin Rolü: D vitamini, bağışıklık sistemi fonksiyonlarını destekleyerek ve hücre büyümesini düzenleyerek kanser riskini azaltabilir. Kolorektal kanser çalışmalarında, düşük D vitamini seviyeleri ile daha yüksek kanser riski arasında bir ilişki bulunmuştur. Yapılan çalışmalar, yeterli D vitamini seviyelerinin kolorektal kanser riskini azaltabileceğini ve hastaların prognozunu iyileştirebileceğini göstermektedir.
Folik Asit Rolü
Folik asit, DNA sentezinde ve hücre onarımında önemli bir rol oynar. Kolorektal kanser riskinin azaltılmasında etkili olabilir. Bununla birlikte, yüksek dozda folik asidin bazı riskler taşıyabileceği ve bu konuda dikkatli olunması gerektiği belirtilmektedir.
Vitamin C ve E’nin Rolü
Vitamin C ve E, antioksidan özelliklere sahip olup hücreleri serbest radikallerin zararlı etkilerinden korur. Ancak, kolorektal kanser tedavisinde vitamin C ve E'nin etkileri konusunda çelişkili sonuçlar bulunmaktadır. Bu vitaminlerin yüksek dozlarının tedaviye etkisi üzerine daha fazla araştırma yapılması gerekmektedir.
Omega-3 Yağ Asitlerinin Rolü
Omega-3 yağ asitleri, anti-inflamatuar özellikleri sayesinde kanser riskini azaltabilir ve tedavi sürecinde faydalı olabilir. Omega-3 takviyeleri, kolorektal kanser hastalarında inflamasyonu azaltarak genel sağlığı destekleyebilir, ancak çalışmalarda yararı net olarak gösterilememiştir.
Kolorektal kanser tedavisinde vitamin ve takviyelerin rolü, hastaların genel sağlık durumunu destekleyebilir ve tedavi sürecine katkıda bulunabilir. Özellikle D vitamini, kanser riskini azaltma ve tedavi sürecinde iyileştirici etkiler sağlama potansiyeline sahiptir. Diğer vitamin ve takviyelerin etkileri konusunda ise daha fazla araştırmaya ihtiyaç vardır. Hastalar, vitamin ve takviye kullanımlarını doktorlarıyla tartışmalı ve kişiye özel tavsiyeler doğrultusunda hareket etmelidirler.
Rektum Kanseri Riskini Azaltmanın Yolları
- Bitkisel gıdalar açısından zengin, sağlıklı bir diyet uygulayın. Kırmızı et ve işlenmiş gıdaları sınırlayın. Besinlerinizi gerçek gıdalardan alın, sadece takviyelere güvenmeyin.
- Çok az veya hiç alkol tüketmeyin.
- Daha fazla hareket edin, daha az dinlenin.
- Sağlıklı bir kiloyu koruyun. Kilonuzu, diyetinizi, kalorilerinizi ve aktivite seviyelerinizi takip etmek hedeflerinize ulaşmanıza yardımcı olabilir.
- Tütün kullanımını bırakın. Bakım ekibinize bırakma seçenekleri hakkında danışın. Danışmanlık ve ilaçlar genellikle seçeneklerdir.
- D vitamini alımınızı somon, ton balığı, uskumru ve yumurta sarısı gibi yiyeceklerden sağlayın. Cildiniz ayrıca güneş ışığına maruz kaldığında D vitamini üretebilir, ancak uzun süre dışarıdayken güneş kremi kullanmayı unutmayın.
Rektum Kanserinde Psikolojik Destek ve Yaşam Kalitesinin Önemi
Rektum kanseri tanısı almak, hastalar ve yakınları için ciddi bir duygusal yük oluşturur. Bu süreç, sadece fiziksel tedaviyle sınırlı kalmayan, aynı zamanda psikolojik ve sosyal yönleriyle de ele alınması gereken bir durumdur. Tedavi sürecinde yaşanan fiziksel zorluklar, psikolojik desteğin ve yaşam kalitesini artırmaya yönelik stratejilerin önemini ortaya koyar.
Psikolojik Destek İhtiyacı
Kanser tanısı, hastalarda yoğun bir şekilde kaygı, korku, depresyon ve çaresizlik hislerine yol açabilir. Rektum kanseri hastaları, özellikle cerrahi müdahalelerin sonucunda ostomi gibi yaşam kalitesini ciddi şekilde etkileyen durumlarla karşılaşabilir. Bu tür fiziksel sonuçlar, hastaların psikolojik durumlarını derinden etkileyebilir ve sosyal izolasyon riskini artırabilir.
Hastalar, tanı aldıktan hemen sonra psikolojik desteğe ihtiyaç duyarlar. Psikososyal destek, bireylerin hastalıkla başa çıkmalarına ve tedaviye uyum sağlamalarına yardımcı olur. Psikoterapi, hastaların kaygı ve depresyon düzeylerini azaltabilir, ruh sağlığını güçlendirebilir ve hastaların tedavi sürecinde daha olumlu bir tutum sergilemelerine katkı sağlayabilir. Psikolojik desteğin erken dönemde sunulması, hastaların bu zorlu süreci daha rahat geçirmelerine yardımcı olur.
Yaşam Kalitesinin Korunması
Rektum kanseri tedavisi, cerrahi, kemoterapi ve radyoterapi gibi yoğun tedavi yöntemlerini içerebilir. Bu tedaviler fiziksel olduğu kadar duygusal olarak da zorlayıcıdır ve hastaların yaşam kalitesini olumsuz etkileyebilir. Cerrahi müdahaleler sonrası ostomi takılması gibi sonuçlar, hastaların beden algısını ve özgüvenini olumsuz yönde etkileyebilir. Bu durum, hastalarda sosyal hayattan çekilme, izolasyon ve depresyona yol açabilir.
Yaşam kalitesini korumak için multidisipliner bir yaklaşım gereklidir. Psikolojik destek, fiziksel rehabilitasyon ve sosyal destek ağlarıyla birlikte hastaların yaşam kalitesini iyileştirmeye yönelik önemli bir rol oynar. Fiziksel rehabilitasyon programları ve destek grupları, hastaların hem fiziksel hem de duygusal iyileşme süreçlerine katkıda bulunur.
Aile ve Yakınların Desteği
Kanser hastalığı, sadece hastayı değil, aynı zamanda ailesini ve sevdiklerini de derinden etkiler. Ailelerin bu süreçte hastaya fiziksel ve duygusal destek vermesi, tedavi sürecine uyum sağlama açısından büyük önem taşır. Aile temelli psikolojik destek, hastanın yalnızlık ve çaresizlik duygularıyla başa çıkmasına yardımcı olabilir. Bu süreçte aile üyelerinin psikolojik danışmanlık hizmetlerinden yararlanmaları, hastanın iyileşme sürecine olumlu katkı sağlayacaktır.
Psikolojik Olarak Tedaviye Uyum Sağlama
Psikolojik desteğin en önemli rollerinden biri, hastaların tedaviye uyum sağlamalarına yardımcı olmaktır. Hastaların tedavi sürecini daha pozitif bir bakış açısıyla karşılamaları, tedaviye olan yanıtlarını da olumlu yönde etkileyebilir. Psikoloji alanında çalışan uzmanlar, kanser hastalarına yönelik psikoterapi, gevşeme egzersizleri ve bilişsel-davranışçı terapi gibi çeşitli teknikler kullanarak, hastaların stres ve kaygı seviyelerini yönetmelerine yardımcı olur.
Palyatif Bakım ve Psikolojik Destek
İleri evre kanser hastalarında, yaşam kalitesini artırmaya yönelik palyatif bakım oldukça önemlidir. Palyatif bakım, sadece ağrı ve diğer fiziksel semptomları hafifletmekle kalmaz, aynı zamanda hastanın duygusal ve ruhsal sağlığını desteklemeyi amaçlar. Psikolojik destek, palyatif bakımın ayrılmaz bir parçasıdır. Psikososyal destek, hastanın ve ailesinin hastalıkla başa çıkma sürecinde büyük bir yardımcıdır.
1. European Society for Medical Oncology (ESMO). "Clinical Practice Guidelines: Rectal Cancer." [PDF]. 2024. Erişim tarihi: 10 Eylül 2024.
https://www.esmo.org/content/download/178876/3265837/1/Clinical-Practice-Guidelines-Slideset-Rectal-Cancer.pdf.
2. National Comprehensive Cancer Network (NCCN). "NCCN Clinical Practice Guidelines in Oncology: Rectal Cancer." [PDF]. 2024. Erişim tarihi: 10 Eylül 2024.
https://www.nccn.org/professionals/physician_gls/pdf/rectal.pdf.
3. Radiology Assistant. "Rectal Cancer MR Staging." Erişim tarihi: 10 Eylül 2024.
https://radiologyassistant.nl/abdomen/rectum/rectal-cancer-mr-staging-1.
4. National Cancer Institute (NCI) – "Colon and Rectal Cancer". Erişim Tarihi 15 Eylül 2024
https://www.cancer.gov/types/colorectal (https://www.cancer.gov/types/colorectal)
5. American Cancer Society – "Differences Between Colon and Rectal Cancers". Erişim Tarihi 15 Eylül 2024
https://www.cancer.org/cancer/colon-rectal-cancer.html (https://www.cancer.org/cancer/colon-rectal-cancer.html)
6. Mayo Clinic – "Colon Cancer vs. Rectal Cancer". Erişim Tarihi 16 Eylül 2024
https://www.mayoclinic.org/diseases-conditions/colon-cancer/symptoms-causes (https://www.mayoclinic.org/diseases-conditions/colon-cancer/symptoms-causes)
7. Colorectal Cancer Alliance – "Understanding the Differences Between Colon and Rectal Cancer". Erişim Tarihi 16 Eylül 2024
https://www.ccalliance.org/ (https://www.ccalliance.org/)






