Tätowierungen und Krebs: Was wissen wir im Jahr 2025 nach aktuellen Erkenntnissen?
Evidenzbasierte Longread für Onkolog:innen, Dermatolog:innen und gesundheitsbewusste Leser:innen
⚠️ Warum ist dieses Thema wichtig?
Tätowierungen sind nicht nur eine ästhetische Entscheidung; sie sind auch ein wachsender Forschungsfokus aus Sicht der öffentlichen Gesundheit und der Onkologie. Laut dem Pew Research Center besaßen 2023 32 % der erwachsenen US-Amerikaner:innen mindestens eine Tätowierung (22 % mehrere). Mit der steigenden gesellschaftlichen Akzeptanz rücken die biochemische Zusammensetzung von Tätowierfarben und deren langfristige gesundheitliche Auswirkungen naturgemäß in den Fokus.
Dieser Beitrag fasst für den Zeitraum 2024–2025 die aktuellsten Studien zu Tintenbestandteilen, lymphatischer Anreicherung, hämatologischen Malignomen und Hautkrebs (insbesondere Melanom) zusammen – und hebt Zahlen gezielt hervor. Zudem beleuchten wir Verhaltensfaktoren (Sonnenschutz) und geben praxisnahe Empfehlungen für den klinischen Alltag.
🧪 Tintenbestandteile und lymphatische Anreicherung
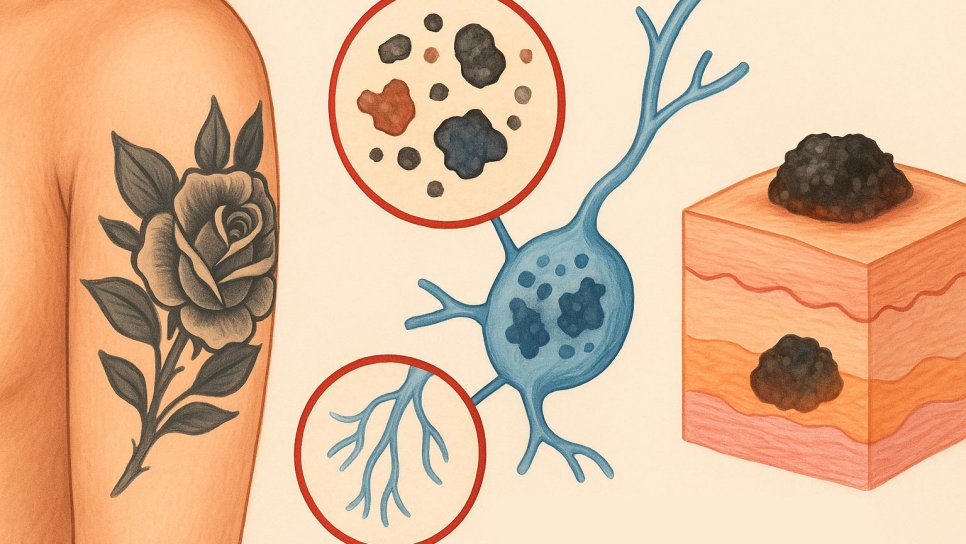
- PAK/PAH (Polyzyklische Aromatische Kohlenwasserstoffe): Besonders in schwarzen Tinten in hohen Konzentrationen berichtet; bekannt für ihr genotoxisches Potenzial. Nach dem Tätowieren wurden regionale Lymphknoten mit PAH-Anreicherung nachgewiesen. Quelle: Lehner et al., PLOS ONE 2014.
- Schwermetalle und organische Pigmente: Blei, Chrom, Arsen sowie Azofarbstoffe und diverse Träger/Lösungsmittel komplexieren das Inhaltsprofil (mit zunehmender Farbvielfalt steigt die Diversität).
- Verteilung im Körper: Ein Teil der Pigmente verbleibt in der Haut, ein Teil kann in Lymphknoten und potenziell andere Organe migrieren – Hinweis auf systemische Exposition. Quelle: Lehner 2014 (PDF).
- Photochemischer Abbau durch UV: UV- und Laser-Exposition kann Pigmente in kleinere, potenziell reaktive Partikel zerlegen.
📊 Ergebnisse 2024–2025: Kurzüberblick
Lymphome / Hämatologie
Bevölkerungsbasierte Studien zeigen in einigen Subtypen Risikosignale; in Zwillingsdesigns wurde ein Hazard-Anstieg beobachtet; Kausalität nicht belegt.
Melanom / Hautkrebs
Die Befunde sind widersprüchlich: Einige Berichte deuten auf ein erhöhtes Risiko hin, andere Analysen zeigen bei intensiver Tattoo-Exposition eine Risikoabnahme (mögliche Verhaltenskonfounder).
Verhaltensfaktoren
Tätowierte berichten sowohl über höhere Sonnenexposition als auch über häufigeres Sonnenschutzverhalten.
🧬 Hämatologische Tumoren (Utah): Was wissen wir?
Die bevölkerungsbasierte Fall-Kontroll-Studie aus Utah (Cancer Medicine, 2024) berichtete für einige hämatologische Subtypen risikoerhöhte, jedoch unpräzise Schätzungen. Die Studie unterstreicht den Bedarf weiterer Forschung – insbesondere in Altersgruppen mit hoher Tattoo-Prävalenz.
👯 Dänische Zwillingsstudie: Lymphome und Hautkrebs
BMC Public Health 2025 kombinierte ein Zwillingskohorten- mit einem Co-Twin-Fall-Kontroll-Design und berichtete erhöhte Hazards für Lymphome und Hautkrebs bei Tätowierten. Besonders größere Tätowierungen (größer als eine Handfläche) zeigten ausgeprägtere Risikosignale:
- Hautkrebs + Lymphom (große Tattoos): HR ≈ 2,37 (1,11–5,06) bzw. HR ≈ 2,73 (1,33–5,60).
- BCC und andere Hautkrebsformen: In einzelnen Analysen wurden hohe Schätzungen wie HR 3,91 (1,42–10,8) berichtet.
Das Design reduziert genetische/umweltbedingte Störfaktoren, belegt aber keine Kausalität.
🌞 Melanom: Widersprüchliche Befunde und Verhaltensfaktoren
Die bevölkerungsbasierte Analyse aus Utah mit 1.167 Fällen und 5.835 Kontrollen (JNCI, 2025 – akzeptiertes Manuskript) zeigte zwischen „tätowiert sein“ und Melanomrisiko insgesamt keinen deutlichen Anstieg. Zudem wurde bei höherer Tattoo-Exposition ein Abnahmesignal beobachtet:
- ≥4 Tattoo-Sitzungen: OR 0,44 (95 % KI 0,27–0,67)
- ≥3 große Tattoos: OR 0,26 (95 % KI 0,10–0,54)
- Invasives Melanom, erstes Tattoo <20 Jahre: OR 0,48 (95 % KI 0,29–0,82)
Die Autor:innen weisen auf unkontrollierte Risikofaktoren und mögliche Verhaltenskonfounder hin (z. B. hoher SPF-Gebrauch, Meiden von Sonne an tätowierten Arealen), weshalb die Abnahme vorsichtig zu interpretieren ist.
In einer multinationalen Umfrage gaben Tätowierte zwar eine höhere Sonnenexposition an, berichteten jedoch gleichzeitig über häufigeres Sonnenschutzverhalten.
⚙️ Mögliche biologische Mechanismen
Lymphatische Migration und chronische Entzündung
PAH und Pigmentpartikel können vom Tattooareal in Lymphknoten wandern; diese Ablagerung kann langfristig chronische Entzündungen und Immunantworten triggern.
Photochemischer/Laser-induzierter Abbau
UV- und Lasereinwirkung kann Pigmente in kleinere Moleküle zerlegen; diese Partikel können reaktiv und potenziell genotoxisch sein.
🔬 Herausforderungen in Diagnostik und Chirurgie
- Dermatoskopie: Tattoo-Pigment kann Ränder und Gefäßmuster maskieren → Risiko einer verzögerten Diagnose.
- Lymphknoten-/Sentinel-Mapping: Pigmentierte Lymphknoten können fehlinterpretiert werden; Kommunikation zwischen Chirurgie und Pathologie ist entscheidend.
🧭 Klinischer Ansatz: Mini-Algorithmus
- Anamnese: Tattoo-Alter (≤20 dokumentieren), Flächengröße (größer als Handfläche?), Anzahl der Farben, UV-Anamnese, Familienanamnese.
- Untersuchung: ABCDE an/um Tattoo; systematische Fotodokumentation.
- Verdächtige Läsion: Niedrige Schwelle → Dermatoskopie; bei Bedarf Exzisionsbiopsie.
- Lymphknoten: Bei Pigmentverdacht Vorabinfo an Pathologie; Sentinel-Entscheid interdisziplinär.
- Kontrollen: Bei großen/mehrfarbigen Tattoos engere Intervalle erwägen.
❓ FAQ & 🧩 Mythos/Fakt
Verursachen Tattoos definitiv Krebs?
Nein. Beobachtungsdaten berichten Risikosignale für Lymphome und einige Hautkrebsarten; eine Kausalität ist nicht bewiesen.
Steigt das Melanomrisiko bei Tätowierten?
Widersprüchlich. Bei hoher Tattoo-Exposition wurde eine Risikoreduktion berichtet (JNCI 2025); aufgrund möglicher Verhaltenskonfounder vorsichtig interpretieren.
Verbringen Tätowierte mehr Zeit in der Sonne oder schützen sie sich besser?
Beides. In einer multinationalen Umfrage wurden sowohl höhere Exposition als auch häufigeres Schutzverhalten berichtet (JEADV 2023).
🩺 Praktische Empfehlungen
Risikobewusstsein
- Für die Gleichung „Tattoo = Krebs“ ist es zu früh; das Lymphom-Signal sollte jedoch ernst genommen werden.
- Bei jungem Tattooalter und großer Fläche ist engmaschige Kontrolle sinnvoll.
Tattoo-Auswahl
- Lizensierte Studios mit hohen Hygienestandards.
- Weniger Farben/geringere Pigmentdichte können die chemische Gesamtlast reduzieren.
Sonnenschutz
- SPF 30+ regelmäßig anwenden, besonders auf tätowierten Arealen.
- UV kann durch Pigmentabbau reaktive Partikel fördern.
Tattoo-Entfernung
- Nach Laser können Abbauprodukte in Zirkulation/Lymphe gelangen; zuerst dermatologische Beratung.
- Bei Sorge statt „sofortiger Entfernung“ besser individualisierte Verlaufskontrolle + Fachmeinung.
Hinweis: Die meisten dieser Arbeiten sind beobachtend; daher lässt sich keine Kausalität ableiten. Konfounder (Alter, Phototyp, UV-Verhalten, sozioökonomische Faktoren, Zugang zum Gesundheitswesen usw.) können die Ergebnisse beeinflussen.
🔎 Schlusswort
Für „Tattoo = Krebs“ ist es zu früh. Für Lymphome und einige Hautkrebsarten bestehen Signale; die Melanombefunde sind widersprüchlich und vermutlich verhaltensabhängig. Im klinischen Alltag empfehlen sich Aufklärung, regelmäßige Hautuntersuchungen, Sonnenschutz sowie eine niedrige Schwelle bei verdächtigen Läsionen.