Çocuklarda Hematolojik Kanserlerin %10’u Tıbbi Görüntüleme Kaynaklı Olabilir mi?
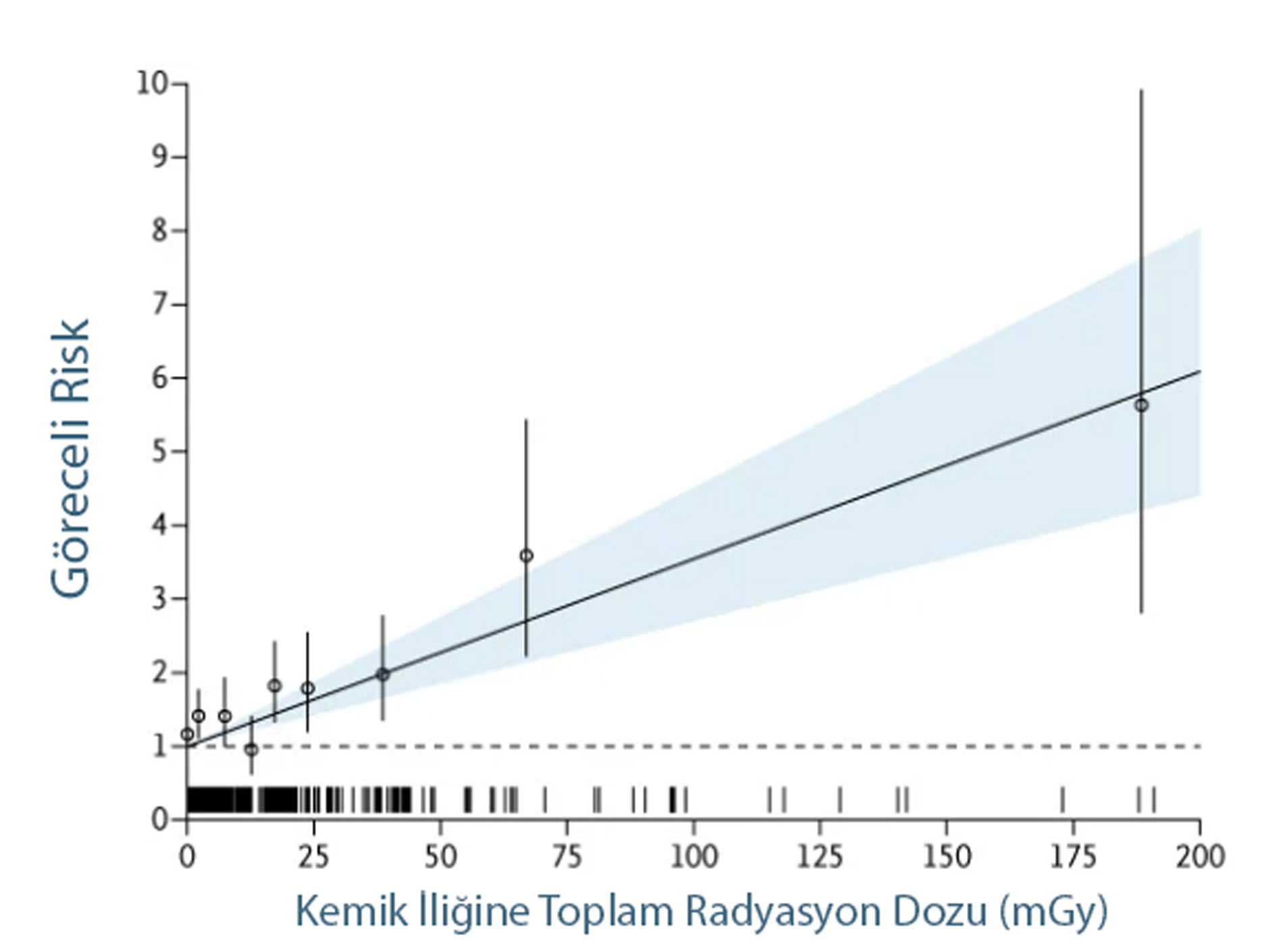
Özet: 3,7 milyon çocukta, 30 mGy üzerindeki radyasyon maruziyetinin hematolojik kanser riskini 1,76 kat artırdığı bulundu. Bu yaş grubundaki hematolojik kanserlerin yaklaşık %10,1’inin yüksek dozlu tıbbi görüntülemeye atfedilebileceği ifade ediliyor. (1 kafa BT ≈ 13,7 mGy)
Çocuk ve ergenlerde tıbbi görüntüleme kararları, fayda–risk dengesi üzerine kuruludur. 17 Eylül 2025'te NEJM dergisinde yayımlanan ve 3.7 milyon kişiyi kapsayan yeni bir çalışma, kemik iliğine ulaşan kümülatif radyasyon ile hematolojik (kan ve kemik iliği kaynaklı) kanser riski arasında küçük ama istatistiksel olarak anlamlı bir ilişki olduğunu gösteriyor. Bulgular, BT gibi yüksek dozlu testlerin gerçekten gerekli olduğunda ve en düşük makul dozla (ALARA) yapılması gerektiğini yeniden hatırlatıyor.
📏 Radyasyon Dozu Ne İfade Eder?
Radyasyon, görünmez enerji dalgaları veya parçacıklarıdır. Tıbbi görüntülemede genellikle X-ışınları ve benzeri kaynaklardan elde edilir ve mGy (miligrey) ile ölçülür. Doz, vücuttaki dokulara aktarılan enerjiyi ifade eder.
⚡ Radyasyon Kullanan Görüntüleme Yöntemleri
- Röntgen (X-Ray): Örn. göğüs filmi (~0.1 mGy)
- Bilgisayarlı Tomografi (BT/CT): Örn. kafa BT (~13.7 mGy), karın BT (~15–20 mGy)
- Nükleer Tıp Testleri: PET, sintigrafi (radyoaktif madde enjeksiyonu ile)
🛡️ Radyasyon Kullanmayan Görüntüleme Yöntemleri
- Ultrason (US): Ses dalgaları ile çalışır, radyasyon içermez.
- Manyetik Rezonans Görüntüleme (MRG/MRI): Manyetik alan ve radyo dalgaları kullanır, radyasyon içermez.
🔢 Örnek Doz Karşılıkları
- 1 göğüs röntgeni: ~0.1 mGy
- 1 kafa BT: ~13.7 mGy
- 1 karın BT: ~15–20 mGy
- 30 mGy maruziyet: Çalışmada kanser riskinde %76 artış ile ilişkili bulundu.
Not: Tek bir tetkikten gelen doz düşük olsa da, tekrarlayan BT’ler kümülatif etkiyi artırır.
Çalışma Tasarımı
- Kohort: ABD ve Kanada’dan 3,724,623 çocuk (doğum 1996–2016).
- Takip: Toplam 35,715,325 kişi-yıl (ortalama 10.1 yıl/kişi); sonlanım: kanser/iyi huylu tümör, yaşam kaybı, sigorta bitişi, 21 yaş veya 31 Aralık 2017.
- Maruziyet: Tıbbi görüntüleme testlerinden aktif kemik iliğine düşen doz (mGy).
- Analiz: Continuous-time hazards modelleri, 6 aylık lag ile.
📊 Tanı Sayıları
Toplam 2961 hematolojik kanser:
• Lenfoid: 79.3% • Miyeloid/Akut lösemi: 15.5% • Histiyositik/Dendritik: 4.4%
💡 Doz Eşdeğeri
Tek kafa BT ≈ 13.7 mGy (karşılaştırma için referans).
📈 Fazladan Görülme
≥30 mGy (ort. 57 mGy) maruziyette 21 yaşına dek fazladan 25.6/10,000 olgu.
% Atfedilebilir Risk
Kohortta olguların yaklaşık %10.1’i (Güven aralığı: %5.8–14.2) tıbbi görüntüleme kaynaklı radyasyona atfedilebilir.
📋 Doz Aralıklarına Göre Rölatif Risk (RR)
| Kümülatif Doz (mGy) | RR (Maruziyet yok = 1.00) | 95% GA |
|---|---|---|
| 1 – <5 mGy | 1.41 | 1.11 – 1.78 |
| 15 – <20 mGy | 1.82 | 1.33 – 2.43 |
| 50 – <100 mGy | 3.59 | 2.22 – 5.44 |
| Not: 100 mGy başına ERR = 2.54 (95% GA, 1.70–3.51; p<0.001). 30 mGy vs 0 mGy RR = 1.76 (95% GA, 1.51–2.05). |
||
🎯 Klinik Yansımalar
- Endikasyon titizliği: BT gibi yüksek dozlu testlerde gerekçelendirme (justification) şart.
- Doz optimizasyonu (optimization): Çocuk protokolleri, size-based ayarlamalar, tekrar tetkiklerden kaçınma.
- Alternatifler: Uygunsa US/MRG önceliklendirilebilir.
- Kaydı ve iletişimi: Maruziyetin kaydı, ebeveynle şeffaf risk iletişimi.
🛠️ Uygulamada 5 Somut Adım
- Ön değerlendirme: Klinik soru net mi? Görüntüleme sonucunda yönetim değişecek mi?
- Modalite seçimi: Mümkünse US/MRG; BT gerekiyorsa çocuk doz protokolü.
- Tekrarlardan kaçınma: Önceki tetkikleri getirtme/ paylaşma; dose registry.
- ALARA eğitimi: Çocuk acil ve pediatri ekiplerine periyodik eğitim.
- Ebeveyn bilgilendirmesi: “Tek kafa BT ≈ 13.7 mGy” gibi somut karşılaştırmalarla risk anlatımı.
❓ Kısa Özet (Hekim + Ebeveyn)
Özetle: Çocuklarda kemik iliğine ulaşan kümülatif radyasyon arttıkça, hematolojik kanser riski ölçülebilir biçimde yükseliyor; risk düzeyi küçük ama anlamlı. Bu nedenle gerçek endikasyon ve en düşük doz yaklaşımı esastır.
📚 Kaynak
Smith-Bindman R, Alber SA, Kwan ML, Pequeno P, Bolch WE, Bowles EJA, Greenlee RT, et al.
Medical Imaging and Pediatric and Adolescent Hematologic Cancer Risk. New England Journal of Medicine. Yayın: 17 Eylül 2025. DOI: 10.1056/NEJMoa2502098