Kanser İmmünoterapisinde Yeni Bir Hedef Daha Sahnede Yerini Aldı
Bağışıklık Sistemi hücrelerimizin en önemli görevlerinden biri de vücudumuzda çeşitli nedenlerle malign özellikler edinmiş – yani kanserleşmiş – hücreleri sürekli olarak tarayarak onları yok etmektir. Ne var ki bazı malign özellikler kazanmış hücreler çeşitli sebeplerle bu mekanizmadan kaçabilir.
Tümör hücreleri, bağışıklık sisteminin gösterdiği tümör karşıtı etkilerden kaçmak için çeşitli stratejiler geliştirir: kendi antijen sunumlarını azaltabilirler ya da tümör mikroçevresini kendi avantajlarına çevirebilmek için immünosupresif (bağışıklık hücrelerini baskılayan) sitokinler (IL-10, TGF-β gibi) üretirler. Ayrıca, immünsüpresif-immünregulatuvar özellikte olan bağışıklık hücrelerini tümör mikroçevresine çağırır. Kanser immünoterapileri de tümör hücrelerinin bağışıklık hücrelerini baskıladığı bu yolakları hedef alır. Bu nedenle, tümör hücrelerinin bu işlevi gerçekleştirdiği mekanizmaların anlaşılması, etkili immünoterapilerin geliştirilebilmesi için önemlidir.
T Hücreleri ve doğal katil (NK) hücrelerinin aktifleşmesi için antijen sunumuna eş zamanlı aktive edici bir uyarı (ko-aktivasyon) gereklidir. Bu ko-aktivasyon aktive edici özellikte değil de baskılayıcı (ko-inhibisyon) özellikte olursa T hücreleri anerjik (sunulan antijeni taşıyan hücrelere saldırmaz) hâle gelir. İşte bu immün kontrol noktalarını baskılayarak bağışıklık sisteminin kansere karşı aktifleştiren elemanlara temel örnekler olarak; CTLA-4 (sitotoksik T lenfosit ilişkili antijen 4), PD-1 (programlanmış hücre ölümü 1) ligandı PD-L1 verilebilir. Bunlara karşı geliştirilen monoklonal antikorlar, 15 farklı malignite tipinde klinik yarar göstermiştir ve kullanımları giderek yaygınlaşmaktadır. 2009 yılında keşfedilen TIGIT, kanser immünoterapisinde yeni bir immün kontrol noktası hedefi olarak erken klinik çalışmalarda yerini almıştır.
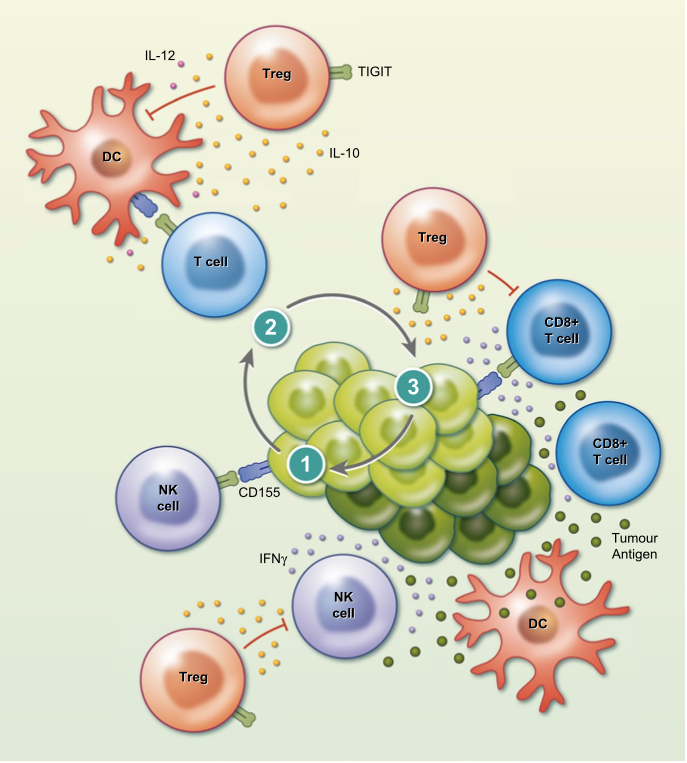
TIGIT ve DNAM-1, T hücrelerinde ve NK (doğal katil) hücre yüzeylerinde bulunur ve ortak ligandları CD155’dir. Antijen sunan hücre veya tümör hücreleri yüzeylerindeki CD155, sitotoksik T hücrelerinde DNAM-1’e bağlandığında T hücrelerinin etkilerinde artışa neden olur. Oysaki CD155–TIGIT bağlanması ile oluşan ko-inhibisyon, T hücrelerinde ve diğer bağışıklık hücrelerinde baskılanma ile sonuçlanır. Bu süreçte 3 temel mekanizma sayılabilir:
- TIGIT dendritik hücrelerin inaktif duruma geçmesine neden olabilir; immünsupresan sitokin salınımını arttırırken IL-12 ve interferon-gamma salınımını azaltır. Bu da diğer edinilmiş bağışıklık yanıtını azaltır.
- Normalde NK hücreleri, tümör hücrelerini parçalar ve ortama antijen salınımını arttırır. Böylece antijen sunan hücreler bunları işleyip, sunarak edinilmiş bağışıklık yanıtını arttırır. Ancak TIGIT etkisi ile NK hücre aktivitesi azalır.
- TIGIT direkt olarak T tümör-spesifik CD8+ T hücrelerinde baskılanmaya neden olur. Bu da tümör hücrelerinin parçalanmasını azaltır ve antijen sunumu sürecini engeller. Ayrıca, TIGIT eksprese eden T regulatuvar (Treg) hücreler; sitotoksik T hücrelerini, NK hücrelerini ve dendritik hücreleri farklı aşamalarda baskılayabilir.
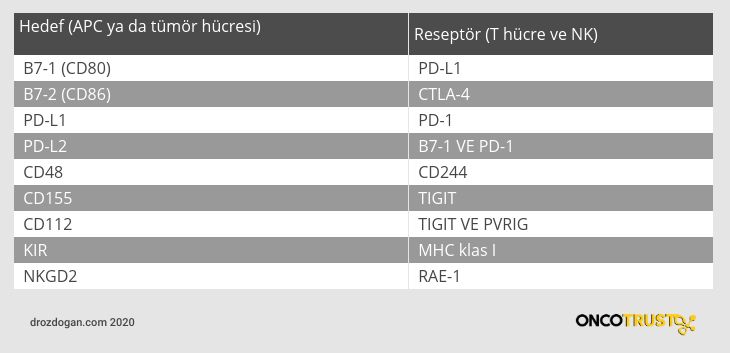
Aşağıdaki Tabloda, immün kontrol noktası elemanları ve bulundukları bağışıklık sistemi hücreleri görülmektedir.
Harjunpaa, H. and C. Guillerey (2020). "TIGIT as an emerging immune checkpoint." Clin Exp Immunol 200(2): 108-119.






