
Uterus leimyosarkomu – rahmin en sık görülen sarkomunun belirtileri ve tedavisi
Uterus leiomyosarkomu nedir?
Leiomyosarkom (LMS), sarkom olarak adlandırılan yumuşak (bağ) doku kanserlerinin % 5-10'unu oluşturan nadir kanserlerden biridir. Araştırmalar leiomyosarkomların düz kas hücrelerinden kaynaklandığını göstermektedir.
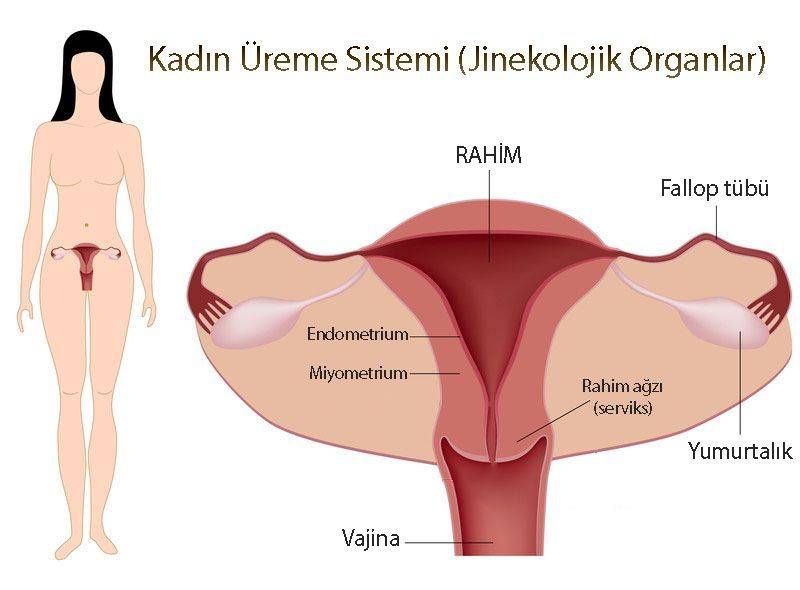
Diğer adı Uterus korpus leiyomiyosarkomu olan bu hastalık, kadınlarda uterus (rahim) sarkomunun en sık görülen alt türüdür. Miyometriyum olarak bilinen rahmin kas tabakasından kaynaklandığı bilinmektedir.
Uterus leimyosarkomu genellikle menopoza girmiş kadınları etkiler (50 yaş ve üzeri). Meme kanseri tedavisi için tamoksifen tedavisi alan kadınların, uterus leiyomiyosarkom riskinde ılımlı bir artış vardır. Bu kanserin nedeni genetik faktörler ve kromozomal bozukluklarla ilgilidir.
Uterus leiyomiyosarkomun belirtileri
Alışılmadık vajinal kanamalar, vajinal akıntı ve kasık bölgesindeki basınç hissi bu kanserin belirtileri olabilir. Yol açacağı sorunlar kanserin evresine ve kullanılan tedavi yöntemine bağlıdır. İleri evre tümörlerin akciğerlerine metastaz yaptığı gözlenmiştir.
Tedavisi esas olarak cerrahidir; radyoterapi ve kemoterapi de hastalık sonuçlarını iyileştirmek için eklenebilir. Uterus leiomyosarkomun prognozu (hastalık seyri), çoğunlukla kanser evresi ve diğer faktörlere bağlıdır.
Uterus leiomyosarkomunun çeşitli morfolojik varyantları (alttip) vardır:
- Spindle (iğsi) Hücre Leiomyosarkomu
- Epiteloid Leiomyosarkom
- Miksoid Leiomyosarkom
Uterus leiomyosarkom kimlerde görülme eğilimindedir?
- Leiyomiyosarkom uterusta en sık rastlanan sarkom türüdür. Tüm rahim kanserlerinin % 1-2'sini oluşturur.
- Bununla birlikte, uterus leiomyosarkomu nadir bir kanser şeklidir; milyon kadın başına yalnızca 3-4 kadında görülür.
- Tipik olarak, 40-60 yaş arasındaki kadınlar uterus leiyomiyosarkomuna karşı daha duyarlıdır. Çoğu vaka 50 yaşın üstündeki kadınlardır.
- Bilinen bir coğrafi eğilimi yoktur ve bu kanser türü, tüm ırklar ve etnik gruplar arasında dünya çapında bulunur.
Uterus leiomyosarkomu için risk faktörleri nelerdir?
Uterus leiomyosarkomları için net olarak belirlenmiş bir risk faktörü olmasa da, önde gelen birkaç teori vardır:
- Meme kanseri tedavisi için tamoksifen adlı hormon ilacı kullanımı.
- Bazı kalıtsal genetik özelliklerin riski arttırdığı düşünülmektedir, fakat bu konuda netlik yoktur.
- Pelvik (alt karın) bölgesine radyasyon terapisinin LMS riskini artırdığı düşünülmektedir.
- RB (retinoblastoma) geninin anormal bir kopyası ile doğan kişinin riski artabilir. Bir tür göz kanseri olan retinoblastom da bu genin anormal bir kopyasından kaynaklanabilir.
- Epstein-Barr virüsü ile enfekte olan bağışıklık sistemi baskılanmış hastalar LMS'ye yatkın görünmektedir. Bunun nedeni anlaşılamamıştır, ancak viral enfeksiyon ile çoklu ve senkronize leiomyosarkomların ortaya çıkışı arasında kesin bir ilişki var gibi gözükmektedir.
Bir risk faktörüne sahip olmanın, mutlaka o riskle ilişkili hastalığa yakalanılacak anlamına gelmediğini belirtmek önemlidir. Bir risk faktörü, risk faktörü taşımayan bireye kıyasla, o hastalığa yakalanma ihtimalini arttırır. Bazı risk faktörleri diğerlerinden daha önemlidir.
Ayrıca, bir risk faktörü taşınmaması, kişinin o hastalığa yakalanmayacağı anlamına da gelmez. Risk faktörlerinin etkisini doktorunuzla birlikte değerlendirmek her zaman önemlidir.
Uterus leiyomiyosarkomunun nedenleri nedir? (Etyolojisi)
Bir düz kas kanseri olan uterus leiomyosarkomu oldukça seyrek görüldüğü için, kesin nedeni açıkça tanımlanmış değildir. Düz kaslar, istemli olarak kontrol edilmeyen kaslardır. Vücudun hemen her yerine düz kas olması nedeniyle, herhangi bir kişi LMS'ye duyarlıdır.
- Genel olarak leyomiyosarkomlar gibi düz kas tümörlerinin genomik instabiliteye (genetik kararsızlık) sahip olduğu bilinmektedir. Tümörlerde kromozomal bozukluklar (kromozom parçalarının kaybı veya kazanımı) da tespit edilmiştir.
- Proto-onkogen c-MYC'nin aşırı ekspresyonu tümörlerin % 50'sinde kaydedilir; retinoblastom geni ile ilişkili tutarsızlıklar tümörlerin % 90'ında görülür
- Bazı çalışmalar, tümörlerde tümör supresyonuna neden olan p-16 kromozomal silinmesini ortaya çıkarmıştır.
- Uterus leiomyosarkomun genetik anomalilerden dolayı kendiliğinden (spontan) oluştuğu düşünülmektedir. Rahim miyomlarından (leiomyom) farklı olarak ailesel öyküsü ilişkisi tanımlanmamıştır.
- Ayrıca, rahim miyomlarının leiomyosarkomlara kötü huylu dönüşümü olasılığı araştırılmaktadır. Halen, bu habis dönüşümlerin gerçekleşebileceği kesin olarak kanıtlanmamıştır.
Uterus leiomyosarkomun belirtileri nelerdir?
- Çoğu LMS rahimde tek bir tümör olarak bulunur, ancak iyi huylu rahim miyomları ile birlikte de görülebilir. Rahim miyomları ile birlikte olduğunda kanser çok büyük boyutlara kadar büyüyebilir.
- Uterus LMS'sinin birçok belirtisi ve bulgusu miyomlarıla benzerdir.
- Çoğu tümör tanı anında yaklaşık 10 cm'dir; boyutları 5 cm'nin altında olan tümörlerin bulunması nadirdir (sadece 4 vakanın 1'inde tümör tanı anında 5 cm’nin altındandır).
- Tümörler, düzensiz tanımlanmış sınırları olan yumuşak ve sağlam bir kitle olarak görülür.
Tümörler konuma göre sınıflandırılabilir
- İntramural tümörler, uterus duvarlarında bulunur; tümörlerin% 65'i.
- Submukozal tümörler, mukozal tabakaların altındaki ince dokularda bulunur; tümörlerin% 20'si.
- Subserozal tümörler, bağ dokularında bulunur; tümörlerin% 10'u serozada görülür
- Genel olarak, kalan leomiyosarkomların % 5'i rahim ağzında görülür.
Submukozal ve subserolar bölgedeki tümörler genellikle bir polip gibidirler veya torba benzeri bir yapıda asılı dururlar (pedunküllü tümörler olarak bilinirler)
Uterus leiyomiyosarkomun belirtileri ve yol açtığı şikayetler (semptomlar)
- Vakaların % 50'sinde vajinal kanama ve pelvik bölgede hissedilebilecek bir kitle varlığı görülmektedir
- Olguların yaklaşık % 25'inde pelviste (alt karın bölgesi) ağrı görülür
- Pelvik bölgede olağandışı dolgunluk hissi: Bazı vakalarda uterusun dışına çıkan şişmiş bir kitle bulunur; tümör kitlesinin % 50'si uterus dışına çıkabilir
- Vajinal akıntı
- Alt karın bölgesinde büyüme ve karın ağrısı
- Tümör basıncı nedeniyle sık idrara çıkma
- Bel ağrısı
- Cinsel ilişki sırasında ağrı
- Kanamalar büyük tümörlerde ortaya çıkabilir
- Tümörlerdeki kanama, doku ölümüne (enfarktüs) neden olabilir
Leiomyosarkomun rahimdeki diğer yumuşak doku sarkomlarından ayırt edilmesinde kullanılabilecek özel bir klinik özellik bulunmadığına dikkat etmek önemlidir. Bir uterus leiomyosarkomun var olup olmadığını belirlemek için genellikle biyopsi gereklidir.
Uterus leiomyosarkomu nasıl teşhis edilir?
Ön inceleme aşağıdakilerden oluşur:
- Tam fizik muayene
- Medikal (ve aile) öyküsünün değerlendirilmesi
- Uterusun transvajinal ultrasonu, uterusun miyometriyumunu (kas tabakası) etkileyen bir tümör varlığının belirlenmesi ile birlikte uterusun ve çevredeki pelvik organların bir görüntüsünü sağlayabilir.
- MRG taramaları, bir rahim tümörünün kanser özelliklerine sahip olup olmadığını ve kanserin yayılımı hakkında bilgi verir.
- Bilgisayarlı tomografi ve pozitron emisyon tomografi (PET-BT) taramaları uterus kanseri tanısında metastaz oluşup oluşmadığını belirlemek için kullanılabilir.
- Kandaki östrojen / progesteron düzeylerinin belirlenmesi
- Rahimdeki kitleyi direk görmek ve biyopsiye kılavuz olması histeroskopi yapılabilir. Histeroskopi, ucunda ışıklı bir kamera olan ince bir teleskop düzeneği ile rahmin içeriden görüntülenmesi işlemidir.
- Histerosalpingografi: Genellikle infertilite (kısırlık) araştırması için kullanılır. Bu prosedürde uterus ve fallop tüplerinin yapısı bir boya ve X-ışını görüntüleri kullanılarak incelenir.
- İğne biyopsisi: Oldukça nadir görülen ve patolojik tanısı zor olan bu sarkom türünün tanısı için daha fazla doku örneğine ihtiyaç vardır. Birçok kanser türü için işe yarayan ve sıklıkla kullandığımız iğne biyopsisi, leimyosarkomlarda kullanışlı olmayabilir, çünkü tümörün farklı morfolojik alanlarından yeterince örnek alınmasına olanak vermeyebilir.
- Tümörün açık biyopsisi: Açık cerrahi ile doku biyopsisi yapılır ve patolojik bir muayene için laboratuvara gönderilir ve biyopsi mikroskopta incelenir. Klinik bulgular, dokular üzerine özel çalışmalar (gerekirse) ve mikroskop bulguları ile birlikte patolog kesin bir teşhis koyar.
Not: Uterus leiomyosarkomun birçok özelliği iyi huylu uterus miyomuna benzerdir. Bu gibi durumlarda, herhangi bir hormonal terapi almayan 45 yaşın altındaki bir kadında miyom belirtileri görülürse, uterus leiomyosarkomu da akla gelmelidir.
Birçok klinik durum benzer bulgulara ve belirtilere sahip olabilir. Doktorunuz, kesin bir teşhise ulaşmak ve diğer klinik koşulları ekarte etmek için ek testler yapabilir.
Uterus leiomyosarkom nasıl tedavi edilir?
Kanser tanısı bir kez konulduktan sonra ilk yapılması gereken tümörün yayılma derecesinin değerlendirilmesidir. Buna evrelendirme denir.
Temmuz 2016'da güncellenen Amerikan Kanser Derneği (AJCC) uterus kanseri evrelendirme protokolü aşağıda belirtilmiştir:
Evre I rahim kanseri: Kanser yalnızca uterusta bulunur. Evre I, kanserin ne kadar ilerlediğine bağlı olarak, IA ve IB aşamaları olarak ayrılır.
- Evre IA: Kanser endometriyumdadır veya miyometriyumun (rahim kas tabakası) yarısından azındadır.
- Evre IB: Kanser, miyometriyumun içine doğru yarıdan daha fazla yayılmıştır.
Evre II rahim kanseri: Kanser serviksin (rahim ağzı) bağ dokusuna yayılmıştır, ancak uterusun dışına yayılmamıştır.
Evre III rahim kanseri: Kanser uterusun ve rahim ağzının ötesine yayılmış, ancak pelvisin ötesine yayılmamıştır. Evre III, kanserin pelvise ne kadar yayılmış olduğuna bağlı olarak IIIA, IIIB ve IIIC evre evrelerine bölünür.
- Evre IIIA: Kanser uterusun dış tabakasına ve / veya uterusun fallop tüplerine, yumurtalıklarına ve bağlarına yayılmıştır.
- Evre IIIB: Kanser, vajinaya ve / veya parametriyuma yayılmıştır (bağ dokusu ve uterus çevresindeki yağ).
- Evre IIIC: Kanser pelvis ve / veya aort çevresinde lenf nodlarına yayılmıştır (aort: vücudun kalpten kan taşıyan en büyük arteri).
Evre IV rahim kanseri: Kanser pelvisin ötesine yayılmıştır. Evre IV, kanserin ne kadar yayılmış olduğuna bağlı olarak IVA ve IVB evreye bölünür.
- Evre IVA: Kanser mesaneye ve / veya bağırsak duvarına metastaz yapmıştır.
- Evre IVB: Kanser, kasıktaki karın ve / veya lenf düğümleri dahil, pelvis dışındaki vücudun diğer bölgelerine yayılmıştır.
Genel olarak uterus leiyomiyosarkomu oldukça agresif bir kanserdir ve tedavisi zorlu olabilir. Bu tür kanserlerin tedavisi için alanında ileri uzmanlığa sahip kişilerden oluşan multidisipliner bir ekiple hastalara yaklaşan merkezler, daha iyi hastalık sonuçlar vadederler.
Uterus leiomyosarkomunun temel tedavisi ameliyattır
Histerektomi: Histerektomi veya uterusun ameliyatla alınması, lokalize (metastatik olmayan) kanser için en yaygın tedavi prosedürüdür. Bu prosedürde, rahim ve serviks çıkarılır. Karın üzerine bir kesik (abdominal histerektomi olarak adlandırılır) veya vajinadan (vajinal histerektomi olarak adlandırılır) veya laparoskop kullanılarak (laparoskopik histerektomi olarak adlandırılır) yapılır. Ameliyat genel veya epidural anestezi altında yapılır, ancak çocuk yeteneği kaybolur. Kanama, enfeksiyon veya üriner sisteme veya bağırsak sistemine hasar gibi komplikasyonlar nadir durumlarda ortaya çıkabilir.
Radikal histerektomi: Radikal bir histerektomi, uterusun ve onu çevreleyen dokuların ameliyatla çıkarılması işlemidir. Ancak, bu genellikle uterusun ötesine geçen tümörler için daha uygundur. Rahim, serviks (rahim ağzı), vajinanın üst kısmı ve dokuları çıkarılır. Ek olarak, bazı pelvik lenf nodları cerrahi olarak çıkarılabilir. Ameliyat anestezi altında yapılır ve karın üzerinde yapılan bir kesi yoluyla veya laparoskopi ile gerçekleştirilebilir. Nadiren, kanama, enfeksiyon veya idrar yolları veya bağırsak sistemindeki hasar gibi komplikasyonlar ortaya çıkabilir. Lenf düğümlerinin çıkarılması bacaklarda şişmeye (lenfödem) neden olabilir.
Pelvik eksenterasyon: Rahim, rahim çevreleyen dokular, serviks, pelvik lenf düğümleri ve vajinanın üst kısmı çıkarılır. Ek olarak, tümör yayılımına bağlı olarak, vajinanın, mesane, rektumun ve kolonun bir kısmını da çıkarılabilir. Daha büyük çaplı bir ameliyattır.
- Uterus leiyomiyosarkomu çevreleyen lenf nodlarına yayılabilmesine rağmen, lenf düğümlerinin ameliyatla çıkarılmasının, hastalık sonuçlarına net bir olumlu katkısı henüz kanıtlanmamıştır.
- Arteriyel embolizasyon (atar damarın pıhtı ile tıkanması), tümörü besleyen kan akışını azalttığı için geçici olarak şikayetlerin rahatlamasını sağlamak ve ameliyat sırasında kan kaybını azaltmak için kullanılabilir.
Kemoterapi ve radyoterapi
Kemoterapiler, kanser hücrelerini öldürmek için ağızdan hap olarak veya damardan serum şeklinde verilen ilaçlardır. Uterus leiomyosarkomuna özgü bir kemoterapi olmayıp, yumuşak doku sarkomlarında uygulanan standart kemoterapi rejimleri uygulanır.
Erken evre hastalıkta ameliyat sonrası adjuvan (koruyucu) kemoterapi: Doksorubisin adlı kemoterapi ilacı, kombine kemoterapi ve radyoterapi, erken evre hastalığı olan kadınlar için adjuvan tedavi olarak değerlendirilmiştir. Bununla birlikte, adjuvan tedavinin faydaları şu anda net değildir.
Geleneksel adjuvan tedavilere ek olarak immünoterapiler de uterus leiomyosarkomlarında denenmektedir. İmmünoterapi, hastanın bağışıklık sistemini kanser hücrelerini tanımak ve yok etmek için teşvik etmeyi amaçlar. Yeni nesil immünoterapiler olan immün kontrol noktası inhibitörlerin (nivolumab ve pembrolizumab) uterus leiomyosarkomda denendiği klinik çalışma sonuçlarında, diğer yumuşak doku sarkomlarına kıyasla zayıf ve değişken yanıtlar elde edilmiştir. Bunun nedeni, LMS’nin belirgin derecede yapısal ve moleküler heterojenite (çeşitlilik) ile karakterize olması ve farklı moleküler alt tiplerin immünoterapiye farklı yanıt vermesi olabilir.
4. Evre (metastatik) Leiomyosarkom için Birinci Basamak Tedavi Olarak Doksorubisin ve Trabektedin
Doksorubisin (adriamisin) artı trabektedin kombinasyonu, metastatik leiomyosarkomda umut vaat ediyor.
Rahim veya rahim dışı yumuşak doku sarkomu kaynaklı metastatik leiomyosarkomlu 150 hastayı içeren ve Temmuz 2022'de Lancet Oncology'de yayımlanan randomize bir çalışmada, doksorubisin artı trabektedin ve ardından trabektedin, tek başına doksorubisin uygulanan hastalara kıyasla daha uzun progresyonsuz sağkalım süresine sahipti (12.2'ye karşı 6.2 ay, düzeltilmiş tehlike oranı 0.41).
Hem uterus kaynaklı hem de uterus kaynaklı olmayan alt gruplarda bu fayda gözlendi. Trabektedinli ve trabektedinsiz en yaygın derece ≥3 yan etkiler nötropeni (yüzde 80'e karşı yüzde 13), anemi (yüzde 31'e karşı yüzde 5), trombositopeni (yüzde 47'ye karşı yüzde 0) ve febril nötropeni (yüzde 28'e karşı yüzde 9) idi.
Sonuç olarak ileri evre leiomyosarkomlu ve genel durumu fit hastalar için doksorubisin artı trabektedin ve ardından trabektedin, ciddi yan etki potasiyeline karşın, etkili bir başlangıç tedavisi olabilir.
Uterus leiyomiyosarkomun prognozu nasıldır? (hastalık seyri ve sonuçlar)
- Tipik olarak uterus leiyomiyosarkomun prognozu (hastalık seyri), tümör bölgesel olsa bile zayıftır. Genel 5 yıllık sağkalım oranı % 15-25 arasındadır; I. ve II. evre için 5 yıllık sağkalım % 40-70'dir. Tümörün evresi, hastalık sonuçlarının en güçlü belirleyicisidir.
- Tümör rahim içinde bulunması durumunda, tümör boyutu en önemli faktördür; 5 cm veya daha düşük bir tümör boyutu daha iyi bir prognoza sahiptir ve dolayısıyla daha iyi sağkalım oranı vaad eder.
- Bazı çalışmalar, hücre bölünme aktivitesinin tümör ilerlemesini ve sonuçlarını da belirleyebileceğini bildirmektedir.
- Uterus leiyomiyosarkomunun prognozu aşağıdakileri içeren çeşitli faktörlere bağlıdır:
- Tümörün büyüklüğü ve yayılımın derecesi: Küçük boyutlu tümörlere sahip kişilerde hastalığın sonuçları daha olumludur.
- Kanserin hücre büyüme oranı (Ki-67 değeri): Ki-67 değeri, tümör hücrelerinin ne kadar hızlı büyüdüğünün iyi bir göstergesidir ve hücrelerde bulunan bir proteine dayalıdır. Ki-67 değeri bir patolog tarafından belirlenir ve genellikle patoloji raporunda belirtilir. Genel olarak leiomyosarkomlarda, rahim miyomlarına kıyasla daha yüksek Ki-67 seviyeleri görülür.
- Bireyin genel sağlığı: Tanı anında genel durumu daha iyi bireyler, daha iyi prognoza sahiptir
- Bireyin yaşı: Yaşlı bireylerin genel olarak genç bireylerden daha kötü prognozu vardır
- Bölgesel lenf nodlarının tutulumu, prognozu olumsuz yönde etkileyebilecek faktörlerden biridir.
- Yaşamsal organların tutulumu durumu zorlaştırabilir
- Tekrarlayan tümörler, tekrarlanmayan tümörlere kıyasla daha kötü prognoza sahiptir
- Tedaviye yanıt: Tedaviye cevap veren tümörler, tedaviye yanıt vermeyen tümörlere kıyasla daha iyi prognoz gösterirler.
- Tümörün erken teşhisi ve çabuk tedavisi genellikle geç bir teşhis ve gecikmiş tedaviden daha iyi sonuç verir
- Uterus leiomyosarkomun iğsi (spindle) hücre varyantının erken dönemde (genellikle 2 yıl içinde) tekrarlama eğiliminde olduğu bilinmekte iken, epiteloid ve miksoid varyantları uzun süre tekrar etmeyebilir (10 yıla kadar sürebilir).
- Bu nedenle, bazen birkaç yıl veya on yıllar boyunca, yakın medikal takip ve kontrollere düzenli gitmek çok önemlidir.
Not: Rahmin en sık görülen kanseri, rahmin en iç tabakasından kaynaklanan endometrium kanserdir. Şu yazımızda endometrium kanseri belirtileri ve tedavisi hakkında detaylı bilgiye ulaşabilirsiniz.
1. Pautier P, Italiano A, Piperno-Neumann, et al. Doxorubicin alone versus doxorubicin with trabectedin followed by trabectedin alone as first-line therapy for metastatic or unresectable leiomyosarcoma (LMS-04): a randomised, multicentre, open-label phase 3 trial. Lancet Oncol. 2022 Jul 11.






