
Trajedi, Azim ve Şans – CAR-T Tedavisinin Hikayesi
2010 yılında, akut lenfoblastik lösemi teşhisi almış 5 yaşındaki Emily Whitehead’in hikayesini sizlerle paylaşmak istiyoruz. Anne-babasının en değerlisi Emily’nin durumu her zaman karşılaşılan bir durum değildi.
2 seans kemoterapi aldıktan sonra, iki bacağında da ciddi bir derin yumuşak doku enfeksiyonu (nekrotizan fasiit) gelişmişti ve neredeyse bacaklarını kaybedecekti. Bu zorlu tedaviye rağmen 16 ay sonra, hastalığı tekrarladı. Bu sefer kök hücre nakli yapılması gerektiği söylendi, fakat ailesi bu daha da zorlu tedavi öncesi ikinci görüş arayışına girdiler ve Pensilvanya Çocuk Hastanesi'ne başvurdular. O sırada Pensilvanya Üniversitesi’nde bağışıklık sistemimize ait T hücrelerinin genetik olarak modifiye edilerek kanserli hücrelere saldırmasını sağlayan ve CART-19 olarak bilinen yeni bir tedavinin geliştirildiğini duymuşlardı. Fakat ne yazık ki, bu yeni tedavi için klinik çalışmalar henüz FDA tarafından açılmamıştı. Emily eski hastanesine dönmek zorunda kaldı. Lösemik hücreleri her geçen gün iki kat artıyordu, 3 hafta süren daha yoğun bir kemoterapi rejimi aldı, fakat iyileşme göstermedi.
Sürecin devamında klinik çalışma açıldı ve Emily CART-19 tedavisi alan ilk çocuk hasta oldu. Sonuçta Emily, CAR-T tedavisine tam yanıt verdi ve şu an 12 yaşında; hem büyüyor hem de hayatta kalmasını sağlayan bir araştırma dizisinin ilerlemesine yardım etmekte.
Yine lösemi tanılı 63 çocukta yapılan bir çalışmada, hastaların %83’ünde 3 ayda kanser hücreleri tamamen ortadan kaldırıldı.
Başarılı sonuçlar üzerine 2017 yılının Ağustos ayında FDA, tekrarlayan (nükseden) veya tedaviye dirençli (refrakter) akut lenfoblastik lösemi için Novartis’in CAR-T tedavisi Tisagenlecleucel’i onayladı.
CAR-T hücre tedavisi nedir ve nasıl yapılır?
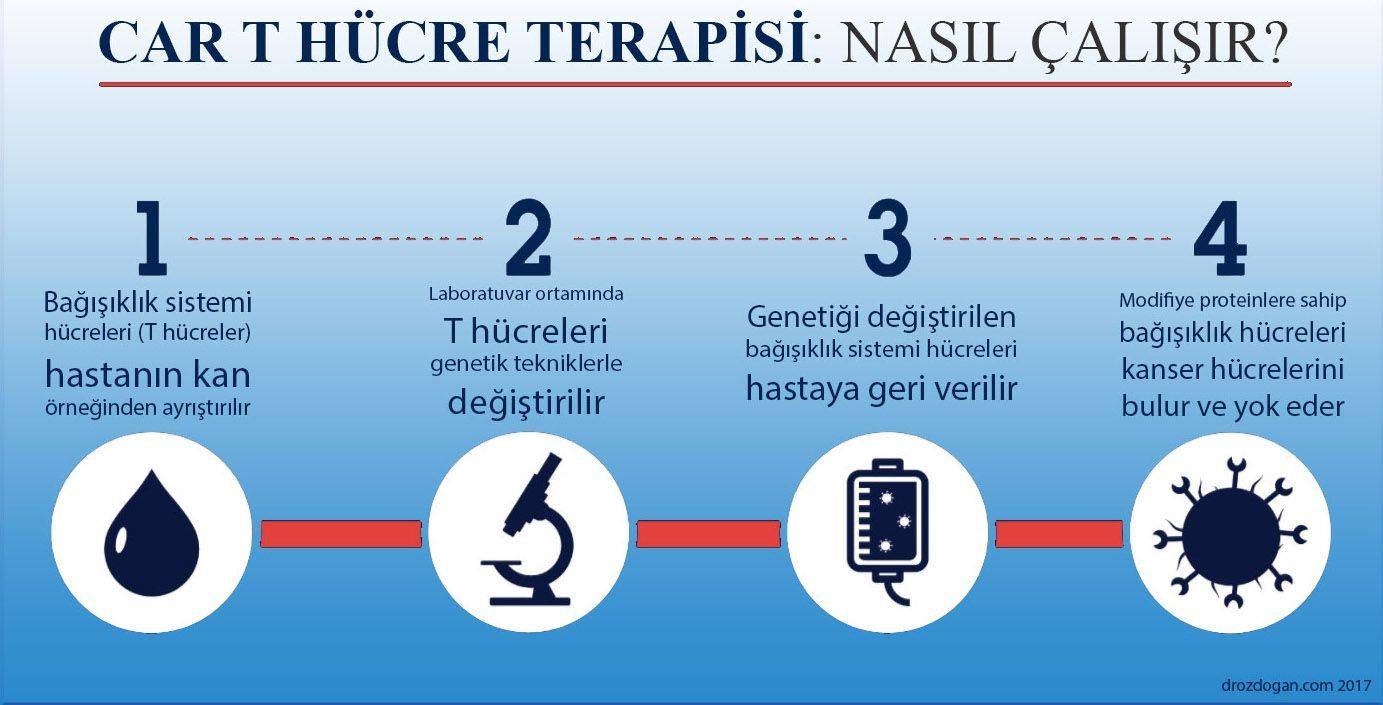
"Chimeric Antigen Receptors"ün baş harflarinin kısaltması olan CAR-T hücre tedavisi, tamamıyla kişiselleştirilmiş bir tedavi seklidir. Hastanın T hücreleri kanser hücresine saldıracak şekilde genetik tekniklerle modifiye edilir. Hastadan alınan kan örneğinden öncelikle T hücreler ayrıştırılır. Laboratuvar ortamında, T hücrelerine kanser hücresini tanımasını sağlayacak gen transferi yapılır. Daha sonra genetiği değiştirilen T hücreleri hastaya geri gönderilir. Hastaya özel kanser immünoterapisi ilacının üretimi yaklaşık 22 gün sürer.
Vücuda canlı hücrelerin gönderilmesi sebebiyle bu tedavi aynı zamanda canlı ilaç olarak da adlandırılmaktadır.
CAR-T tedavileri ilk olarak kan ve kemik iliği (hematolojik) kanserlerde başarılı olmakla birlikte, solid (organ) tümörler için de etkili olabileceği düşünülüyor.
Onkolojide 2018 yılının en önemli gelişmesi, Amerikan Klinik Onkoloji Derneği (ASCO) tarafından, canlı kanser ilacı olan CAR-T hücresel immünoterapisi seçildi. CAR-T hücre tedavisi, onkolojide bağışıklık sistemi tedavilerinin adeta zirvesidir...
Aşağıdaki videoda, CAR-T tedavisinin nasıl hazırlandığı ve uygulandığı görülebilir.
İlgili Konu
CAR-T tedavisine FDA onayı getiren çalışmaların detayları ve tedavinin yan etkileri
Lisa Rosenbaum, M.D.
Tragedy, Perseverance, and Chance — The Story of CAR-T Therapy.
N Engl J Med 2017






