MSH2 mutasyonu nedir? Bilmeniz gerekenler
Kalıtsal MSH2 mutasyonu nedir? Taşıyıcıları için genel bilgiler
- MSH2 ismi "MutS homolog 2"den gelir. Gen 2. kromozomda yer alır ve MSH2 gen proteini DNA hasarının tamirinde önemli bir rol oynar.
- Hem kadınlar hem de erkekler MSH2 geninde mutasyon taşıyabilir.
- MSH2 geninde kalıtsal mutasyonlar Lynch Sendromu ile ilişkilidir. Lynch Sendromu için diğer isimler Kalıtsal Polipozis Olmayan Kolorektal Kanseri (HNPCC) ve Muir Torre Sendromu'dur (nadir cilt tümörlerini geliştirme riskinin daha fazla olduğu insanlarda Lynch Sendromunun bir alt türü).
- MSH2 mutasyonu taşıyan kişiler çoğu kanser için daha fazla riske sahiptir, fakat özellikle kalın bağırsak (kolon ve rektum) ve rahim (endometriyum) kanseri riski taşırlar. MSH2 mutasyonu olan kişilerde belli kanserler için tarama ve önleme kılavuzları vardır.
- MSH2 mutasyon testi pozitif çıkan kişilerin katılması için klinik çalışmalar vardır. Ayrıca kalıtsal MSH2 mutasyonu taşıyan ve kanser tanısı almış kişiler de belli tedaviler veya klinik çalışmalara katılabilir.
- Hem anne hem de babadan MSH2 mutasyonunu kalıtımla alan çocuklar “yapısal uyumsuz onarım eksikliği” olarak bilinen çok nadir bir sendroma sahip olabilirler, ki bu da çocukluk ve gençlik dönemlerinde çeşitli kanserler için yüksek risk olabilir.
Kalıtsal MSH2 mutasyonu hangi kanserlerin riskini artırır?
Eğer kalıtsal MSH2 mutasyon testiniz pozitif çıktıysa, sizin ve ailenizin kanser geçmişine bakabilecek ve kanser riskinizi yönetmek için en iyi planı seçmenize yardımcı olabilecek multidisipliner çalışan bir onkoloji ekibi ile iletişime geçmeniz önerilir.
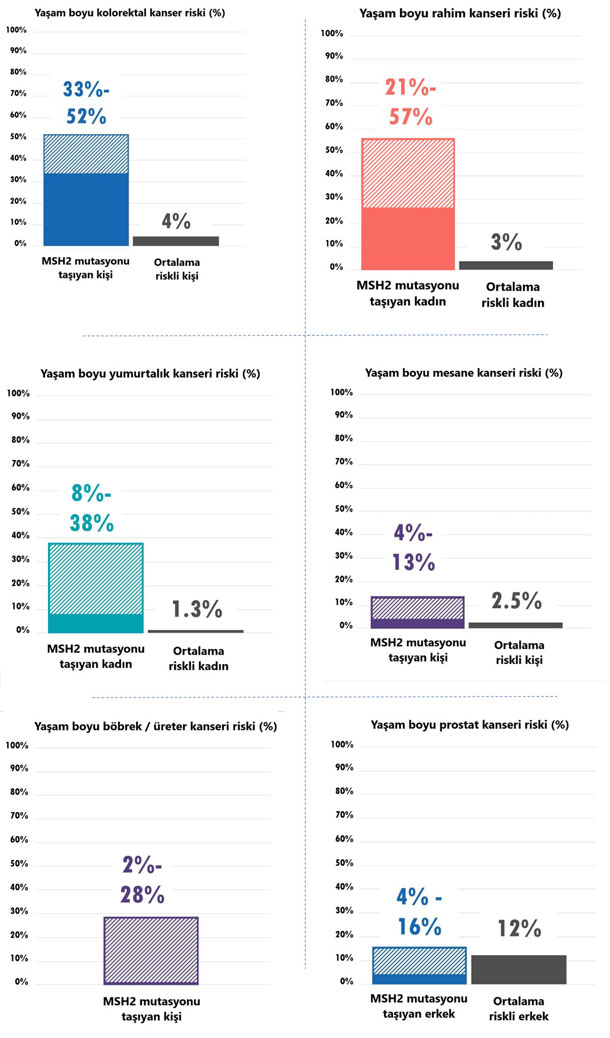
| Kanser Türü | MSH2 mutasyonu taşıyan kişiler için yaşam boyu kanser riski | Genel popülasyondaki kişiler için yaşam boyu kanser riski | MSH2 mutasyonu taşıyan kişiler ortalama tanı yaşı | Genel popülasyondaki kişiler için ortalama tanı yaşı |
| Kolorektal | % 33 – 52 | % 4,2 | 44 yaş | 68 – 72 yaş |
| Rahim | % 21 – 57 | % 3,1 | 47 – 48 yaş | 60 yaş |
| Yumurtalık | < % 8 – 38 | % 1,3 | 43 yaş | 63 yaş |
| Böbrek / Üreter | % 2,2 – 28 | % 1,2 | 54 - 61 yaş | Belirtilmemiş |
| Mesane | % 4,4 – 12,8 | % 2,4 | 59 yaş | 68 yaş |
| Mide | % 0,2 – 9 | % 0,9 | 52 yaş | 68 yaş |
| İnce bağırsak | % 1,1 – 10 | % 0,3 | 48 yaş | 60’lı – 70’li yaşlar |
| Prostat | % 3,9 – 15,9 | % 11,6 | 59 - 63 yaş | 66 yaş |
| Beyin | % 2,5 – 7,7 | % 0,6 | Veri yok | 59 yaş |
| Safra yolu | % 0,02 – 1,7 | % 0,2 | 57 yaş | 70 – 72 yaş |
Tablo: MSH2 mutasyonu taşıyan kişiler için kanser riskleri. Kaynak: NCCN: Genetic / Familiar High – Risk Assessment: Colorectal Version 1.2020
Kalıtsal MSH2 mutasyonu taşıyan kişiler diğer kanser için de daha fazla risk taşıyabilirler. Aşağıdaki kanser türleri için kesin riskler bilinmemektedir:
- Pankreas kanseri
- Sebase (yağ kisti) cilt büyümeleri
- Kadınlarda meme kanseri
MSH2 genindeki mutasyonun kanser riskini nasıl etkilediğine dair çalışmalar devam etmektedir.
Kalıtsal MSH2 mutasyonu taşıyan kişiler için risk yönetimi nasıl olmalı?
Ulusal Kapsamlı Kanser Ağı (NCCN), MSH2 mutasyonlu erkek ve kadınlar için risk yönetim kılavuzları sağlar. Sizin ve ailenizin kanser geçmişine bakabilecek ve en iyi risk yönetim planını kararlaştırmanıza yardımcı olabilecek multidisipliner çalışan bir onkoloji ekibi ile iletişime geçmeniz önerilir.
MSH2 mutasyonu taşıyan kişiler için NCCN risk yönetim kılavuzları aşağıdaki kanserler için bilgiler içerir:
- Kolorektal kanser
- Rahim kanseri
- Yumurtalık kanseri
- Pankreas kanseri
- İdrar yolu kanseri
- Beyin kanseri
- Mide kanseri
- Meme kanseri
Kolorektal kanser
- 20 -25'li yaşlar arasında kolonoskopi yaptırın (ya da eğer 25 yaşından önce tanı konmuşsa, ailedeki en erken kolon kanseri yaşından 2 -5 yıl önce).
- 1 – 2 yılda bir tekrar kolonoskopi yaptırın. Taramanızın yıllık ya da iki yılda bir olması konusunda doktorunuz ile konuşun. Erkekler, 40 yaşın üzerindeki kişiler ve kolon kanseri veya kolon polipleri hikayesi olan kişiler yıllık taramalardan en çok faydayı sağlayabilirler.
- Günlük aspirin kolorektal kanser riskini azaltabilir. Aspirin için en iyi doz ve zamanla bilinmemektedir. Güncel araştırmalar, günlük 600 mg aspirin almanın Lynch Sendromu olan kişilerde kolorektal kanseri riskini azalttığını buldu. Faydalar ve riskler, en iyi zamanlama ve doz için doktorunuzla konuşun.
Rahim kanseri
- Belirtilerin farkındalığı ve biyopsi: Rahim kanseri, bir biyopsi ile takip edilen belirtilere dayanarak çoğu kez erkenden tespit edilebilir. Bu sebepten, uzmanlar tüm kadınların rahim kanseri belirtileri için farkında olmaları ve devam eden herhangi bir şeyi hemen doktorlarına bildirmelerini öneriyor.
- Normal olmayan vajinal akıntı
- Pelvis ya da karında ağrı
- Karında şişlik
- Yemek yemede zorluk
- İdrar torbasında sık doluluk hissi
- Tarama: Belirtiler olmadığında transvajinal ultrason ve / veya endometriyal biyopsiler yoluyla düzenli rahim kanseri taraması, belirti gösteren herhangi bir kadın için biyopsi ile takip edilen belirtilerin farkındalığından daha iyi sonuçlar elde ediyor gibi gözükmemektedir. Buna rağmen, bazı kadınlar düzenli olarak transvajinal ultrason ve endometriyal biyopsiler yoluyla tarama yaptırır. Transvajinal ultrason, menopoz öncesi kadınlar için önerilmemektedir. Kadınlar, tarama hakkında bir karar vermek adına transvajinal ultrason ve endometriyal biyopsilerin faydaları, riskleri ücretleri ve zamanlaması hakkında doktorları ile konuşmalıdır.
- Cerrahi: Rahmin alınması (histerektomi) Lynch Sendromu olan kadınlarda rahim kanseri riskini azaltır. Ancak, histerektominin rahim kanserinden kaynaklı ölüm riskini azalttığı gösterilmemiştir. Kadınlar, çocuk yetiştirmeyi tamamladıktan sonra histerektominin faydaları ve riskleri hakkında doktorları ile konuşmalıdır. Cerrahi işlem için en iyi dönem gen mutasyonu ve ailedeki kanser geçmişine göre değişebilir.
- İlaç tedavisi: Ağızdan alınan kontroseptif ilaçlar (doğum kontrol ilaçları), Lynch Sendromu olan kadınlarda rahim kanseri riskini azaltabilir. Kadınlar kontraseptif ilaçların faydaları, riskler ve zamanlaması için doktorları ile konuşmalıdır.
Yumurtalık kanseri
- Cerrahi: Yumurtalıkların ve fallop tüplerin alınması (salpingo – ooferektomi) Lynch Sendromu olan kadınlarda yumurtalık kanseri riskini azaltabilir. Kadınlar, çocuk yetiştirmeyi tamamladıktan sonra salpingo – ooferektominin faydaları ve riskleri hakkında doktorları konuşmalıdır. Cerrahi işlem için en iyi dönem gen mutasyonu ve ailedeki kanser geçmişine göre değişir.
- Belirtilerin farkındalığı: Uzmanlar, tüm kadınların yumurtalık kanseri belirtilerini bilmelerini öneriyor. Kadınlar, aşağıdaki belirtilerden birkaç hafta süren herhangi birini ve normalden farklı durumları doktorlarına bildirmelidir:
- Pelvis ya da karında ağrı
- Karında şişlik
- Yemek yemede zorluk
- Erken tokluk hissi
- İdrar torbasında sık doluluk hissi
- Tarama: Belirtiler olmadığında transvajinal ultrason ve CA125 kan testleri ile düzenli tarama yaptırır. Ancak yumurtalık kanseri taraması, yumurtalık kanserini erken tespit edilmesine yardımcı olmaz. Ameliyat planlamayan kadınlar transvajinal ultrason ve CA125'in faydaları, riskleri, ücretleri ve zamanlaması hakkında doktorları ile konuşmalıdır.
- İlaç tedavisi: Ağızdan alınan kontroseptif ilaçlar (doğum kontrol ilaçları), Lynch Sendromu olan kadınlarda rahim kanseri riskini azaltabilir. Kadınlar kontraseptif ilaçların faydaları, riskler ve zamanlaması için doktorları ile konuşmalıdır.
Aile geçmişi olan kişilerde pankreas kanseri taraması
- MSH2 mutasyonu taşıyan ilk ya da ikinci derece pankreas kanseri akrabası olan kişiler, 50 ‘li yaşların başlarında ya da akrabasının tanı yaşından 10 yıl daha erken olacak şekilde tarama yaptırmayı düşünmelidir.
- Pankreas kanseri taraması yaptırmayı düşünen kişiler için US-NCCN, deneyimli bir tesiste ve ideal olarak araştırma koşulları altında tarama yaptırılmasını önerir. Kişiler tarama yaptırmadan önce taramanın faydaları, riskleri, ücretleri ve sınırlamaları hakkında doktorları ile konuşmalıdır.
- Kontrastlı MRI-MRCP (manyetik rezonans kolanjiyopankreatografi) ve / veya EUS (endoskopik ultrason) ile yıllık tarama yaptırmayı düşünün.
Mesane, böbrek ve üreter kanseri
- Özellikle erkekler için ve ailede idrar yolu kanseri geçmişi olan kişiler için 30 – 35 yaşları arasında yıllık idrar analizi yaptırmaya başlamayı düşünün.
Beyin kanseri
- 25 – 30 yaşları arasında fiziksel muayene ve nörolojik muayene yaptırmaya başlamayı düşünün.
Mide kanseri
- Ailede mide kanseri olan kişiler ve / veya Asya kökenli kişiler için:
- 40 yaşında her 3 – 5 yılda bir EGD (esophagogastroduodenocopy – özofagogastroduodenoskopi (ÖGD)) olarak bilinen bir yöntem kullanılarak mide kanseri taramasını düşünün.
- Eğer mide taraması yapılıyorsa, H. Pylori testi ve tedavisini düşünün.
Meme kanseri
- Aile geçmişine dayanarak meme kanseri riskinizi yönetin. Risk azaltıcı mastektomi (memelerin cerrahi operasyon ile alınması) genel olarak önerilmez.
Diğer kanserlerin taranması ve önlenmesi
Kılavuzlarda, MSH2 mutasyonu olan kişiler için diğer kanserlerin taranması ve önlenmesi hakkında bilgiye yer verilmemiştir. Ancak, klinik çalışmalar olabilir.
MSH2 mutasyonu olan kişiler için kanser tedavisi
Uzmanlar, kalıtsal MSH2 mutasyonu taşıyan kişiler için en iyi tedavileri öğrenmek adına araştırma çalışmaları yürütüyor.
Kalıtsal MSH2 mutasyonu taşıyan kişilerdeki çoğu kanserler "MSI – high" ya da "MSI – H" (microsatellite instability) olarak bilinen bir tümör biyobelirtecine sahip olacaklardır. Bu biyobelirteç ayrıca “MMR – D” (mismatch repair deficiency) olarak bilinir. MMR – D ya da MSI – high için tümör testi önemli olabilir, çünkü bu tümörlerin immün kontrol noktası inhibitörleri olarak bilinen immünoterapi ajanlarına yanıt verme olasılığı daha çoktur.
MSI – H kolorektal kanser
- 2. evre kolorektal kanserli kişilerde, MSI – high kanserleri iyi bir prognoza (hastalık seyri) sahiptir ve 5 – Fluorourasil adjuvan terapiden (kolorektal kanserde kullanılan immünoterapi) fayda almayabilir.
- Keytruda (pembrolizumab), bir floropirimidin, oksaliplatin ve irinotekan ile tedavi sonrası ilerleme gösteren metastatik veya ilerlemiş kolorektal kanseri tedavi etmek için kullanılan bir immün kontrol noktası inhibitörüdür.
- Opdivo (nivolumab), bir floropirimidin, oksaliplatin ve irinotekan ile tedavi sonrası ilerleme gösteren metastatik kanser için Yervoy (ipilimumab) ile kombinasyon şeklinde veya yalnız kullanılan bir immün kontrol noktası inhibitörü olarak onaylanmıştır.
Herhangi bir MSI – H kanserinin tedavisi için immün kontrol noktası inhibitörleri
- Keytruda (pembrolizumab), tedaviden sonra ilerleyen ve başka tedavi seçeneği olmayan MSI – H saptanan herhangi bir solid (organ) tümörün tedavisi için onaylandı.
Kalıtsal MSH2 mutasyonunu taşıyan kişiler için diğer tıbbi endişeler
MSH2 genindeki bazı mutasyonlar bazen Muir – Torre sendromu olarak adlandırılan Lynch sendromunun bir alt türüne sebep olur. Lynch sendoromu kanserlerinin artan riskine ek olarak, Muir – Torre sendromu olan kişiler daha çok yaygın olmayan cilt tümörlerinin gelişme riskine sahiptir. Bu nadir cilt tümörleri sebase adenomlar ve karsinomları içerir, ki bu da sebum (sebase bezleri) olarak adlandırılan yağlı madde üreten bezlerde meydana gelir. Keratoakantom olarak adlandırılan çoklu sayıda hızlı büyüyen tümörlerde meydana gelebilir, özellikle cildin güneşe maruz kaldığı bölgelerinde. Ailesinde bu cilt tümörlerine sahip biri olsun ya da olmasın, kalıtsal MSH2 mutasyonu taşıyan tüm bireylere bir dermatolog tarafından yıllık cilt muayenesi önerilmektedir.
Hem anneden hem de babadan MSH2 mutasyonunu kalıtımla alan çocuklar “yapısal uyumsuz onarım eksikliği (CMMRD)” olarak bilinen çok nadir bir sendroma sahip olabilirler. CMMRD çocukluk ve gençlik dönemlerinde çeşitli kanserler için yüksek risk olabilir. CMMRD sendromu olan çocuklar kan (hematolojik) ve beyin / merkezi sinir sistemi tümörlerine sahip olabilir ve ileri bir yaşta Lynch sendromu olan hastalarda genellikle kolorektal ve diğer kanser türleri görülür. CMMRD hastalarını tümü olmasa da çoğu sinir dokusu üzerinde tümörlerin oluşmasına sebep olan genetik bir bozukluk olan nörofibromatozise benzer, bu da özellikle de zararsız, ciltte açık kahverengi “café au lait” renginde lekeler gösterir. Bir çocuğun CMMRD sendromuna sahip olması için hem annesinin hem de babasının bir MSH2 mutasyonuna sahip olması gerekir. Çiftlerden biri bilinen bir mutasyona sahipse, çiftler çocuk sahibi olmadan önce diğer bireyin test yaptırması ile ilgili genetik bir danışmanla konuşmak isteyebilir.
Ebeveynlerin kalıtsal MSH2 mutasyonları olmayan embriyoları seçmek için yardımcı üreme teknolojisi ve preimplantasyon genetik tanı kullanma seçeneği bulunmaktadır.
MSH2 Overwiev, cancer risk, risk management, cancer treatment, other considerations. Facing our risk of cancer empowered: www.facingourrisk.org adresinden alındı






