HPV - Human Papillomavirus Nedir ve Nasıl Kansere Nasıl Yol Açar?
HPV ve Kanser: Bilimsel Çerçeve & Korunma
Sigaranın, obezitenin, alkol ve yoğun işlenmiş et tüketmenin kansere yol açabildiğini biliyoruz. Ancak mikroorganizmaların kansere katkısı toplum ve bilim dünyasında hâlâ yeterince bilinmiyor. Her yıl dünyada yaklaşık 14 milyon yeni kanser tanısının %16’sı, çoğunluğu virüsler olan enfeksiyöz etkenlerle ilişkilidir.
Not: Kanser–mikroorganizma ilişkilerinin aydınlatılmasında metagenomik çalışmalar kullanılır. Metagenomik, biyopsi dokuları gibi örneklerde bulunan mikroorganizmaların genetik materyalinin analizidir.
Karsinojen (kanser yapıcı) virüslerin en bilineni insan papillom virüsü (HPV)’dür.
🔎 HPV–Kanser İlişkisinin Öne Çıkanları
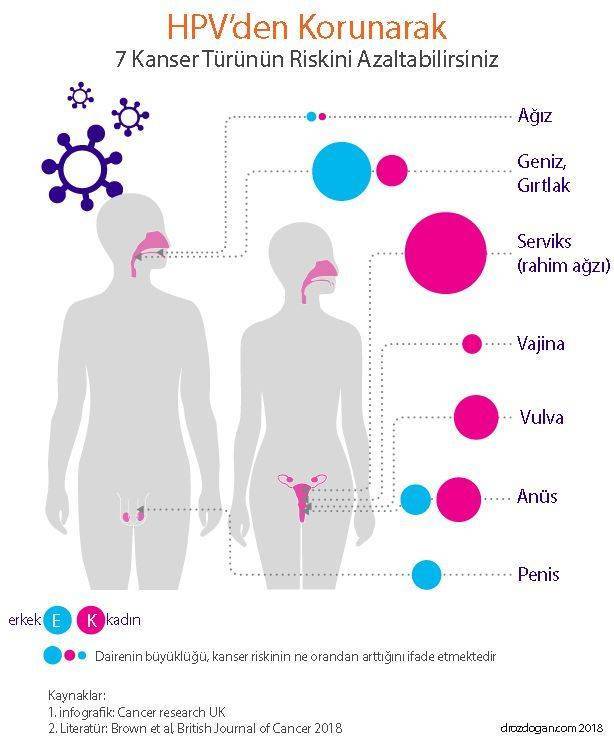
- Tüm kanserlerin %5’inin nedeninin HPV olduğu düşünülmektedir. Rahim ağzı kanseri örneklerinin %99.7’sinde HPV saptanmıştır.
- HPV, serviks dışında baş-boyun, vajina, vulva, penis, makat ve rektum kanserleriyle de ilişkilidir.
- HPV, cinsel yolla bulaşan en yaygın etkenlerden biridir; nüfusun %80–90’ı yaşamı boyunca en az bir HPV türü ile karşılaşır.
- HPV enfeksiyonlarının %70–90’ı belirti vermez; çoğu 1–2 yıl içinde kendiliğinden temizlenir veya sadece siğil ile seyreder.
- Bilinen ~200 HPV türünün ~40’ı genital bölgeyi enfekte eder; bunlardan 15’i serviks kanseri için yüksek risklidir.
HPV ve kanser ilişkisine dair bilgilerin büyük kısmı yenidir ve HPV’nin serviks kanserine yol açtığını gösteren çalışmalarıyla 2008 Nobel Ödülü alan Harald zur Hausen’in öncülüğündeki keşiflere dayanır.
🏛 Rahim Ağzı (Serviks) Kanserine Neden Olan HPV’nin Keşfi
1970’lerde Harald zur Hausen, “Serviks kanserinin sebebi HPV olabilir” hipotezini ortaya koydu. HPV’nin DNA’sının servikal hücrelerin DNA’sına entegre olabileceğini öne sürdü. Uzun yıllar süren araştırmaların ardından 1983’te serviks kanseri biyopsilerinde HPV DNA’sını gösterdi ve HPV-16/18 türlerinin başat etkenler olduğunu kanıtladı (serviks biyopsilerinin ~%70’inde).
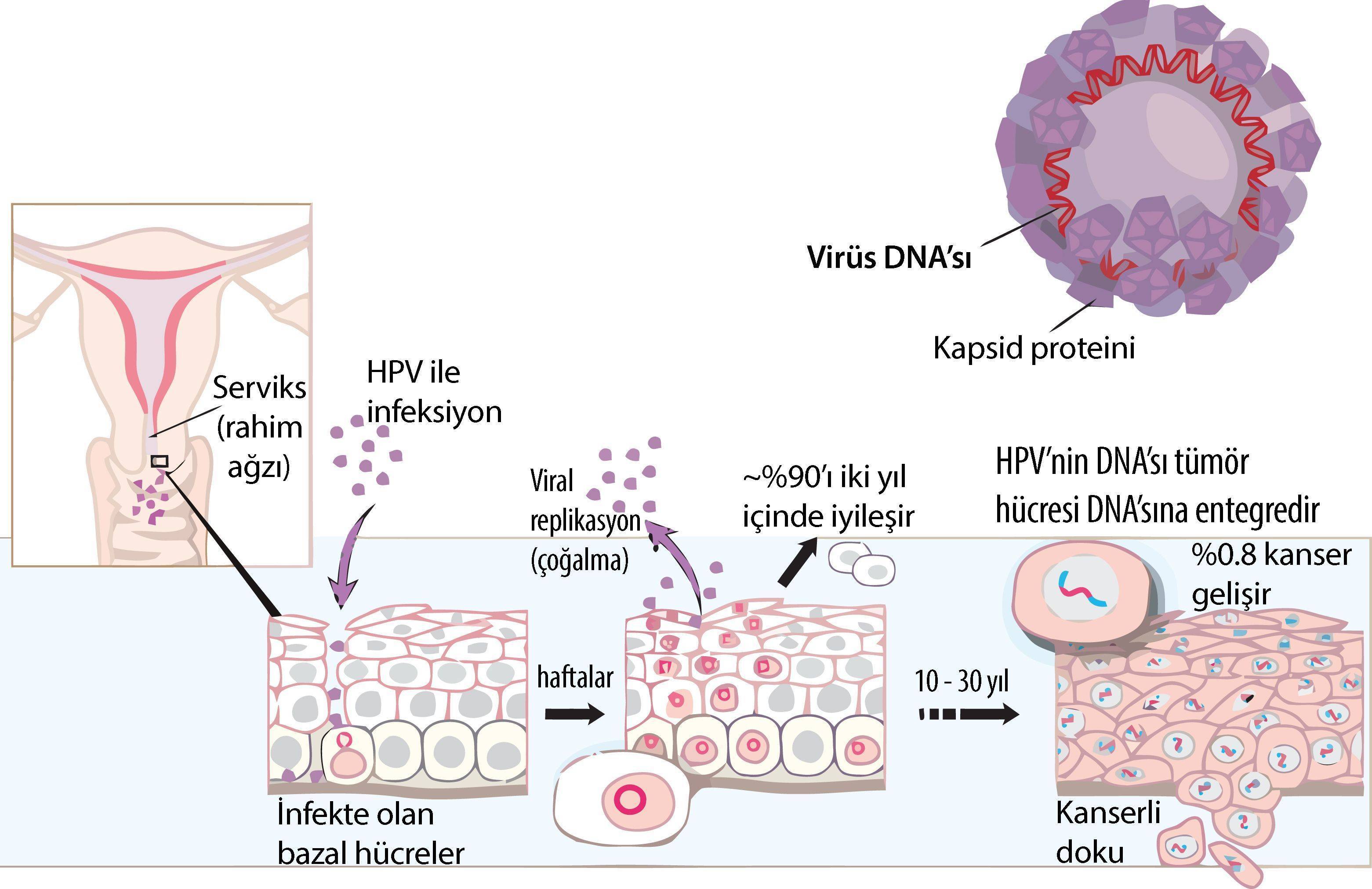
– İlgili konu: 2. Dünya Savaşı’ndan Nobele: Dr. Harald zur Hausen ve HPV’nin serviks kanserine yol açtığının keşfi (detaylı)
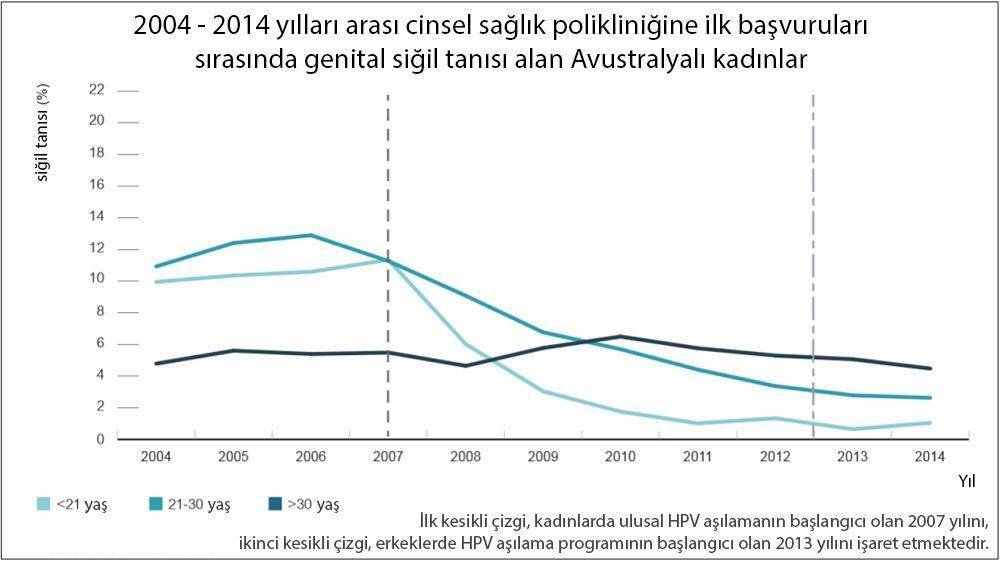
Bu keşif, yüksek riskli HPV-16/18 türlerine karşı %95’e varan koruma sağlayan aşıların geliştirilmesine zemin hazırladı. Koruyucu HPV aşısı 2006’da FDA onayı aldı ve düzenli uygulanan ülkelerde serviks kanseri insidansı belirgin azaldı.
🧠 Virüslerin Kanser Yapma Mekanizmalarında Yeni Bulgular
Viruses dergisinde (Ağustos 2017) yayımlanan çalışma, virüse karşı üretilen bazı enzimlerin (örn. APOBEC3) kendi DNA’mızda da kanserle ilişkili mutasyonlara yol açabileceğini öne sürüyor. Bu, HPV enfeksiyonunun neden yıllar sonra kansere dönüşebildiğine dair olası bir açıklama sunuyor.
APOBEC3 ilişkili mutasyonlar, HPV pozitif baş-boyun kanserlerinin %40’ında, HPV negatif baş-boyun kanserlerinin ise %10’unda gösterilmiştir. Bu da bağışıklık yanıtının ve APOBEC3’ün yalnızca virüs enfeksiyonlarıyla tetiklenmediğini düşündürmektedir.
💉 HPV Aşı Çeşitleri Nelerdir?
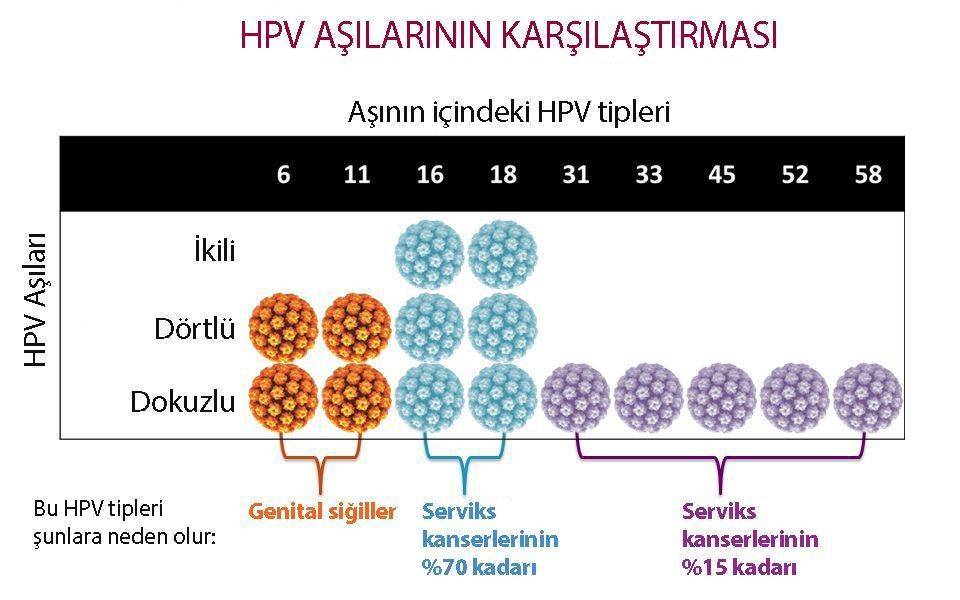
Günümüzde 3 çeşit HPV aşısı bulunmaktadır: 2’li (bivalent), 4’lü (quadrivalent) ve 9’lu (nonavalent) HPV aşısı.
Ülkemizde Gardasil (4’lü) ve Cervarix (2’li) bulunmaktadır. Gardasil 9 ise 2014’te FDA onayı almıştır.
- Gardasil (4’lü): Merck üretimi; HPV-16/18’e karşı (serviks kanserlerinin ~%70’i) ve HPV-6/11’e karşı koruma (genital siğillerin ~%90’ı).
- Cervarix (2’li): GSK üretimi; yüksek riskli HPV-16/18’e karşı korur (genital siğillere karşı korumaz). İki dozun çoğu durumda yeterli olabileceğini ve etkinliğin ~7 yıl sürdüğünü gösteren çalışmalar vardır.
- Gardasil 9 (nonavalent): HPV 6, 11, 16, 18, 31, 33, 45, 52, 58’e karşı geniş koruma sağlar.
👪 Kimler HPV Aşısı Olmalı ve Ne Zaman?
- Kız/ Kadın: 9–26 yaş · Erkek: 9–21 yaş arası önerilir.
- En ideal aşı yaşı her iki cins için 11–12; hekiminiz 9 yaşından itibaren önerebilir.
- İlk cinsel temastan önce aşı en yüksek korumayı sağlar; maruziyet öncesi yaygın 4 tipe karşı %100’e yakın koruma mümkündür.
– İlgili konu: 9’lu HPV aşısı, 45 yaşına kadar kullanılması için FDA onayı aldı

🧩 Sonuç
Sonuç: Enfeksiyöz etkenler kanser yükünün önemli bir kısmından sorumludur. Buna karşın kamuoyu farkındalığı düşüktür. Üstelik bazı enfeksiyonlar aşıyla önlenebilir (HPV, Hepatit B) veya tedavi edilebilir (örn. Helicobacter pylori). Günlük yaşamda sıkça tartışılan başka olası risklere kıyasla enfeksiyon kökenli kanserlere odaklanmak, bilimsel kanıt düzeyi daha yüksek bir önleme stratejisidir.
İLGİLİ KONULAR
1. Cody J. Warren, Joseph A. Westrich, Koenraad Van Doorslaer and Dohun Pyeon.
Roles of APOBEC3A and APOBEC3B in Human Papillomavirus Infection and Disease Progression.
Viruses 2017
2. The Nobel Prize in Physiology or Medicine 2008.
nobelprize.org






