Virüs nedir? Virüslerin kısa tarihi ve kanser yapıcı virüsler
Virüs nedir?
Bir virüs, sadece diğer organizmaların canlı hücrelerinde çoğalabilen küçük bir enfeksiyon yapıcı ajandır. Virüsler, hayvanlardan ve bitkilere, bakterilerden alglere kadar her türlü yaşam formuna bulaşabilir.
1892'de Dmitri Ivanovsky, tütün bitkilerini enfekte eden, fakat bakteriyel olmayan bir patojen tanımlamıştır. 1898'de Martinus Beijerinck'in yayımladığı makalede bu patojen, tütün mozaik virüsü olarak tanımlanmıştır ve böylelikle 19. yüzyılın sonunda virüsler keşfedilmiş olur. Günümüzde milyonlarca türü olduğu bilinen virüsler, yeryüzündeki hemen hemen her ekosistemde bulunur ve en çeşitli biyolojik varlıktır. Virüsleri, mikrobiyolojinin bir alt uzmanlığı olan virolojinin konusudur.
Eğer bir virüs enfekte olmuş bir hücrenin içinde veya bir hücreyi enfekte etme sürecinde değilse, bağımsız parçacıklar şeklinde bulunur. Virion olarak da bilinen bu viral partiküller iki veya üç kısımdan oluşur:
- DNA ya da RNA'dan yapılan genetik materyal, genetik bilgi taşıyan uzun moleküller;
- genetik materyali çevreleyen ve koruyan kapsid adı verilen bir protein kılıfı ve
- bazı durumlarda (iii) protein kaplamasını çevreleyen bir lipit zarfı.
Bu virüs parçacıklarının şekilleri basitten çok karmaşık yapılara kadar uzanır. Çoğu virüs, normal mikroskopla görülmek için çok küçük yapıdadır. Ortalama bir virüs, ortalama bir bakterinin yaklaşık bir yüzde biri kadardır. Virüslerin boyutu nanometre cinsinden ölçülür; örneğin grip (influenza A) virüsünün boyutu 80-120 nanomatre boyutundadır. 1 nanometre, bir metrenin milyarda biridir. Yani bu durumda, ortalama bir virüsün çapı, 1 metrenin 10 milyonda biridir.
Evrimsel yaşam öyküsündeki virüslerin kökenleri belirsizdir: bazıları, plazmidlerden - hücreler arasında hareket edebilen DNA parçaları-, diğerleri bakterilerden evrimleşmiş olabilirler. Evrimde virüsler, genetik çeşitliliği artıran yatay gen transferinin önemli bir aracıdır. Virüsler bazıları tarafından bir yaşam formu olarak kabul edilir, çünkü bunlar genetik materyalleri taşırlar, çoğaltırlar ve doğal seleksiyon yoluyla evrimleşirler, fakat genellikle yaşam saymak için gerekli görülen temel özelliklerden (hücre yapısı gibi) yoksundurlar. Tüm bu niteliklere sahip oldukları için, virüsler "yaşamın kenarında organizmalar", ve çoğalıcılar olarak tanımlanmıştır.
Virüsler nasıl bulaşır / yayılır?
Virüsler birçok şekilde yayılmaktadır;
- Bitkilerde virüsler genellikle bitkiden bitkiye, bitki bitlerine, örneğin yaprak bitleri gibi beslenen böcekler tarafından aktarılır.
- Hayvanlarda ve insanlarda virüsler kan emici böcekler tarafından taşınabilir. Bu hastalık taşıyan organizmalar vektörler olarak bilinir. İnfluenza (grip) virüsleri öksürme ve hapşırma ile yayılır. Viral gastroenteritin (bağırsak enfeksiyonu) yaygın nedenleri olan norovirüs ve rotavirüs, fekal-oral yolla bulaşır ve insandan insana bulaşarak, vücuda yiyecek veya su içinde girer. HIV, cinsel temas ve vücut sıvıları yoluyla bulaşan birkaç virüsten biridir.
- HIV infeksiyonu ilişkili kanserler ve diğer hastalıklar
Viral enfeksiyonlar, genellikle enfekte edici virüsü ortadan kaldıran bir bağışıklık tepkisini uyarır. Bağışıklık tepkileri ayrıca, belli viral enfeksiyona karşı yapay olarak edinilmiş bir bağışıklık kazandıran aşılar tarafından da üretilebilir. AIDS ve viral hepatite neden olan bazı virüsler bu bağışıklık yanıtlarından kaçınır ve kronik enfeksiyonlara yol açar. Antibiyotiklerin virüsler üzerinde hiçbir etkisi yoktur, ancak birkaç antiviral ilaç geliştirilmiştir.
Aşağıdaki şekilde, virüslerin ne kadar farklı yapılarda olduğunu gösteren, iyi bilinen bazı virüsler resmedilmiştir.
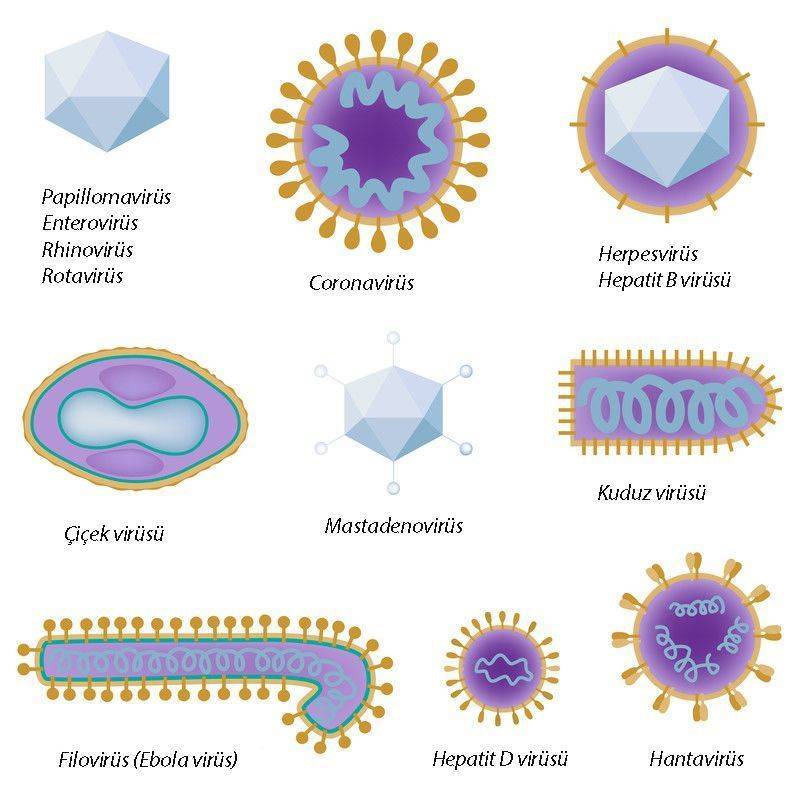
Virüslerin tarihinden köşe taşları
Kuduz aşısının mucidi Louis Pasteur (1822-1895), aşıyı bulduğu halde, kuduz için nedensel bir ajan bulamadı ve mikroskop kullanılarak tespit edilemeyecek kadar küçük bir patojen olabileceği hakkında öngörüde bulundu. 1884'te, Fransız mikrobiyolog Charles Chamberland, bakteriden daha küçük gözeneklere sahip olan filtreyi icat etti. Böylece, bakteri içeren bir çözeltiden bakteriler tamamıyla ayrıştırılabildi. 1892'de, the Rus biyolog Dmitri Ivanovsky şimdiki tütün mozaik virüsü olarak bilinen virüsü incelemek için bu filtreyi kullandı. Deneylerinde enfekte tütün bitkilerinin ezilmiş yapraklarından elde edilen çözeltilerin süzülmesi sonucunda süzülen sıvıda etkenlerin süzülmeden kaldığını gözlemledi. Ivanovsky enfeksiyonun bakteriler tarafından üretilen bir toksin tarafından meydana geldiğini öne sürdü, ancak bu düşüncesini sürdürmedi. O zamanlar tüm enfeksiyöz ajanların filtreler tarafından süzülebildiği ve üretilme ortamlarında üreyebildikleri düşünülmekteydi (bu düşünce hastalık yapıcı mikrop teorisinin bir parçasıydı). 1898'de, Hollandalı mikrobiyolog Martinus Beijerinck bu deneyleri tekrarladı ve süzülmüş çözeltinin enfeksiyöz ajanların yeni bir formunun içerdiğine ikna oldu. Bu ajanların sadece bölünebilen hücrelerde çoğaldıklarını gözlemledi, ancak bu deney sonucunda hastalık oluşturan partikülleri göremedi, ajanlara contagium vivum fluidum (çözünür canlı mikroplar) adını verdi ve sonra virüs olarak yeniden adlandırıldı. Beijerinck virüslerin doğada sıvı olarak bulunduğunu savunmuştur, daha sonra bu teori virüslerin partikül olduğunu düşünen Wendell Stanley tarafından düşürülmüştür.
20. yüzyılın başlarında, İngiliz bakteriyolog Frederick Twort, şimdilerde bakteriyofaj (ya da sadece faj) denilen ve bakterileri enfekte eden virüs gruplarını keşfetti. Fransız-Kanadalı mikrobiyolog Félix d'Herelle, besiyerindeki bakterilere süspansiyon şeklinde eklendiğinde onları öldüren virüsları tanımladı. Fajlar, tifo ve kolera gibi hastalıkların olası tedavisi gibi takdim edildi, ancak penisilinin geliştirilmesi ile bir kenara bırakıldılar. Faj çalışmaları, genlerin açılıp kapanma mekanizmalarını ve yabancı genlerin bakteri hücrelerine aktarılmaları için kullanışlı bir mekanizmayı anlamayı destekledi ve hatta fajların bakterilerle olan ilişkisinin araştırılması sırasında, günümüzün en büyük buluşlarından biri sayılan CRISPR-CAR9 genetik teknolojisi doğmuştur.
1949'da, John Franklin Enders, Thomas Weller ve Frederick Robbins insan embriyo hücre kültüründe poliovirüs ürettiler ve böylece sağlam hayvan dokuları ve embriyonlu yumurta dışında virüs üretilmiş oldu. Bu çalışma etkili polio (çocuk felci) aşısı üretmek için Jonas Salk tarafından yapıldı.
Virüslerin ilk görüntüleri, Alman mühendisler Ernst Ruska ve Max Knoll tarafından 1931'de elektron mikroskobunun icadı üzerine elde edildi. Düşünsenize, virüsler, teorik olarak var oldukları ortaya konduktan ancak 40 yıl sonra görüntülenebilmiştir.
20. yüzyılın ikinci yarsında virüs keşfi altın çağını yaşadı ve bu yıllarda 2000'den fazla hayvan, bitki ve bakteri virüsu türü keşfedildi. 1963'te, hepatit B virüsü Baruch Blumberg tarafından keşfedildi ve 1965'te, Howard Temin ilk retrovirüsü tanımladı. Ters transkriptaz enzimi, retrovirüsler tarafından kendi RNA'larından DNA kopyalamada kullanılır ve ilk kez birbirinden bağımsız olarak Howard Martin Temin ve David Baltimore tarafından 1970'te tanımlanmıştır. 1983'te Luc Montagnier'in takımı Fransada Pasteur Enstitüsünde, şimdilerde HIV olarak bilinen retrovirüsü ilk kez izole ettiler.
Virüslerin kanserle ilişkisi de sayısız araştırmanın konusu olmuştur. Bu araştırmaların en dikkat çekeni HPV ve serviks (rahim ağzı) kanseri ilişkisidir. Bilinen 100'den fazla HPV türünün yaklaşık 40'ı genital bölgeyi enfekte eder ve bunlardan 15 tanesi rahim ağzı kanseri için yüksek risklidir. Tüm kanserlerin %5 kadarının HPV ilişkili olduğu düşünülmektedir.
Kanser açısından bu kadar önemli olmasına rağmen HPV ve kanser ilişkisine dair bilgilerimizin çoğu yenidir ve HPV’nin rahim ağzı kanserine yol açtığı keşfi ile 2008’de Nobel Ödülü alan Harald zur Hausen’in öncüsü olduğu çalışmalara dayanmaktadır.
Harald zur Hausen, 1970'li yıllarda daha önce kimsenin dile getirmediği bir fikri öne sürdü: “Rahim ağzı kanserinin sebebi insan papilloma virüsü (HPV) olabilir!”. Bu virüsün kendi DNA’sını, rahim ağzı hücrelerinin DNA’sına entegre ettiğini ve virüsün çoğalmak için rahim ağzı hücrelerini kullandığını düşünüyordu. Bunun için rahim ağzı kanseri hücrelerinde HPV’ye ait DNA’yı göstermeli idi. Harald zur Hausen, bu fikri 10 yıldan uzun süre boyunca farklı HPV türlerini araştırarak sürdürdü; viral DNA'nın yalnızca bir bölümünün konakçı genomuna entegre olması ve HPV’nin 100’ü aşkın alt türü olması nedeniyle zorlandı. Sonunda 1983 yılında rahim ağzı kanseri biyopsislerinde HPV’ye ait DNA’yı ve ayrıca HPV’nin 16 ve 18 numaralı türlerinin rahim ağzı kanserlerinin ana sebebi olduğunu gösterdi (HPV 16 ve 18 rahim ağzı kanseri biyopsilerinin yaklaşık % 70'inde bulundu).
Bu değerli keşif, yüksek riskli HPV16 ve 18 türleri ile enfeksiyondan % 95 oranında koruma sağlayan HPV aşılarının geliştirilmesini sağladı. Koruyucu HPV aşısı 2006 yılında FDA onayı aldı ve düzenli kullanıma giren ülkelerde şimdiden rahim ağzı kanseri sıklığını belirgin bir şekilde azalttı; hatta HPV aşısını en ciddiye alan ülke Avustralya rahim ağzı kanserini tamamen ülkesinden silmek üzere.
- HPV (human papillomavirus) nedir ve nasıl kansere nasıl yol açar?
Virüslerin yapısı nasıldır?
Tüm virüsler temel olarak nüklesik asit (DNA ya da RNA) ve kapsidden (protein kılıf) oluşur. Bu yapıya nükleokapsid adı verilir. Bazı virüslerde virüsü kuşatan bir lipit zarf bulunur. Zarftan dışarıya doğru çıkıntı yapan yapılara glikoprotein birimleri denir. Glikoproteinler, hedef hücre reseptörüne virüsün tutunmasını sağlar. Zarf ile kapsid arasında kalan boşluğa tegument adı verilir ve burada matriks (M) proteinleri bulunur. Matriks proteinlerinin görevi, zarflı virüslerin konak hücreden tomurcuklanarak çıkmasını sağlamaktır.
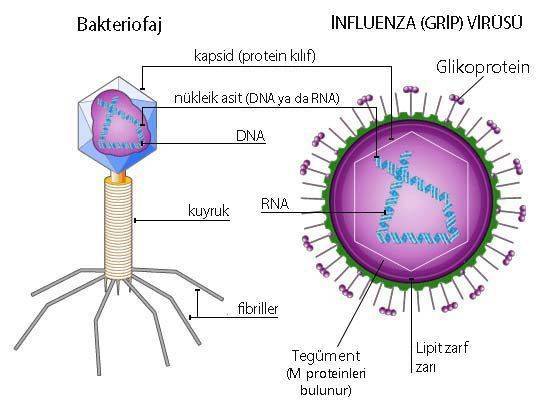
Virüsler enerji üretemediklerinden çoğalmak için mutlaka canlı hücreye gereksinim gösterirler. Bu nedenle zorunlu hücre içi mikrooganizmalardır. Virüsler, çoğaldıkları zaman binlerce virüs parçacığı oluşur.
Virüsler enfekte hücrede viral nükleik asit ve proteinden oluşan yapılara inklüzyon cisimleri denir.
Kanser yapan virüsler - Onkovirüsler / Onkogenik virüsler
Virüslerin insanlarda ve diğer türlerde çeşitli kanserlere neden olduğu bilinmektedir. Hatta tüm kanserlerin %16'sı virüs ve bakteri enfeksiyonları sonucu oluştuğu hesaplanmaktadır. Kansere neden olan mikroorganizmaları inceleyen bilim dalına metagenomik denmektedir. Bununla birlikte viral kanserler sadece enfekte kişilerin çok azında meydana gelir. Örneğin HPV enfeksiyonlarının %70-90’ı herhangi bir şikayete neden olmaz ve 1-2 yılda kendiliğinden iyileşir ya da az bir kısmı siğil şeklinde bulgu verebilir.
Kanser virüsleri, hem RNA hem de DNA virüsleri de dahil olmak üzere bir dizi virüs familyasından gelir ve bu haliyle tek bir kanser yapcı virüs türü yoktur. Kanserin gelişimi, kişinin bağışıklık sistemi, DNA tamir sistemleri kapasitesi ve virüsün yol açtığı mutasyonlar gibi çeşitli faktörlerle belirlenir.
Hangi virüsler insanlarda kansere yol açar?
Epstein Barr Virüsü (EBV): İnsanlarda en yaygın enfeksiyona neden olan virüs türüdür. Dünya nüfusunun yüzde 95‘inin bu virüs ile enfekte olduğu düşünülmektedir. Yapılan araştırmalarda bu virüsün lenfoma, mide ve nazofarinks (geniz) kanserleriyle ilişkili olduğu bulunmuştur. Ancak bu virüsle enfekte olan kişilerde kanserleşme EBV enfeksiyonuna bağlı kanser gelişme ihtimali oldukça düşüktür. EBV virüsüne karşı geliştirilmiş bir aşı bulunmamaktadır.
Hepatit C Virüsü (HCV): Kronik karaciğer iltihaplanmaları ve karaciğer kanseri ile ilişkilendirilmiştir. HCV ile enfekte, yani HCV pozitif olan kişilerin yüzde 20’sinde ciddi karaciğer rahatsızlıkları ve yüzde 4–7’sinde HCV’ye bağlı karaciğer kanseri geliştiği bilinmektedir. HCV’ye karşı geliştirilen etkili bir aşı bulunmamaktadır.
Hepatit B Virüsü (HBV): En yaygın görülen 5. kanser çeşidi olan karaciğer kanseri gelişiminde temel role sahiptir. Yapılan araştırmalarda virüsün kalıcı enfeksiyonlar ile kronik karaciğer iltihaplanmaları ve kanserleşmeye neden olduğu bulunmuştur. Bu virüs tipine karşı geliştirilmiş çok etkili aşılar vardır.
İnsan T-lenfotropik Virus (HTLV): Keşfedilen ilk retrovirüs türüdür. Retrovirüsler RNA’dan DNA elde etme özelliklerine sahip olduklarından, genleri kolaylıkla hücrelere ekleyebilirler. HTLV ile enfekte olmuş kişilerin yüzde 10’unda yetişkin T hücre lösemi görülmüştür. Bu virüse karşı koruyucu bir aşı bulunmamaktadır, ancak tedavi edici ilaçlar geliştirilmiştir.
Human Papilloma Virüs (HPV): Hakkında en çok araştırma yapılan virüslerden birisidir. 100’dan fazla alt grubu tespit edilmiş olup, rahim ağzı (serviks) kanseriyle ilişkilendirilmiştir. Hatta son yıllarda yapılan çalışmalarda gösterilmiştir ki rahim ağzı kanserlerinin nedeni %99 HPV enfeksiyonudur. Bu virüsle enfekte olmuş kişilerin yüzde 10- 20’sinin rahim ağzı, anüs / makat, vulva, penis, baş ve boyun kanserlerine yakalandıkları görülmüştür. HPV’ye karşı geliştirilmiş Gardasil ve Cervarix isimli etkili aşılar şu an piyasadadır.
Kaposi Sarkom İlişkili Herpes Virus (KSHV): Onkovirüsler içinde en fazla sayıda onkogenlere (kanserleşmeye neden olan genler) sahip olduğu düşünülmektedir. Kaposi sarkomu adı verilen, daha çok AİDS hastalarında ve bağışıklık sistemi baskılanmış kişilerde görülen kanser türlerine neden olur.
Merkel Hücreli Polyoma Virüsü (MCV): Kansere sebep olduğu yakın bir zamanda keşfedilmiş bir virüstür. Merkel hücreli kanser olarak adlandıran çok nadir görülen ve agresif özelliklere sahip bir kanser türüne neden olur. Ancak son yapılan araştırmalarda bu kanser türüne yakalanan hastaların yüze 20’sinde bu virüs tespit edilmemiştir. Bu virüse karşı geliştiren herhangi bir aşı veya ilaç bulunmamaktır. Kansere neden olup olmadığı konusundaki araştırmalar halen sürmektedir.
Virüsler veya bakteriler nasıl kansere yol açar?
Mikroorganizmalardan olan virüsler, vücuda girdikten sonra hücrelere saldırıp kendi genetik materyallerini rastgele bir şekilde hücre çekirdeğindeki DNA’nın yapısına katabilir ve tümör gelişimine katkıda bulunan onkogenlerin aşırı üretilmesine sebep olabilir ya da bu onkogenleri kendi genetik yapılarına ekleyip vücutta hızlı bir şekilde yayılarak tümör oluşumunu teşvik edebilir. Normal seviyelerde üretildiklerinde hücre çoğalmasında görevli olan bu genler, mutasyona uğradıktan sonra tümör oluşumunu baskılayan genlerin görevlerini yapmalarına engel olurlar ve aslında ölmesi gereken hücrelerin ölüm mekanizmalarından kaçarak kontrolsüz bir şekilde çoğalmalarına ve bunun sonucunda da diğer mikroorganizmaların sebep olduğu gibi tümör oluşumuna katkıda bulunurlar. Tüm bu olaylar, mikroorganizmaların kansere nasıl sebep olduklarını açıklamak için yeterli kanıtlardır.
Virüs ile enfekte olduktan sonra bağışıklık sisteminin tepkisi nasıl olur?
- İnterferon cevabı: Viral enfeksiyonlara karşı konağın gösterdiği ilk immünolojik yanıttır. Fakat HIV ve EBV gibi bazı virüsler interferona karşı dirençlidir.
İnterferonlar, sitokin adı verilen ailenin bir üyesidir. Virüse direk etki göstermez; virüsle enfekte olan hücrelerden salınan interferonlar, diğer hücrelerde virüslerin ihtiyaç duyduğu proteinlerin üretilmesini durdurur. İnterferonlar, sadece hücre içi virüslere karşı etkilidir.
3 tür interferon vardır: Alfa, beta ve gama interferon. Bunların içinden alfa interferon HHV-8 ilişkili kaposi sarkomu, böbrek kanseri, HPV ilişkili siğillerin ve kronik hepatit B-C virüslerinin neden olduğu kronik aktif hepatitte kullanılır. tedavisinde kullanılmaktadır. - Doğal öldürücü (natural killer, NK) hücreler ve sitotoksik T lenfositleri (Tc): NK ve Tc lenfositlerin ikisi de virüsü değil, virüsle enfekte hücreyi öldürür. NK, hedefe yönelik olmayan bir bağışıklık sistemi hücresi olduğundan, viral enfeksiyonlara karşı Tc'den daha önce devreye girer. Bazı hücreler bağışıklık sisteminden kaçmak için enfekte ettikleri hücrenin yapısını değiştirebilirler (kanser hücreleri de benzer taktikler kullanabilmektedir). Bazı viral enfeksiyonlar sonrası gözlenen etkiler, örneğin kızamık virüsüne bağlı deri döküntüleri, savunma hücrelerimizin virüslü dokulara kısmen körlemesine saldırması sonucu oluşur.
- Antikorlar: Bağışıklık sisteminin virüslere karşı antikor cevabının 3 sonucu vardır:
- Virüsün antikorlarla kaplanarak nötralize edilmesi: Virüslerin hücre reseptörleri ile etkileşime girmesini ve yeni hücreleri enfekte etmesini engeller. Ancak hücre içi virüslere etki etmez. Bu nedenle aşılama ile kazanılmış antikorlar, kişiyi yeni virüs enfeksiyonlarına karşı korurken, yerleşmiş eski enfeksiyona etkisizdir.
- Antikor bağımlı hücresel sitotoksisite: Antikorlarla kaplı virüsler, bağışıklık sistemi hücreleri tarafından daha kolay bulunup öldürülebilir.
- Kompleman aktivasyonu: Virolizis adı verilen yöntemle virüsün lipit yapıdaki zarfı kısmen tahrip olur.
Sonuç
Milyonlarca türü olan ve virüs adı verilen bu canlılığın en küçük formlarının bir kısmının kanser oluşumuna neden olduğu ve bunu nasıl gerçekleştirdiği artık net bir şekilde bilinmektedir. Bununla birlikte bu virüslerle enfekte olan bireylerin sadece az bir kısmında bu virüs enfeksiyonuna bağlı kanser gelişir. Ayrıca son yıllarda kanser yapıcı virüslere karşı pek çok aşı geliştirilmiştir (koruyucu kanser aşıları).
Virüslerin kanserle yakın ilişkisini keşfeden bilim insanları, son yıllarda virüsleri kullanarak kanser aşıları geliştirme yoluna gitmişlerdir. örneğin cilt kanseri melanom tedavisi için FDA onayı alan kanser aşısı Lmlygic'te herpes (uçuk) virüsü kullanılmıştır. Yani ilginç bir şekilde virüsler için hem hastalık yapıcı hem de tedavi edici denilebilir. Tabii ki virüsleri tedavi edici özellik kazanmaları için bir dizi yüksek teknoloji gerektiren işlemden geçmeleri gerekir.
*
İLGİLİ KONULAR
- İmmünoterapi ve onkolitik virüs aşısı kombinasyonu ile yeni kanser tedavileri
- Pap smear ile milyonlarca kadının yaşamını kurtaran George Papanicolaou
- HPV Aşı Rehberi Yenilendi! Bu vesile ile HPV aşısı nedir öğrenelim
1. Joyita Banerjee, Neetu Mishra, Yogita Dhas.
Metagenomics: A new horizon in cancer research.
Meta Gene. 2015
2. Koonin EV, Senkevich TG, Dolja VV.
The ancient Virus World and evolution of cells.
Biology Direct. 2006
3. Bordenave G. Louis Pasteur (1822–1895).
Microbes and Infection / Institut Pasteur. 2003
4. Goodpasture EW, Woodruff AM, Buddingh GJ.
The cultivation of vaccine and other viruses in the chorioallantoic membrane of chick embryos.
Science. 1931
5. Robert Yarchoan et al.
HIV-Associated Cancers and Related Diseases
N Engl J Med.2018
6. Cody J. Warren, Joseph A. Westrich, Koenraad Van Doorslaer and Dohun Pyeon.
Roles of APOBEC3A and APOBEC3B in Human Papillomavirus Infection and Disease Progression.
Viruses 2017
7. The Nobel Prize in Physiology or Medicine 2008.
nobelprize.org