
Yeni koronavirüs (SARS-CoV-2) nasıl bulaşır ve hastalık yapar? Son bilimsel gelişmeler
Bu kapsamlı derleme, İngiletere Saint Andrews Üniversitesi Tıp Fakültesi İnfeksiyon ve Global Sağlık Bölümü’nde Doktor-Bilim İnsanı olarak çalışan Müge Çevik ve ekibi tarafından 23 Ekim’de The BMJ (British Medical Journal) adlı dergide yayımlanmıştır (Müge Çevik’in biyografisini yazının sonunda bulabilirsiniz).
SARS-CoV-2 hakkında kısa özet – bilmeniz gerekenler:
- Covid-19 Pandemisi’ne yol açan yeni tip koronavirüs SARS-CoV-2, genetik olarak SARS-CoV-1’e benzerdir, fakat SARS-CoV-2’nin özellikleri – örneğin, protein yüzeyindeki yapısal farklılıklar ve viral yük kinetikleri – neden daha ciddi bir salgın yaptığını açıklamaya yardımcı olabilir.
- Solunum yolunda en yüksek SARS-CoV-2 yükü, hastalık belirtilerinin başlamasıyla ya da hastalığın ilk haftasında gözlemlenir. En yüksek bulaşıcılık potansiyeli, belirtilerin başlamasının ilk beş gününde veya hemen öncesindedir ve sonradan düşüşe geçer.
- RT-PCR (Revers Transkriptaz - Polimeraz Zincir Reaksiyonu) testleri üst solunum yollarında ortalama 17 günlük viral SARS-CoV-2 RNA’sını tespit edebilir, ancak viral RNA’nın tespit edilmesi mutlaka bulaşıcılık anlamına gelmez ve 9 günlük hastalık sonrasında viral kültür nadiren pozitiftir.
- SARS-CoV-2’nin yayılmasında, semptomatik (belirti veren) ve pre-semptomatik (belirtiler başlamadan 1-2 gün öncesi) yayılım, büyük olasılıkla asemptomatik (hastalık boyunca hiçbir belirti göstermeyen kişiler) yayılımdan daha büyük bir rol oynamaktadır.
- Çok sayıda virüs nötralize edici antikorlar bildirildi ve ortaya çıkan kanıtlar, bunların hastalığın şiddeti ile ilişkili olabileceğini ancak zamanla azaldığını göstermektedir.
2 aşamalı bir hastalık olarak Covid-19
2019 Aralık ayında SARS-CoV-2’nin ortaya çıkmasından beri, virüsün karakterize edilmesi ve sebep olduğu hastalığın klinik seyri için dünya çapında bir çaba gösterilmektedir.
SARS-CoV-2’den kaynaklı koronavirüs hastalığı 2019 (Covid-19), büyük olasılıkla erken bir viral tepki aşaması ve bir inflamatuar ikinci aşamanın kombinasyonundan kaynaklanan iki aşamalı bir modeli takip eder.
Çoğu hasta Covid-19'u hafif atlatır. Covid-19 direk şiddetli zatürreden ziyade şu belirtilerle başlar: ateş, öksürük, halsizlik, kas ağrısı, baş ağrısı ve tat-koku kaybı. Bu açıdan mevsimsel griple bazı belirtileri paylaşır (bakınız Covid-19 belirtileri ve gripten farkları).
Bu derlemede, viroloji, bulaşma dinamikleri ve virüse karşı bağışıklık yanıtlarını içeren SARS-CoV-2 patofizyolojisine dair geniş bir güncellemeye yer verilmiştir. Yeni bilgiler geldikçe yazı güncellenecektir.
Yeni koronavirüsün yapısı nasıldır?
SARS-CoV-2, SARS-CoV-1’e ve yarasa koronavirüsü RaTG13’e çok benzeyen zarflı bir β-koronavirüstür.
Viral zarf, spike (S) glikoprotein, zarf (envelope= E), zar proteinleri (membrane= M) ile kaplanmıştır.
Virüsün insan hücresine bağlanmasına ve girişine S proteini aracılık eder. Enfeksiyondaki ilk adım, virüsün hedef reseptörünün aracılığı ile bir konak hücreye bağlanmasıdır. S proteininin alt birimi olan S1, anjiyotensin dönüştürücü enzim 2’nin (ACE2) peptidaz alanına bağlanan reseptör bağlanma alanı içerir. SARS-CoV-2’de S2 alt birim yüksek ölçüde korunur ve potansiyel bir antiviral ilaç hedefi olarak kabul edilir. Virüs yapısı ve replikasyon (kopyalama) döngüsü Şekil 1’de açıklanmıştır.
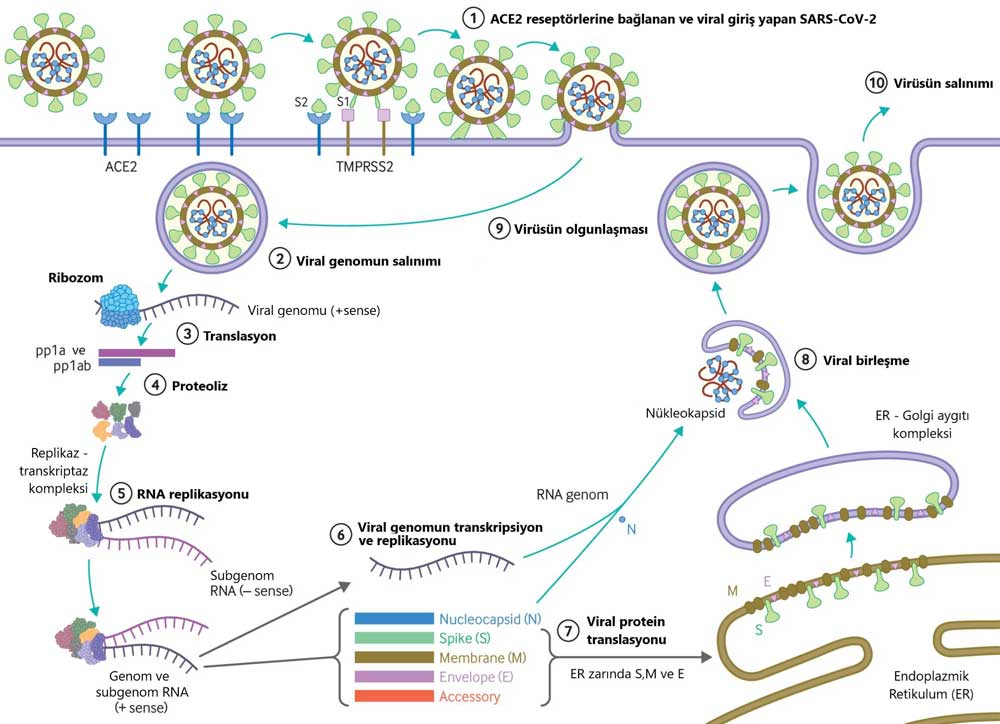
Şekil 1: (1) Virüs, çoğunlukla havayolu epitel (astar, döşeyici) hücrelerinde ve damar endotelyal hücrelerde ifade edilen konakçının transmembran serin proteazı (hücre yüzey proteini) ile sinerji içinde konakçı hedef hücre reseptörü olarak ACE2’ye bağlanır. Bu zar füzyonuna (birleşimi) yol açar ve viral genomu konakçı sitoplazmasının içine salar (2). 3. ve 7. aşamalar viral replikasyonun (çoğalmanın) viral birleşmeye, olgunlaşmaya ve virüs salınımına yol açan kalan adımlarını gösterir.
Koronavirüsler replikasyon sırasında yeniden okuma (bir çeşit genetik kod tamir mekanizmasına) sahiptirler ve bu yüzünden mutasyon oranları diğer RNA virüslerinden daha düşüktür.
SARS-CoV-2 dünya çapında yayıldığı için, diğer virüsler gibi viral genomda coğrafi imzalar içeren bazı mutasyonlar biriktirmiştir. Araştırmacılar virüsü karakterize etmek ve epiddemiyoloji ve yayılma modelini anlamak için bu mutasyonları incelemektedirler. Genel olarak mutasyonlar viral bulaşabilirliği veya patojeniteyi etkileyen değişikliklere neden olmuştur.
S proteinindeki G614 varyantının virüsün bulaşabilirliği ve infektivitesini artırdığı öne sürülmüştür. Hastanede kalış sonuçları ile ölçülen hastalığın şiddeti ile hiçbir ilişki kurulmamış olmasına rağmen, G614 içeren virüslü numunelerde varyant D614’e göre daha yüksek viral yükler bildirilmiştir. Bu bulgular, doğal enfeksiyon ile ilgili olarak henüz doğrulanmamıştır.
SARS-CoV-2 neden SARS-CoV-1’den daha bulaşıcıdır?
SARS-CoV-2, SARS-CoV-1’den daha yüksek bir bulaştırıcılık katsayısına (R0) sahiptir, ki bu virüs için çok daha verimli yayılmayı gösterir. SARS-CoV-2’nin birçok özelliği bu gelişmiş bulaşıcılığını açıklamaya yardımcı olabilir. Hem SARS-CoV-1 hem de SARS-CoV-2 tercihen anjiyotensin dönüştürücü enzim 2 (ACE2) ile etkileşime girerken, SARS-CoV-2’nin yüzey proteinlerinde ACE2 reseptörüne daha güçlü bağlanmayı ve istila edilen konakçı hücrelerde daha yüksek verimlilik sağlayan yapısal farklılıklar vardır. Ayrıca SARS-CoV-2 üst solunum yolu ve konjonktiva (göz kapaklarının içini ve gözlerin beyaz kısmını kaplayan zar) için daha fazla afiniteye (bağlanmaya) sahiptir, bu yüzden üst solunum yollarını enfekte edebilir ve hava yollarını daha kolay bir şekilde kullanabilir.
SARS-CoV-2 nasıl bulaşır? Viral yük dinamikleri ve bulaşıcılık süresi
Viral yük kinetikleri SARS-CoV-2 ve SARS-CoV-1 arasındaki farkların da bazılarını açıklayabilir. Solunum yolunda en yüksek SARS-CoV-2 yükü belirtilerin başlamasıyla ya da hastalığın ilk haftasında gözlemlenir. En yüksek bulaşıcılık potansiyeli belirtilerin başlamasının ilk 5 gününde veya hemen öncesindedir ve sonradan düşüşe geçer (Şekil 2).
Aksine, SARS-CoV-1’de en yüksek viral yükler hastalığın ikinci haftasında üst solunum yolunda tespit edildi, ki bu belirtilerin başlangıcından sonraki ilk haftada minimal bulaşıcılığını açıklar, bu da toplumda erken vaka tespitini sağlar.
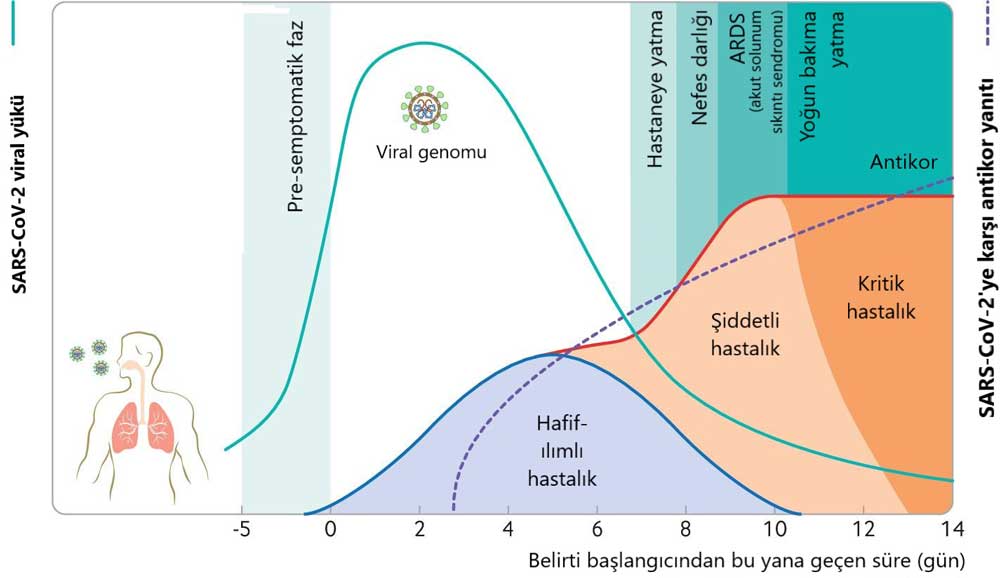
Şekil 2: İlk maruziyetten sonra hastalar tipik olarak 5 – 6 gün (kuluçka süresi) içinde belirtiler geliştirirler. SARS-CoV-2, hafif enfeksiyondan yüksek mortalitenin (ölüm oranı) eşlik ettiği şiddetli hastalığa kadar çok çeşitli klinik belirtiler oluşturur. Hafif enfeksiyonu olan hastalarda, başlangıçtaki konakçı bağışıklık yanıtı enfeksiyonu kontrol etme yeteneğidir. Şiddetli hastalıkta, aşırı bağışıklık yanıtı organ hasarına, yoğun bakımda yatmaya veya ölüme yol açar. Viral yük enfeksiyonun ilk haftasında zirveye ulaşır, daha sonra kademeli olarak azalırken antikor (IgG) yanıtı kademeli olarak artar ve çoğu kez 14. günde tespit edilebilir.
qRT-PCR (kantitatif Revers Transkriptaz – Polimeraz Zincir Reaksiyonu) teknolojisi, belirti başlangıcından sonra ortalama 17 gün (maksimum 83 gün) içinde üst solunum yolunda viral SARS-CoV-2 RNA’sını tespit edebilir. Ancak, viral RNA’nın qRT-PCR ile tespit edilmesi mutlaka bulaşıcılık anlamına gelmez ve PCR pozitif üst solunum yolundan elde edilen viral kültür 9 günlük hastalık sonrasında nadiren pozitiftir. Bu, temaslı izleme çalışmalarına dayanan bulaşma hakkında ne bilindiğine karşılık gelir, ki bu da hastalığın ilk haftasında bulaşma kapasitesinin maksimum olduğu ve bu süreden sonra bulaşmanın belgelenmediğidir. Ciddi derecede hasta veya bağışıklığı zayıflamış hastalar nispeten uzun süreli virüs atımına, bazı hastalar da aralıklı RNA atımına sahip olabilirler; ancak, tespit sınırına yakın düşük seviyeli sonuçlar bulaşıcı viral partiküller oluşturmayabilirler. Asemptomatik bireyler enfeksiyonu yayabilirken, bulaşıcılıklarının göreceli derecesi sınırlı görünmektedir. Hafif belirtiler gösteren insanlar (paucisemptomatik) ve belirtileri henüz gözükmeyen kişiler üst solunum yolunda hala büyük miktarlarda virüs taşırlar, ki bu da SARS-CoV-2’nin kolay ve hızlı yayılmasına katkı sağlayabilir. Semptomatik ve pre-semptomatik (virüs taşıyan kişinin belirti gösterdiği zamanlarda ve belirti başlangıcından 1 – 2 gün öncesinde) bulaşma, SARS-CoV-2’nin yayılmasında daha büyük bir rol oynayabilir.
Sosyal mesafe, test etme, izleme ve bireysel izolasyon gibi önleyici bir tedbirlerin kombinasyonu, Covid-19'la mücadelenin temelidir.
SARS-CoV-2’nin bulaşma yolu ve dinamikleri
Diğer koronavirüsler gibi, SARS-CoV-2’nin birincil bulaşma mekanizması burun, göz veya ağız mukozası (nemli bölgeleri) ile doğrudan veya dolaylı temas ile meydana gelen viral enfeksiyonlu solunum damlacıkları yoluyladır. Hedef konak reseptörleri orofarenks (orta yutak) ve üst solunum yolu dahil olmak üzere esas olarak insan solunum yolu epitel (astar, döşeyici) hücrelerinde bulunur. Göz ve mide-bağırsak sistemleri de enfeksiyona duyarlıdır ve bulaşma geçidi olarak görev alabilir (damlacık yolu ile bulaşmayı daha iyi anlamak için ilgili videomuza bakınız).
Bulaşma riski başka yerlerde de açıklandığı gibi, temas şekli, çevre, konağın bulaşmadan etkilenmesi ve sosyoekonomik faktörler gibi faktörlere bağlıdır. Yayılmanın çoğu yakın mesafede temas yoluyla meydana gelir (15 dakika, 2 metre içerisinde yüz yüze) ve özellikle aile, arkadaş gruplarının bir araya gelmesi ve ev halkında yayılma etkindir. Ev halkı ikincil atak oranları (birincil bir vaka ile duyarlı temas da bulunan bir grup içinde enfekte olmuş duyarlı bireylerin oranı) %4 ile %35 arasında değişmektedir. Enfekte bir kişi ile aynı odada uyumak veya enfekte bir kişinin eşi olmak enfeksiyon riskini artırır, ancak enfekte kişinin aileden uzak tutulması, enfeksiyon riskinin azalması ile ilişkilidir. Yüksek riskli olarak tanımlanan diğer aktiviteler ise enfekte kişiyle yakın bir şekilde yemek yemek, yemeğini paylaşmak ve grup aktivitelerine katılmayı içerir. Dış mekanlarda oturmaya kıyasla kapalı alanlarda enfeksiyon riski ciddi oranda artar. Kalabalık, iyi havalandırılmayan kapalı mekanlarda uzun süre kalma, hava yolu ile yayılmada etkili olabilir (yani bu 2 metreden daha uzun bir mesafeden yayılma olabileceği anlamına gelmektedir).
SARS-CoV-2’nin yayılmasında dışkı ve fomitin (cansız yüzeyler) yolu ile yayılmasının derecesi de daha net anlaşılmayı beklemektedir. Hem SARS-CoV-2 hem de SARS-CoV-1 pürüzsüz yüzeylerde (paslanmaz çelik, plastik, cam) ve daha düşük sıcaklık ve nemde (örneğin klimalı ortamlar) birkaç gün (1-4 gün arası) canlı kalabilir. Bu nedenle kirli yüzeylerden yıkanmamış eller ile göz, burun ve ağız mukozasına enfeksiyonun geçmesi muhtemel bir bulaşma yoludur. Bu bulaşma yolu özellikle artan çevresel bulaşma olasılığı ile ortak alanlara sahip tesislerde meydana gelebilir. Ancak, hem SARS-CoV-1 hem de SARS-CoV-2 yaygın olarak kullanılan dezenfektanlar ile kolayca etkisiz hale getirilirler, bu da yüzey temizliği ve el yıkamanın potansiyel değerini vurgulamaktadır.
SARS-CoV-2 RNA’sı dışkı örneklerinde varlığının ve RNA atımının genellikle solunum yolu örneklerinde daha uzun süre devam ettiği bulunmuştur; ancak, dışkıdan virüs izolasyonu nadiren başarılı olmuştur. Yayınlanmış hiçbir rapor fekal – oral (dışkı yolu ile) bulaşmayı bildirmemiştir. SARS-CoV-1’de fekal – oral bulaşmanın meydana gelmesi çoğu durumlarda düşünülmemiştir; fakat, kontrolden çıkmış bir salgın, virüsün hatalı bir kanalizasyon sistemi yoluyla bir apartmana yayılması ve havaya karışmasına atıfta bulunuldu. SARS-CoV-2 ile benzer bir yayılma meydana gelip gelmeyeceği zamanla görülecektir.
SARS-Cov-2 nasıl hastalık yapar? Patogenez (hastalığın gelişim süreci)
Viral giriş ve hedef hücrelerle etkileşim
SARS-CoV-2, hedef konak hücre reseptörü ACE2’ye bağlanır. Akciğer hücrelerinde virüsün aktif çoğalması ve vücuda yayılımı, ateş, kas ağrısı, baş ağrısı ve solunum belirtileri gibi hastalığa özgü olmayan belirtilere yol açar.
Deneysel bir hamster modelinde, virüs koklama epitelindeki koku reseptör hücrelerine geçici olarak hasar vermiştir ve koku alma fonksiyon bozukluğuna yol açmıştır, bu da COVID-19 da yaygın olarak görülen geçici tat ve koku alma kaybını açıklayabilir (bakınız Covid-19 hastaları koku-tat duyularını neden kaybediyor? Ne zaman geri döner?).
Farklı dokulardaki ACE2 reseptörünün dağılımı enfeksiyon bölgelerini ve hasta belirtilerini açıklayabilir. Örneğin, ACE2 reseptörü bağırsak, böbrekdeki endotel hücreler ve kan damarları gibi diğer organlarda yoğun bir şekilde bulunur, ki bu da mide-bağırsak belirtileri ve kalp-damar sorunlarını açıklayabilir. COVID-19’dan yaşamını kaybeden hastaların otopsilerinde akciğer, kalp, böbrek ve karaciğerin patoloji incelenmesinde endotel hücrelerinde lenfosit birikimine bağlı inflamasyon, karaciğer hücrelerinde nekroz ve miyokard enfarktüsü (kalp krizi) gözlemlenmiştir. Bu bulgular, SARS-CoV-1 ve influenzada (grip) görüldüğü gibi virüsün birçok organı doğrudan etkilediğini göstermektedir.
Bilinmeyen çok şey var. Solunum yolundaki veya endotel fonksiyon bozukluğundaki patolojik değişiklikler direkt viral enfeksiyonun, sitokin düzensizliğinin, koagülopatinin (pıhtılaşma bozukluğu) sonuçları mıdır, yoksa çok faktörlüler midir? Ve direkt viral istila veya koagülapatinin iskemik infarktüs gibi iskemik komplikasyonların bazılarında direkt olarak payı var mıdır? Bunları ve diğer soruları aydınlatılmak için daha çok çalışma gerekmektedir.
SARS-CoV-2’ye karşı bağışıklık yanıtı ve hastalık spektrumu (Şekil 2)
Virüs girişinden sonra, ilk bağışıklık sistemi yanıtı, virüse özgü T hücrelerini enfeksiyon bölgesine çekilmesidir. Bu şekilde virüs ortamdan elenirse enfeksiyon yayılmadan hasta iyileşir ki, Covid-19’a yakalanan çoğu kişi için en yaygın senaryo budur.
Hastalığı şiddetli geçiren hastalarda SARS-CoV-2 anormal bir konak bağışıklık yanıtı ortaya çıkarır. Örneğin, Covid-19’dan ölen hastaların akciğer dokularının ölüm sonrası patolojik incelemesi, hasarın inflamatuvar doğasını yansıtır: alveolar hasar, hiyalin birikimi, interstisyel mononükleer inflamatuvar infilratlar ile karakterize akut solunum sıkıntı sendromu (ARDS) bulguları. Bu durum şiddetli Orta Doğu solunum sendromunda (MERS) ve şiddetli akut solunum sendromunda (SARS) görülen akciğer patolojisi ile benzerdir. COVID-19’un ayırt edici bir özelliği solunum yolunda fibrinöz eksüdalı muskus tıkaçlarının varlığıdır, bu genç yetişkinlerde bile COVID-19’un ciddiyetini açıklayabilir. Bu potansiyel olarak, akciğerlerde biriken ve sonunda akciğer dokusuna zarar veren proinflamatuar sitokinlerin aşırı üretiminden kaynaklanır.
Ayrıca bazı hastalar septik şok, çoklu organ işlev bozukluğu ve sepsis yaşarlar. Örneğin, kardiyovasküler sistem daha çok COVID-19 hastalığının erken dönemlerinde etkilenir ve oldukça hassas troponin ve natriüretik peptitlerin salınması ile kendini belli eder. Koagülopatinin (pıhtılaşma bozukluğu) klinik durumunu yansıtan, akciğer küçük damarlarında trombosit-fibrin pıhtısının varlığı da görülür. Sitokinler normalde bağışıklık, iltihaplanma ve hematopoeze (kan hücrelerinin oluşumu) aracılık eder ve düzenler; ancak, bazı hastalarda bağışıklık reaksiyonun daha da şiddetlenmesi ve diğer organlarda sitokin birikimi, geniş doku hasarına veya bir sitokin salınım sendromuna (sitokin fırtınası) nenden olarak kılcal sızıntıya, pıhtı oluşumuna ve organ işlev bozukluğuna neden olabilir.
Covid-19’un yol açtığı sorunların altında yatan mekanizmalar nelerdir?
Klinik sonuçlar, ileri yaş, erkek cinsiyet ve kişinin sahip olduğu ek hastalıklar gibi kişisel faktörlerden ve ayrıca virüsle ilgili faktörlerden (viral yük kinetiği gibi), konakçı bağışıklık yanıtından ve önceki mevsimsel koronavirüslere maruz kalmadan doğan potansiyel çapraz reaktif bağışıklık hafızasından etkilenir.
Şiddetli hastalık gelişimi, yoğun bakım ünitesine kabul ve ölüm oranı ile ilişkili risk faktörleri
Altta yatan koşullar
- İleri yaş
- Hipertansiyon
- Kalp ve damar hastalıkları
- Kronik obstrüktif akciğer hastalığı
- Diyabet
- Obezite
- Kanser
Klinik belirtiler
- Daha yüksek ateş (39 °C ve üzeri)
- Kabul edilenin üzerinde nefes darlığı
- Daha yüksek qSOFA değeri (tansiyon düşüklüğü, bilinç bozukluğu ve hızlı nefes alıp vermeyi ölçen bir skorlama sistemi)
Laboratuvar belirteçleri
- Nötrofili / lenfopeni
- Yüksek kaktat ve laktat dehidrojenaz
- Yüksek C reaktif proteini (CRP)
- Yüksek ferritin
- Yüksek ACE2
- D-dimer> 1 μg / m2
İmmün yanıtta cinsiyet bağlı farklılıklar bildirilmiştir, bu da erkeklerin kadınlardan daha yüksek kan plazma seviyesi ile doğuştan bağışıklık sitokinlerine ve kemokinlere sahip olduğunu ortaya çıkarmıştır. Buna karşılık, kadınlarda açıkça erkeklere göre daha güçlü T hücre aktivasyonu vardır ve erkeklerde T hücre aktivasyonu yaşla birlikte kadınlara kıyasla daha fazla gerilemektedir. Bu bulgular ileri yaş ve erkek cinsiyet, ek hastalık ve ölüm oranının artan riski ile ilişkili olduğundan, adaptif (kazanılmış) bağışıklık yanıtın, klinik sonucunu tanımlamada önemli olabileceğini göstermektedir.
Artmış pro-inflamatuar sitokin seviyeleri akciğerler ile şiddetli pnömoni (zatürre) ve artmış buzlu-cam opakları ile ilişkilidir. Hastalığın şiddetli olduğu kişiler ile şiddetli olmadığı kişilerin karşılaştırılmasında, inflamatuar sitokinlerin ve biyobelirteçlerin plazma konsantrasyonlarında artış gözlemlendi.
Ortaya çıkan kanıtlar, viral dinamikler, hastalığın şiddeti ve hastalığın sonucu arasında bir ilişki olduğunu göstermektedir. İmmün yanıtın tepeden tırnağa özellikleri ile hastalığın şiddeti, viral yük ve IFN-a, IFN-y ve TNF-a tepkisi arasında bir ilişki olduğunu gösterir. Aynı çalışmada birçok interferon, sitokin ve kemokin, şiddetli hastalığı ve daha yüksek viral yükü olan hastalarda hastalığın erken döneminde yükselmiştir. Hastalığın şiddeti ile de ilişkili olan uzun vadede viral yayılımından dolayı influenza, SARS ve MERS patogenezi ile bir uyum vardır.
Klinik sonuçların belirlenmesinde bağışıklık yanıtın önemli rolü göz önünde alındığında, immün-aracılı hasarın sınırlamada amaçlanmış birkaç immünosupresif tedavi şu anda çeşitli gelişim aşamalarındadır. (Tablo 1)
Covid-19 tedavisi için şu anda araştırılan tedaviler nelerdir?

Virüse karşı bağışıklık yanıt ve korumadaki rolü
COVID-19, bir dizi viral proteine karşı bir antikor yanıtına yol açar, fakat spike (S) proteini ve nükleokapsid, serolojik tanıda en sık kullanılanlardır. Hastalığın ilk dört gününde az miktarda antikor tespit edilebilir, fakat hastalar bunları devamlı olarak geliştirir ve çoğu dört hafta sonra belirgin bir şekilde tespit edilebilir bir yanıt alır. Geniş aralıkta virüs nötralize edici antikorlar bildirilmiştir ve doğan kanıtlar antikorların hastalığın şiddeti ile ilişkili olabileceğini ancak zamanla azaldığını gösterir. Antikor ve T hücre yanıtlarının süresi ve koruyuculuğu daha uzun süreli takip çalışmaları aracılığı ile tanımlanmayı beklemektedir. Diğer insan koronavirüslerine verilen CD-4 T hücresi yanıtları, SARS-CoV-2 ile çapraz reaktivite ortaya çıkarıyor gibi gözükmektedir, ancak korumadaki rolleri hala net değildir.
Cevaplanmamış sorular
SARS-CoV-2’nin hastalık yapıcı özelliklerinin daha iyi anlaşılması, COVID-19 tedavisi, aşılar ve destekleyici tedavi yaklaşımların geliştirilmesinde hayati önem taşıyacaktır. Covid-19’u hafif geçirenlerle şiddetli geçirenler arasında bağışıklık yanıt farkını anlamak için daha çok veriye ihtiyaç duyulmaktadır. Nötralize edici antikorlar, virüsten korunmanın potansiyel anahtarlarıdır, ancak başka koruyucu antikor mekanizmalar da var olabilir. Benzer şekilde, T hücresi bağışıklığının koruyucu rolü ve hem antikor hem de T hücresi yanıtlarının süresi ve koruma ilişkilerinin tanımlanması gerekmektedir. Ek olarak, enfeksiyonun erken teşhisi ve klinik yönetimini bilmek ve desteklemek için optimal test etme sistemlerine ve teknolojiye ihtiyacımız vardır. Özellikle çocuklarda akut hastalık ve multi-sistem inflamatuar hastalığı takiben uzun vadeli sonuçların daha fazla anlaşılmaya ihtiyacı vardır.
Sonraki çalışmalar için sorular
- Sitokin fırtınasının rolü nedir ve bu, tedavilerin, aşıların ve destekleyici tedavi yaklaşımlarının gelişimi nasıl etkiler?
- Hastaların en bulaşıcı olduğu pencere dönem nedir?
- Neden bazı hastalar hastalığı şiddetli geçirirken, özellikle çocuklar olmak üzere bazıları hafif belirtiler gösteriyor veya belirti göstermiyor?
- Hastaların etkili triyaj (tedavi önceliği için hastaların taranması) için sağlıklı, yanlış fonksiyon gösteren veya fonksiyon göstermeyen bağışıklık yanıtın belirleyicileri ve koruma ve hastalık şiddeti ile ilgili bağışıklık ilişkilerini tanımlayan biyobelirteçler nelerdir?
- T hücre bağışıklığının koruyucu rolü ve hem antikor hem de T hücre yanıtlarının süresi nedir ve korumanın ilişkilerini nasıl tanımlarız?
Müge Çevik kimdir? Kısa biyografi

Müge Çevik, St Andrews Üniversitesi Tıp Fakültesi İnfeksiyon ve Global Sağlık Bölümü’nde Doktor-Bilim İnsanı olarak çalışmaktadır. Araştırmaları gelişmekte olan ülkelerde HIV, viral hepatit, yeni ortaya çıkan enfeksiyonlar ve tropikal enfeksiyonları ele almaktadır. Tanınmış bir öğretim öyesi olan Asst. Prof. Dr. Müge Çevik, Covid-19 Pandemisi sırasında müdahalenin ön saflarında çalışmanın yanı sıra, İskoçya Başhekimliği ve Dünya Sağlık Örgütü'ne danışmanlık yaptı.
Erken yaşam ve tıp eğitimi
Müge Çevik Ege Üniversitesi Tıp Fakültesi'nde tıp okudu. Tıp öğrencisi olarak Çevik, cinsel sağlıkla ilgili proje ve gençlik organizasyonlarında yer aldı. Uluslararası Tıp Öğrencileri Dernekleri Federasyonu üreme sağlığı komitesinin yürütme komitesinde görev yaptı. Bu sıfatla Birleşmiş Milletler Nüfus Fonu (UNFPA), UNAIDS ve MTV gibi uluslararası kuruluşlarla çalıştı. UNFPA ile birlikte çalışan Çevik, cinsel sağlık ve üreme sağlığı ve hakları konusunda uluslararası akran eğitimi programı gerçekleştirdi. Çevik, sağlık bakım ortamlarında HIV ile ilgili damgalanmayı incelemek için Amerika Birleşik Devletleri Büyükelçiliği Gençleri Güçlendirme Hibeleri'nden fon aldı.
Dr. Çevik tıp eğitimi süresince uluslararası akran eğitimi programlarına liderlik etmektedir.
Yüksek lisans eğitimi için Londra'ya taşındı, London School of Hygiene & Tropical Medicine ve University College London'da halk sağlığı alanında yüksek lisans yaptı. Araştırması, HIV ve diğer cinsel yolla bulaşan enfeksiyonları ele aldı. Çalışmaları, her yıl dünyanın her yerinden seçkin liderlere verilen Uluslararası Rotary'nin uluslararası yüksek lisans bursu tarafından desteklenmiştir. İç hastalıkları uzmanlık eğitimini tamamladığı Chelsea ve Westminster Hastanelerine klinik araştırmacı olarak atandı. Doktorasını St Andrews Üniversitesi’nde yapmıştır.
Araştırma alanları ve kariyeri
Dr. Çevik, 2016 yılında enfeksiyon hastalıkları konusunda Kıdemli Uzman Doktor olarak NHS Lothian'a katıldığı İskoçya'ya taşınmıştır. Araştırmaları HIV ve tüberkülozu ele almakatdır. Güney Afrika, Uganda , Zimbabve ve Tanzanya'da bu hastalıkların epidemiyolojisini inceledi. Çevik, ilaca dirençli tüberküloz hastaları için tedavi süresini kısaltmayı amaçlayan bir faz 3 klinik araştırmasına liderlik ediyor. 2020'de, Kampala'daki hastalarda tüberküloz tedavisine zayıf bir yanıtın temelini oluşturan biyolojik mekanizmaları oluşturmak için İskoçya Baş Bilim Adamı Ofisi tarafından desteklenen bir Klinik Akademik Eğitim Bursu ile ödüllendirildi.
COVID-19 salgını sırasında liderliği
COVID-19 salgını sırasında Çevik, İskoçya Başhekimliği ve Dünya Sağlık Örgütü'ne danışmanlık yaptı. Bu çalışma kapsamında Çevik, koronavirüs hastalığı ile ilgili yanlış bilgilerin yönetimi üzerinde çalışıyor. Pandemi boyunca halka koronavirüs hastalığı hakkında uzman yorumları yaptı.
Çevik, koronavirüs ile ilgili araştırmaları kamuoyunu güncel tutmak için Twitter'dan yararlandı (bakınız Twitter profili). Mayıs 2020 itibariyle, bulaşmaların sıklıkla yakın temastan sonra ve evlerde, aile toplantılarında, restoranlar ve ofisler gibi birbirine bağlı kapalı ortamlarda olduğu gibi kapalı alanlarda meydana geldiğini kanıtladı. Çevik, SARS-CoV-2'nin aktarım dinamiklerini daha iyi anlamak için daha kapsamlı temas izleme verilerini istedi. Colin McCowan ile birlikte çalışan Çevik, İskoçya'da SARS-CoV-2'nin ev içi bulaşmasını araştırdı.
Uluslararası Şiddetli Akut Solunum ve Yeni Gelişen Enfeksiyon Konsorsiyumu (ISARIC) ile çalışan Çevik, koronavirüs hastalığı ile ilgili klinik çalışmaları gelişmekte olan ülkelere aktarmaya çalıştı. SARS-CoV-2'ye nasıl yanıt vermeleri gerektiğini özetleyen, doktorların kullanımı için bir dizi kılavuz oluşturdu. ISARIC ile yaptığı çalışmalardan bir parçası olarak, Çevik hastalarda şiddetli hastalık için risk faktörlerini tanımladı. Devlet politikasını bilgilendirebilecek hızlı bilimsel incelemeler üzerinde ISARIC ile birlikte çalışıyor.
Akademik hizmetleri
Çevik, Clinical Microbiology and Infection adlı dergide Yardımcı Editördür. Avrupa Klinik Mikrobiyoloji ve Bulaşıcı Hastalıklar Derneği'nin (ESCMID) yönlendirme komitesinde görev yapmakta ve tıp fakültesi eğitiminde bulaşıcı hastalıklar eğitimini uygulamaya yönelik bir Erasmus Programı projesine liderlik etmektedir. Scottish Microbiology & Virology Network ve British HIV Association'ın yürütme komitelerinde görev yapmaktadır.
Çevik, akademik araştırmalarının yanı sıra bilim iletişimi ve hekimlerin araştırmalarını yaygınlaştırmak için sosyal medyayı en iyi şekilde nasıl kullanabilecekleriyle ilgileniyor. Bilim adamlarının ve doktorların Twitter'ı nasıl kullandığını anlamak için sosyal medya ağ analizinden yararlandı. Bilim iletişimine olan ilgisi, BHIVA sosyal medya stratejisini geliştirmesine neden oldu.
Ülkemiz için bir bilim gururu olan ve çalışmalarını yakın takip ettiğimiz Dr. Müge Çevik’i tebrik ediyoruz.
*
Ek Okuma
Burada, konuyla yakın ilgili olduğu için yakın tarihli 2 farklı çalışmanın bulgularını özetlemek istedik:
- Eylül ayında yayımlanan ve İtalya'dan çıkan bir çalışmada araştırmacılar, bilinmeyen nedenlerden dolayı, COVID-19 nedeniyle hastaneye yatan ve taburcu olan yaklaşık 6 kişiden birinin, en az 2 hafta sonra PCR testinin pozitifleştiğini buldu. Boğaz ağrısı ve rinit (burun iltihabı), testin tekrar pozitifleşmesi ile ilişkili tek belirtilerdi. Çalışmanın başyazarı Dr. Francesco Landi "Özellikle solunum belirtileri göstermeye devam eden hastaların yeni bir pozitif test sonucuna sahip olma olasılığı daha yüksekti" dedi.
-
Yaygın bir SARS-CoV-2 mutasyonu, COVID-19'u daha bulaşıcı hale getirmiş olabilir. 30 Ekim'de mBio dergisinde yayımlanan bir makalede sunulan yeni kanıtlar gösteriyor ki, çoğu SARS-CoV-2 virüs suşu, onları daha bulaşıcı hale getiren spesifik bir mutasyona sahip. Pandeminin erken dönemlerinde mevcut olan çok çeşitli suşların aksine, şu anda dolaşımdaki SARS-CoV-2 suşlarının %99.9'u, diken proteini üzerindeki D614G mutasyonunu içeriyor. Ek olarak, bir D614G suşu ile enfekte kişiler tanı anında burun-geniz bölgelerinde daha yüksek viral yüklere sahiptir. Bu tamamen kötü bir haber değildir. Bu tek noktalı mutasyon, daha şiddetli COVID-19 kliğini ile ilişkili değildir. Ayrıca mutasyonun, geliştirilmekte olan antikor kokteylleri, küçük moleküllü terapiler veya aşıların herhangi birinin etkinliğine müdahale etmesi beklenmiyor.
İLGİLİ KONULAR
Muge Cevik, clinical lecturer; Krutika Kuppalli, assistant professor; Jason Kindrachuk, assistant professor of virology; Malik Peiris, professor of virology. Virology, transmission, and pathogenesis of SARS-CoV-2. The BMJ 23 October 2020.






