
HPV pozitif baş-boyun kanserinin psikolojik ve sosyal etkileri ile baş etmek
İnsan papillomavirüs (HPV) ve baş-boyun bölgesinin en sık görülen kanseri olan skuamöz (yassı) hücreli karsinom arasındaki ilişki, onkolojinin yeni konularından biridir ve kanser alanında çalışan tüm kesimlerin ilgisini çekmiştir.
HPV pozitif baş-boyun kanserlerinin genellikle; daha genç, fit ve başka sağlık sorunu olmayan kişilerde bulunması dikkat çekicidir. Hatta baş boyun kanserlerinin bu çeşidi, sigara veya alkol gibi risk faktörleri ile ilişkili olmayabilir. HPV ile ilişkili baş-boyun kanserleri olan ve ortalama yaşları klasik baş-boyun kanserlerinden daha genç hastalar, tanı sırasında bunun HPV ilişkili olduğunu öğrenmeleri sonucu kendilerini savunmasız hissedebilirler. Psikolojik sıkıntı, bu tanı ve tedavi sürecinde oldukça önemli olmasına rağmen, buna işaret eden çok az sayıda çalışma vardır.
HPV enfeksiyonu ilişkili baş-boyun kanserleri ile ilgilenen doktorlar, bu hastalığa özel iletişim; ayrıca cinsel sağlık, psikososyal destek ve HPV ile ilgili diğer endişeleri giderme becerilerini geliştirmeliler. Hem doktorlara hem baş-boyun kanserli hastalara ve yakınlarına yol gösterici olması amacıyla bu yazıyı hazırladık.
HPV ilişkili baş-boyun kanserlerinin sıklığı ve önemi
HPV enfeksiyonu ilişkili skuamöz (yassı) hücreli baş-boyun kanseri oranı son yirmi yılda önemli ölçüde artmıştır. Baş-boyun kanserlerinin içinde HPV pozitif olanların oranı 2002 ve 2011 yılları arasında erkeklerde % 47 ve kadınlarda % 38 oranında artmıştır.
Baş-boyun kanserleri içinde özellikle dil, damak ve tonsil (bademcik) kanseri sıklığı artmaktadır. HPV pozitif baş ve boyun kanseri için risk faktörleri; çok cinsel partner, orta yaş, sigara içmek, sosyoekonomik düzeyin düşük olması olarak söylenebilir.
Bu orofarinks (ağız içi ve geniz bölgesi) kanserler, yaşam boyu 6 ve üstü cinsel partner ve 4 ya da daha fazla oral seks partnerleri geçmişi ile ilişkilendirilmiştir. Bademcik kanseri; yaşam süresince 4 ya da daha fazla oral seks partnerine sahip olmak ve erkek eşcinsel ilişkide daha erken yaşta oral seks ile ilişkilendirilmiştir. Kadınlar için; dil kökü kanseri, oral seks ile ilişkili bulunmuştur. Bununla birlikte, bu risk, birden fazla cinsel partner ile daha yüksek olsa da tek bir cinsel partner ile de mevcuttur.
- İlgili Konu: Baş ve boyun kanserleri belirtileri
Cinsel davranışlarda zamanla görülen değişim ile HPV ilişkili baş-boyun kanser riskinin artışı arasında bir bağlantı bulunmuştur.
Asya toplumu verilerine bakıldığında, hamile kadınlardan bebeklere hem sezeryan hem normal doğumla HPV (özellikle HPV 16 alt türünün) geçebilmektedir. Bununla birlikte, literatürde, sezeryan doğumun anneden bebeğe HPV geçişini % 46 azalttığını gösteren çalışmalar vardır, ancak HPV pozitif annelerden sezeryanla doğan bebeklerin % 15'inde de HPV ortaya çıkmıştır. Daha yeni çalışmalar ise, anneden bebeğe HPV geçişinde, sezeryan ile normal doğum arasında fark olmadığı sonucuna varmışlardır.
- İlgili Konu: HPV gebelikte anneden bebeğe geçer mi? HPV nasıl bulaşır ve korunulabilir mi? (detaylı)
HPV ilişkili yassı hücreli baş-boyun kanserli hastaların tedavisi sırasında öneriler
HPV pozitif baş-boyun kanseri olan hastaları tedavi eden onkologlar şu durumları akılda tutmalıdır:
- Tanıyı konuşmak,
- Hastanın sahip olduğu baş-boyun kanseri, HPV yönünden pozitif ise bunu bildirmek (tümör dokusunda PZR testi ile HPV DNA taranarak bu tanı konulabilmekte),
- HPV ve cinsel davranış hakkında belirli sorulara cevap vermeye hazır olmak,
- Hastanın duygusal tepkileriyle başa çıkmak,
- Hastanın psikososyal ihtiyaçlarını değerlendirmek.
İletişim açısından, onkologların, baş-boyun kanseri ve HPV enfeksiyonu arasındaki ilişkiden bahsetmesi gerekmektedir. Bu hastaların, HPV’nin cinsel yolla bulaşan bir enfeksiyon olması nedeniyle, suçluluk ve endişe duyguları ile kanser tanı sürecini kabullenmeleri zorlaşabilir. Eşler ve akrabaların bu konuya tepkileri de tanılarıyla başa çıkmalarını zorlaştırabilir.
- İlgili Konu: Hasta, hasta yakını ve hekim iletişimi nasıl olmalı?
Onkologların hastalarını tanı konusunda bilgilendirirken kurdukları diyaloğun biçimi; devamındaki süreçte iletişimin düzeyini ve doğasını etkileyebilir. Hastaların HPV pozitif baş-boyun kanseri teşhisi ile karşılaştıkları tüm belirsizlikler ve zaman içinde ortaya çıkabilecek birçok soruya hazırlıklı olmak adına eğitim materyalleri sağlanıp, iletişim kanalları açık tutulabilir.
Onkologlar ve diğer doktorlar, risk faktörleri, HPV'nin bulaş yolları ve bazen de cinsellik endişeleri hakkında konuşmaya hazırlıklı olmalılar.
Onkologlar, cinsel yolla bulaşan enfeksiyonlara ve önceki cinsel alışkanlıklara ilişkin tavsiyelerde bulunabilmek, cinsel ilişki, virüs bulaşma riski ve bazen sadakatle ilgili kaygılar ile uğraşmak zorunda kalabilirler.
Oral HPV enfeksiyonunu nasıl ve ne zaman almış olabilirim?
Cildinize veya mukozanıza (ağız içi gibi cildin nemli bölümleri), HPV enfeksiyonu olan bazı kişilerden, özellikle oral, vajinal veya anal cinsel temasla HPV bulaşabilir ve yayılabilir.
Ağızdan öpüşme ile HPV aktarımı tartışmalıdır. Seks oyuncakları gibi ürünlerin paylaşılması, sigara, ruj veya diş fırçalarının paylaşılması ile bulaşma ise ihtimal dahilindedir. Oral (ağız) HPV enfeksiyonu, makat ve genital bölge HPV enfeksiyonundan daha az yaygın olsa da, başlangıcın hangi bölgeden olduğunu tam olarak bilmek oldukça zordur. Bu enfeksiyonu uzun yıllar ya da on yıllar önce almış olabilirsiniz, yani HPV, kanser ortaya çıkmadan uzun bir süre önce bulaşmış olabilir.
Bazı araştırmalara göre oral seks; orofarinks (ağız içi ve geniz bölgesi) HPV-16 enfeksiyonunun ana kaynağıdır. Ayrıca birçok rapor oral seks ve HPV ilişkili orofarinks kanserleri arasında bir ilişki olduğunu göstermektedir. Bu durum için neden-sonuç ilişkisine dair net kanıtlar olmasına rağmen, karsinojenite (kanser oluşumu) sürecinin moleküler ayrıntıları netleşmemiştir.
Hekimler hastanın cinsel aktivitelerini sorgulamadan, HPV enfeksiyonu ve baş-boyun kanserleri arasındaki neden-sonuç ilişkisini ve bunun önemini açıklamalıdır.
HPV enfeksiyonu bulaşma riski kondom kullanılarak azaltılabilir. Ancak mevcut veriler tutarsızdır ve prezervatiflerin HPV'nin bulaşmasını kesin önlediği söylenemez. Ne yazık ki, oral HPV iletimi söz konusu olduğunda, kimin enfeksiyonunun kendiliğinden geçeceği ya da tam tersine kimin kansere yakalanacağını tahmin etmenin kesin bir yolu yoktur.
HPV enfeksiyonu başlayan kişilerde 2 yıl içinde bağışıklık sistemi, %90 oranında enfeksiyonu kontrol altına alır.
- İlgili Konu: Kanserde cinsellik ve cinsel yaşam
Ailemde / eşimde HPV pozitif baş-boyun kanseri teşhisi var, ne yapmalıyım?
Sağlık personeli hastanın cinsel yaşamını normalleştiren destek ve bilgi sağlamaya çalışmalıdır. Bir hastanın HPV durumu ile kanser arasındaki ilişki, suçluluk duygusu ihtimalini en aza indirmek için tarafsız bir şekilde yargılamadan iletilmelidir. HPV pozitif baş-boyun kanserli birçok hastanın çok sayıda cinsel partneri de yoktur; ayrıca HPV, önceki partnerlerden alınabilir, yaşamları boyunca taşınabilir ve yıllarca uykuda kalabilir.
Bunun rutin/normal fiziksel temas yoluyla yayılan bir virüs olmadığı bilmelisiniz. Ayrıca, aynı tuvaletlerin paylaşımı sonucu bulaştığını kanıtlayan hiçbir veri yoktur. HPV pozitif baş-boyun kanseri başarılı bir şekilde tedavi edildiyse, enfeksiyonu gelecekteki partnerlere iletme olasılığı da düşük düzeydedir.
Bendeki HPV pozitif kanser nedeni ile, eşim de yüksek kanser riski altında mı? Bu riskten korunmak için ne yapılmalı?
Kadınlar, serviks (rahim ağzı) smear taraması içeren normal jinekolojik muayenelerini düzenli olarak yaptırmalıdır. Erkek eşler için herhangi bir standart HPV tarama testi yoktur. HPV pozitif kanser tanısı sonrası, kişinin eşindeki kanser riski halen tartışmalıdır. Bazı çalışmalarda, serviks kanseri olan - ki serviks kanserlerinin hemen hepsi HPV enfeksiyonu sebebi ile olur - kadınların erkek partnerlerinin; HPV pozitif dil ve tonsil kanseri riskinin 2.4 ila 2.7 kat arttığı bildirilmiştir. Başka çalışmalar ise HPV pozitif baş-boyun kanserli hastaların partnerlerinin, genel nüfusa kıyasla, oral HPV enfeksiyonu riskinin artmadığını gösteriyor.
Kanser tedavisinden sonra, HPV DNA genellikle ağız içi bölgesi hücrelerinde tespit edilemez. Bununla birlikte, enfeksiyon gizli/uykuda kalabilir ve daha sonraki bir tarihte yeniden aktifleşebilir.
Kanserimin HPV-pozitif olması ne anlama geliyor?
HPV pozitif baş-boyun kanserlerinin, HPV-negatif olanlara kıyasla yaşam sürelerinin ve hastalık sonuçlarının daha olumlu olduğunu biliyoruz. HPV-pozitif tümör durumu sağkalım oranını önemli ölçüde artırır ve HPV pozitifliği, baş-boyun kanserleri için en önemli prognostik (hastalık sürecini tahmin edici) faktördür.
HPV ile enfekte olmanın AIDS veya HIV enfeksiyonuna yol açması riski var mı?
AIDS hastalığına sebep olan HIV ile HPV, aralarında doğrudan bir bağlantı bulunmayan iki farklı virüstür. Her iki virüs de cinsel yol ile bulaşabilir; cinsel aktiviteler sırasında kondom gibi koruma kullanmazsanız, HIV ile enfekte olabilirsiniz, ancak HPV ile HIV’ın bir ilişkisi yoktur.
- İlgili Konu: HIV infeksiyonu ilişkili kanserler ve diğer hastalıklar (detaylı)
Tütün ve alkol ile baş-boyun kanserleri ilişkisi nasıldır?
Sigara ve alkol tüketimi, baş ve boyun kanseri için bağımsız ve önde gelen iki risk faktörüdür. Bununla birlikte, HPV pozitif kanserler, sigara ve alkol içip içilmediğine bakılmaksızın oluşabilir. Bununla birlikte sigara kullanımı, baş-boyun bölgesinin HPV ile enfekte olma riskini artırır. Ayrıca sigara içen kişilerde oluşan HPV pozitif baş-boyun kanserlerinin prognozu (hastalık seyri ve sonuçları), genel olarak daha olumsuzdur.
Sigara ve alkol tüketiminin kombinasyonu, hem HPV pozitif hem de HPV negatif olan kişilerde baş ve boyun kanseri riskini artırmaktadır.
- İlgili Konu: Sigarayı bırakmak için 4 öneri – güncel yaklaşımlar
Çocuklarım için nasıl bir tedbir alabilirim ve HPV aşısı işe yarar mı?
HPV aşıları, HPV ve bununla ilgili hastalıkların tedavisi için değil, önlenmesi için önerilmektedir. HPV aşılarının, aktif bir cinsel yaşama başlamadan önce uygulanması önerilir. Birçok ülkede 11-14 yaşlarındaki hem kız hem erkek çocuklara uygulanan bu aşılar, genital siğillere, serviks kanserine, baş-boyun kanserlerine ve diğer makat-genital bölge kanserlerine neden olabilen HPV alt türlerinden koruma sağlamaktadır.
- İlgili konu: Erkek çocuklara da HPV aşısı yapılmalı – Ders çıkarılacak bir hikaye
Günümüzde 3 çeşit HPV aşısı bulunmaktadır: 2'li (bivalent) aşı, 4'lü (quadrivalent) aşı ve 9'lu (nonavalent) HPV aşısı.
Ülkemizde dörtlü HPV aşısı Gardasil (HPV tip 6, 11, 16, 18'e karşı) ve ikili aşı Cervarix (HPV 16 ve 18'e karşı) bulunmaktadır. Dokuzlu aşı 2014 yılında FDA onayı almıştır.
Bununla birlikte daha ileri yaşlarda (örneğin 18-45 arası) uygulanan HPV aşılarının, ilişkili oldukları hastalıklara karşı yeterli koruma sağlayıp sağlamadığı net değildir. Bu konuda olumlu bazı çalışmalar olmakla birlikte, henüz ileri yaşlarda uygulanmasına dair bir kullanım onayı mevcut değildir.
Koruyucu aşıların dışında tedavi edici HPV aşısı çalışmaları da devam etmektedir. Bu amaçla henüz kanserleşmemiş, fakat kanserleşme riski bulunan rahim ağzı hücresel değişiklikleri için tedavi edici HPV aşısı ön klinik çalışma sonuçları olumlu gözükmekle birlikte, henüz bir kullanım onayı bu durum için de mevcut değildir.
HPV pozitif baş-boyun kanseri tanısı alan hastalarda psikososyal destek
HPV pozitif baş-boyun kanseri tanısı hastaya açıklandığında alınan duygusal tepkiler, sigara-alkol kullanımı nedenli baş ve boyun kanserine verilen duygusal reaksiyondan çok daha farklı olabilir.
HPV ile enfekte olmuş kadınların kendilerine yönelik suçlama, yargılanmış hissetme ve özel ilişkilerinde endişe gibi ruh hallerini en iyi şekilde ele almak için sağlık personelinin eğitilmeleri gerekir. HPV‘nin, olumsuz psikososyal sonuçlarının en aza indirilmesi için kanıta dayalı ve hasta merkezli danışmanlık sağlanmalıdır. Baş ve boyun kanseri tanısı sırasında hastaların yaşadığı olağan duygusal tepkiler (anksiyete, şok, korku, utanç), bu tıbbi durumu anlamalarını engelleyebilir ve bir de HPV tanısını algılamak iyice zor olabilir.
Hastalar tanı, tedavi ve sonuçlarla ilgili çeşitli baş etme yolları geliştirebilir:
- Kendini reddetme ve HPV teşhisini duygusal reaksiyonlar ile küçümseme,
- Tedaviler sırasında aşırı uç duygular yaşama, bazen öfke ve saldırganlık hali ile devam edebilir,
- Özellikle hareketi kısıtlı ve bakıma ihtiyacı olan hastalar, daha büyük bir sıkıntı duyarak, hastalık ile mücadele etme gücü bulamayabilirler.
Hastanın psikososyal ihtiyaçlarını başlangıçtan itibaren ve tedavinin ilerleyişine kadar değerlendirmek
Doktorlar için, HPV pozitif bir kanserin teşhisi ile ilişkili psikososyal zorlukları tanımlamak önemli bir sorundur.
HPV pozitif baş-boyun kanseri hastalarının psikososyal ihtiyaçları, HPV ile ilişkili jinekolojik (kadınlara özgü) kanserlerden tahmin edilebilir. HPV ve genital siğiller, serviks kanseri taraması ve HPV testleri için bazı rehberlik önerileri mevcuttur.
HPV ilişkili orofarenks (ağız içi ve geniz bölgesi) kanseri tedavisi sonrası 10 kişide yapılan küçük bir klinik çalışma, bu kişilerin, suçluluk, öfke, hüzün, çaresizlik ve HPV'nin cinsel yolla bulaşan doğası ile ilgili utanç gibi bazı duygular taşıdıklarını göstermiştir.
HPV enfeksiyonu yaşayan hastalar, siğiller ve baş-boyun kanseri gibi diğer durumlar nedeni ile beden görünümleri bozulacak korkusuyla, psikolojik sıkıntı, mesleki sıkıntı (işsizlik ve iş bulamamak), bilişsel bozukluklar ile ilgili psikososyal ve psikoseksüel zorluklar ve cinsel işlev bozukları yaşayabilir ve bu durum kanser tedavilerine uyumu etkileyebilir.
- İlgili Konu: Kanser hastasında depresyon ve anksiyete – neden olur, belirtileri ve tedavisi
Yapılan bir araştırmada, HPV enfeksiyonu olan ancak HPV ilişkili baş ve boyun kanseri olmayan 837 kişi arasında, 489 kişide, HPV'nin ciddi psikososyal etkilerinin olduğu bildirilmiştir. Ankete katılanların dörtte üçünden fazlası öfke veya depresyon duyguları bildirmiş ve üçte ikisi utanç duyduğunu belirtmiştir. HPV ayrıca cinsel aktiviteyi olumsuz yönde etkilemiştir. İnsanların büyük çoğunluğu, sağlık hizmeti sağlayıcılarının duygusal ve cinsel konularda danışmanlık ile ilgili memnuniyetsizliklerini dile getirmiştir.
Eğitim
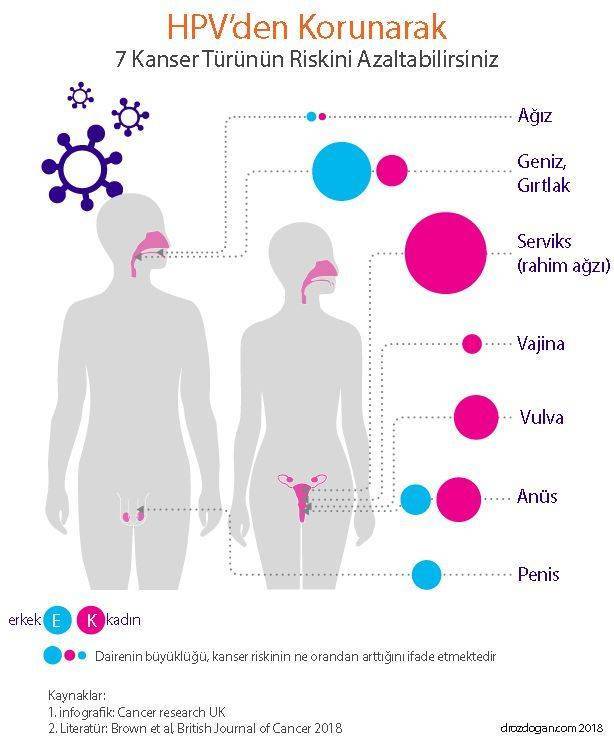
Baş ve boyun bölgesi kanserleri konusunda çalışan sağlık profesyonelleri, HPV pozitif baş-boyun kanserleri ile ilgili bilgi boşluklarını azaltmak için çeşitli kaynaklardan bilgi sağlamalıdır. Eğitim, HPV bulaşma riskinin artmasıyla bağlantılı hastalık, tedavi, yol açabileceği şikayetler ve cinsel davranışlara odaklanmalıdır. Bu eğitim, baş-boyun kanserleri, HPV aşılama programları hakkındaki broşür ve videoların, hastalara ve akrabalarına sunulması yoluyla sağlanabilir. Aşağıda bir örneği izlenebilir:
Bununla birlikte baş-boyun kanserleri hakkında internet yoluyla bilgi sunulması ve edinilmesi dikkat edilmesi gereken bir başka konudur. Çünkü baş-boyun kanserleri, sağlık profesyonellerinin de hakkında az bilgiye sahip olduğu, tıbbın uç alanlarından biridir; hasta ve hasta yakınları için bilgilendirici içerik hazırlarken bu bölge hastalıklarının zor doğasına rağmen, içeriğin anlaşılır ve doğru yönlendirici olduğu konusuna ve ayrıca hastalardan alınan geri bildirimlere dikkat edilmelidir.
Danışmanlık
Duygusal destek için danışmanlık, geliştirilmiş başa çıkma teknikleri, kitapçıklar, titiz web siteleri ve / veya tıbbi danışmanlıklar yoluyla bilgi sunarak sağlanabilir.
HPV pozitif yassı hücreli baş-boyun kanseri tanısının psikososyal etkisi vurgulanmalı ve hastalara merak edecekleri konular için uygun kaynaklar sunmalıdır. Hastaların kafaları, tanılarının cinsel yaşama etkilerinden dolayı karışıktır. Onkolog, gerekirse, ikinci bir toplantıda mahremiyet ve cinsel konular hakkında danışmanlık için tavsiyede bulunabilir.
Sonuç
HPV'nin 16 olarak adlandırılan alt tipi, genç, sigara içmeyen veya alkol tüketmeyen cinsel olarak aktif kişilerde yassı hücreli baş-boyun kanseri ile ilişkilendirilmiştir. HPV ve baş-boyun kanserleri arasında bir bağlantı olduğunun netleşmesi, bu tür kanserlerin tedavisine ve hastalara yaklaşımı değiştirdi. HPV pozitif baş-boyun kanserini tedavi eden doktorlar, günlük klinik uygulamalarında enfeksiyon riskine, cinsel konulara (alışkanlıklar ve özel hayat gibi) ve eğitime odaklanan yeni iletişim becerileri geliştirmelidir. HPV'nin konuşulmasına yönelik duygusal tepkiler, hastalar için üzücü olabilir ve HPV ve cinsellikle ilgili doktorlara özel sorular sormalarına yol açabilir.
Birçok kanser merkezi bu konuda psikososyal destek sağlamada zayıf kalmaktadır ve onaylanmış anketlerden ziyade, bireysel yaklaşımlarla durum yönetilmeye çalışılmaktadır. Bununla birlikte, hasta merkezli bilgi ve danışmanın geliştirilmesi ve uluslararası kılavuzların sağlanması, doktorların, HPV ilişkili baş-boyun kanseri hastalarını desteklemede kendilerini daha güvenilir ve becerikli uygulayıcılar olmalarını sağlayabilir.
*
M. Reich L. Licitra J. B. Vermorken J. Bernier S. Parmar W. Golusinski X. Castellsagué C. R. Leemans.
Best practice guidelines in the psychosocial management of HPV-related head and neck cancer: recommendations from the European Head and Neck Cancer Society's Make Sense Campaign.
Annals of Oncology, 1 October 2016.






