COVID-19 hastalığında kendi bağışıklık sistemimiz neden bize saldırıyor? Sitokin salınım sendromu nedir?
Yeni tip koronavirüsün neden olduğu COVID-19 enfeksiyonu çoğu kişide hafif seyretmekle birlikte hastaların %20 kadarının hastaneye yatması gerekmektedir. Enteresan bir şekilde, tüm insanlığın ilk kez karşılaştığı bu virüs, özellikle ileri yaşta ve ek hastalığı olanlarda anormal bir bağışıklık sistemi tepkisine neden olmaktadır. Yani, bağışıklık sistemimiz kendi vücudumuza saldırmaktadır. Yeni araştırmalar bu durumun sadece yaşlı ve ek hastalığı olanlarda değil genç yetişkinlerde de olabileceğini göstermektedir. Bağışıklık sistemini kendimize karşı kullanmamıza neden olan hücresel mekanizma ise sitokin salınım sendromudur.
- İlgili konu: Doğuştan gelen bağışıklık sistemi nedir, nasıl çalışır? Koronavirüs enfeksiyonundaki kritik rolü
COVID-19 vakalarının, yaklaşık %15-20’sinde akut solunum sıkıntısı sendromu (ARDS) adı verilen zorlu tıbbi durum gelişmektedir. Bu durum, eski koronavirüslerden olan SARS ve MERS vakalarında ve ayrıca canlı ilaç CAR-T (kimerik antijen reseptörü T hücresi) tedavisi alan lösemili hastalarda gözlenen sitokin salınım sendromu ile ilişkili ARDS ve sekonder hemofagositik sendrom (hemofagositik lenfohistiyositoz) ile benzerlik göstermektedir. Bu bağlamda, sitokin salınım sendromunu hedefleyen tedavi stratejileri (örneğin IL-6 reseptörlerini bloke eden tosilizumab) COVID-19 için yapılan klinik çalışmalara ivedilikle girmiştir.
Yeni tip koronavirüs, hücre yüzeylerinde bulunan anjiyotensin dönüştürücü enzim 2 (ACE-2) reseptörlerine tutunarak hücrelerimize girme işlemine başlar. Ardından da konak hücrede (yani bizim hücrelerimizde) bulunan bir serin proteaz, TMPRSS 2 (proteazlar, proteinleri parçalayan enzimlerdir) virüsün diken (spike) proteinini belli bir bölgeden keserek parçalar. Bu işlem sayesinde de virüs zarfı ile konak hücre zarı füzyona uğrar, yani birleşir. Böylelikle viral RNA konak hücreye girmiş olur.
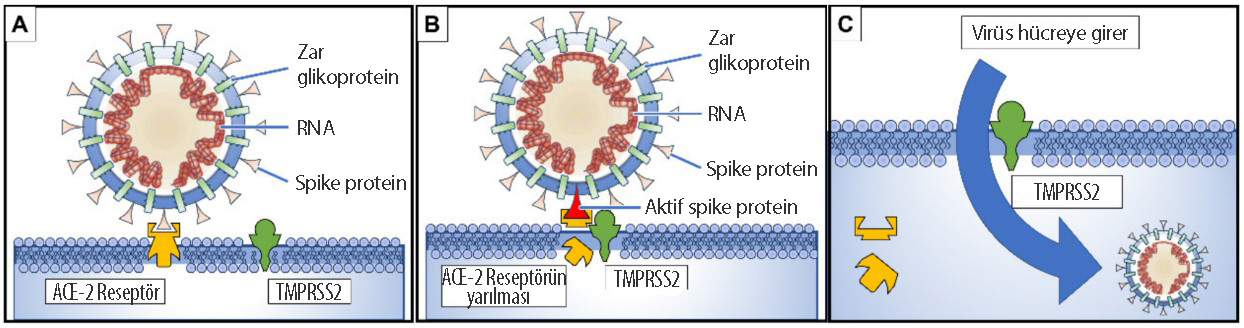
ACE-2 reseptörü insanlarda özellikle kardiyopulmoner (kalp ve akciğer ile ilişkili) dokularda bulunmaktadır. Ayrıca bazı bağışıklık hücrelerinde de bu reseptör bulunmaktadır, örneğin monositler ve makrofajlar.
COVID-19 hastalığının en önemli bulgularından biri, lenfosit sayısında saptanan azalmadır (lenfopeni) ve bu durum klinik olarak hastalığın şiddeti ile ilişkili bulunmuştur. SARS-CoV virüsünün insan monositlerini ve dendritik hücrelerini etkin bir şekilde enfekte ettiği ve yine MERS-CoV virüsünün monositleri ve T hücrelerini enfekte ettiği daha önce yapılan çalışmalarda gösterilmiştir. Özellikle IL-6 (interlökin 6) başta olmak üzere yangıyı arttıran (proinflamatuvar) sitokinlerin aşırı salınması akut solunum sıkıntısı sendromunun ve diğer kötü klinik sonuçların ortaya çıkması ile korelasyon (ilişki) göstermektedir. Aynı zamanda bu korelasyon, IL-6 ile salınımı artan C-reaktif protein ile de bulunmuştur.
Bilinmeyenler, gizemler...
Yeni tip koronavirüsün (SARS-CoV-2) de dendritik hücreleri enfekte ediyor olması muhtemel durmaktadır. Viral enfeksiyonun erken aşamalarında, edinilmiş bağışıklık sisteminin aktive edilmesinde hayati öneme sahip dendritik hücrelerin baskılanması, virüs ile enfekte olmuş hücrelerin tanınmasında ve yok edilmesinde görevli olan ve bağışıklık sistemi hücrelerinin, özellikle de sitotoksik T hücrelerinin (CD8+) ve NK (doğal öldürücü ‘’natural killer’’) hücrelerinin, aktive olup görevlerini yapmalarına engel olur. Yine tip-1 interferonlar, viral hastalıklarda virüs ile enfekte olmuş hücrelerin belirlenip yok edilmesinde görevlidir. Edinilmiş bağışıklık yanıtı özgündür yani virüs ile enfekte olmuş hücrelerin elenmesini sağlar, doğuştan gelen bağışıklık sistemi ise özgün değildir daha genel yanıtlar oluşturur. SARS-CoV-2 işte erken aşamada özgül bağışıklık sistemi yanıtlarını, bağışıklık sistemlerimiz arasındaki köprüleri kırarak engel olmaktadır.
Aşağıdaki infografinin açıklaması: Koronavirüs enfeksiyonu; monosit, makrofaj ve dendritik hücre aktivasyonuna neden olur. IL-6 salınımı inflamatuvar (yangısal) yolakların aşırı aktivasyonuna ve cis- sinyalleşmesi ile yardımcı T hücrelerinin tip 17'ye (T helper 17) farklılaşmasına neden olur. Trans-sinyalleşme de endoteller de dahil pek çok hücrede yangısal yolakları aktive eder. Sonuç olarak artmış sitokin üretimi ARDS ve hipotansiyon ile seyreden ağır COVID-19 hastalığına yol açar. IL-6 antagonizmasını sağlayan ilaçlar (tosilizumab, sarilumab ve siltuksimab) ARDS yönetiminde yararlı olabilir.
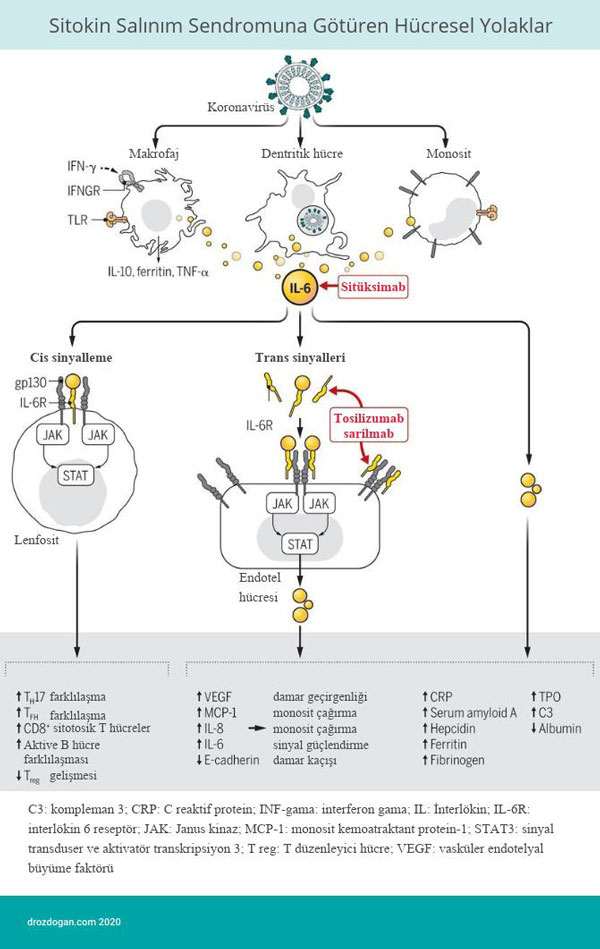
Betakoronavirüslerin; monositleri, makrofajları ve dendritik hücreleri enfekte etmesi, IL-6 ve diğer yangısal (inflamatuvar) sitokinlerin, bu hücrelerce salgılanmasındaki artış ile sonuçlanmaktadır. IL-6’nın hücre sinyalleşme yolaklarına bakacak olursak iki ana yolak ile karşılaşırız. Bunlardan ilki cis-sinyalleşme yani klasik yolaktır. Cis-sinyalleşmede, IL-6 hücre zarında bulunan IL-6 reseptörü ile etkileşime girer ve Janus Kinazlar ve STAT3 isimli transkripsiyon faktörü aracılığıyla gen ifadesini, farklı bağışıklık hücrelerinde çeşitli şekillerde düzenlerler. Hücre zarındaki IL-6 reseptörü bağışıklık hücrelerinde bulunmaktadır, diğer dokularda bu reseptörün varlığı kısıtlıdır. İkinci yolak ise trans-sinyalleşmedir. Buradaki fark ise yüksek derişimlerdeki IL-6’nın, kanımızda dolaşan çözünür (solubl) IL-6 reseptörüne bağlanmasıdır. Bu kompleks, vücudumuzdaki her hücrede IL-6’nın etkilerinin oluşmasına neden olur. Bu hücrelere damarlarımızın iç çeperlerini döşeyen endotel hücreleri de dahildir. Endotel hücrelerinden vasküler endotelyal büyüme faktörü (VEGF), monosit kemoatraktan protein 1, IL-8 ve daha da fazla IL-6 salınır ve endotel hücre yüzeylerinde bulunun E-cadherin proteininin ifadesi azalır. İşte bu mekanizma ile sistemik sitokin kasırgası ortaya çıkmaya başlar. Artmış VEGF ve azalmış E-cadherin ifadesi, damarlardaki geçirgenliğin artmasına neden olur ve damar içindeki kan dokulara sızmaya başlar. Dokulara sızan bu sıvı ARDS’nin patofizyolojisinde önemli rol oynamaktadır. Bu durum, akciğerlerin normal fonksiyonlarını yerine getirmelerinde yetersizliğe ve kan basıncının düşmesine neden olmaktadır.
Sekonder hemofagositik sendrom aşırı sistemik yangının gözlendiği bir durumdur. Bu sendrom; aşırı sitokin salınımı, sitopeniler (düşük kan ve bağışıklık hücresi sayımı) ve çoklu organ yetmezliği ile karakterize bir durumdur. Yüksek serum ferritin düzeyleri de bu sendromun öne çıkan bulgularındandır. Yetişkinlerde sekonder hemofagositik sendromun en sık nedeni ağır viral hastalıklardır ve ayrıca bu sendrom, canlı ilaç CAR-T alan lösemili hastalarda da görülebilmektedir. Ferritin düzeylerinin yüksek olması, aktive olmuş makrofajları ve onların retiküloedotelyal sistemdeki demir metabolizmasındaki rolüne işaret etmektedir. COVID 19 hastaları ile yapılan retrospektif bir çalışmada da artmış serum ferritin düzeylerine rastlanmıştır.
Canlı ilaç (Kimerik antijen reseptörü T hücresi) CAR-T tedavisi alan hastalarda sitokin salınımı sendromu ve sekonder hemofagositik sendrom gelişebilmektedir. Bu tedavinin, 2012 yılında ilk denendiği hasta olan ve pediatrik B hücreli akut lenfoblastik lösemisi olan Emily Whitehead’de ağır sitokin salınım sendromu ve sekonder hemofagositik sendrom gelişmiştir. Tablo çoklu organ yetmezliğine ilerlemiştir ve standart tedavi olan kortikosteroidlere yanıt alınamamıştır. Hastanın serum IL-6 düzeyi çok yüksek olduğu için IL-6 reseptör antagonisti olan ve o güne kadar romatizmal hastalıkların tedavisinde onaylı bir ilaç olan Tosilizumab denenmiştir. Hastaya sadece CAR-T tedavisini takip eden yedinci günde tek doz Tosilizumab verilmiştir ve saatler içinde düzelme tablosuna giren hasta, ARDS gerilemiş ve mekanik ventilatör (solunum cihazı) desteğine gerek kalmamıştır. Tosilizumab, FDA (Amerikan Gıda ve İlaç İdaresi) tarafından CAR-T tedavisi kaynaklı sitokin salınım sendromu tedavisimde onaylanmıştır. Yüzlerce hasta üzerinde etkinliği gösterilmiş olup minimal yan etkilere sahiptir.
IL-6 reseptör antagonistlerinin sitokin salınım sendromu ve sekonder hemofagositik sendromun edavisindeki başarısı, sitokinlerden kaynaklanan inflamasyon tablolarında IL-6 sinyal yolağının önemini göstermektedir. Ciddi COVID-19 vakalarında da serum sitokin düzeylerinde ciddi yükselmeler mevcuttur ve bu hastalar da IL-6 sinyal yolağı baskılanmasından fayda görebilirler. Çin’de 21 COVID-19 hastası üzerinde yapılan bir çalışma umut vericidir. Bu hastalarda Tosilizumab tedavisinin ilk gününden itibaren ateşte düşme ve oksijen ihtiyacında azalma görülmüştür. Dünya çapında benzer klinik çalışmalar yürütülmeye devam etmektedir.
Sepsis kaynaklı ARDS’de sıklıkla kortikosteroidler tedavi amaçlı kullanılmaktadır. Ancak SARS ve MERS hastalarında kortikosteroid kullanımının mortaliteye (yaşam kaybı oranı) bir etkisi olmadığı, ayrıca virüsün insan vücudundan temizlenmesini (viral klirens) geciktirdiği gösterilmiştir. Bu nedenle DSÖ ve enfeksiyon hastalıkları uzmanlarının uzlaşısı, COVID-19 hastalarının tedavisinde sistemik kortikosteroidlerin kullanılmaması yönündedir. IL-6 antagonistlerinin bir veya iki doz kullanımıyla komplikasyon görülme ihtimali oldukça düşük iken artan dozlarda kullanımda mantar enfeksiyonları, çene kemiği nekrozu vb. komplikasyonlar görülebilmektedir.
İlk olarak romatizmal hastalıkların tedavisinde kullanılmaya başlanan tosilizumab, sonrasında CAR-T kaynaklı aşırı yangı durumlarında onay almıştır. Ve günümüzde de COVID-19 hastalarına yönelik yapılan klinik çalışmalarda değerlendirilmektedir. IL-6’yı hedef alan tedavilerin, gelecekte influenza (grip virüsü) ve Ebola gibi diğer virüslere bağlı gelişebilecek salgınlarda da kullanımı oldukça mümkün görünmektedir. Ancak unutulmamalıdır ki IL-6 reseptör antagonizmasının COVID-19 yönetiminde kullanılmasındaki amaç, ağır COVID-19 hastalarında yoğun bakım ihtiyacının azaltılmasıdır. COVID-19 tedavisi için uzun dönemde ana hedefler antiviral ilaçların ve aşının geliştirilmesi olmalıdır.
*
- TÜM KORONAVİRÜS YAZILARIMIZ -
*
1. Moore, B. J. B. and C. H. June (2020). "Cytokine release syndrome in severe COVID-19." Science. Lessons from arthritis and cell therapy in cancer patients point to therapy for severe disease.
2. Ruan, Q., et al. (2020). "Correction to: Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China." Intensive Care Med. Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China.
3. Zheng, M., et al. (2020). "Functional exhaustion of antiviral lymphocytes in COVID-19 patients." Cell Mol Immunol.






